查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





导 语
在临床中,进行预混胰岛素类似物治疗时,经过调整剂量后,仅午餐后2小时血糖不能达标时,可以增加二甲双胍进行联合治疗,既避免低血糖风险又能够进一步实现血糖良好控制。
糖尿病是一种高度异质性的疾病,这就决定了每位患者的治疗方案都应是高度个体化的,需要我们为患者“量体裁衣”,制订出有效、安全、方便的治疗方案。
当需启动胰岛素治疗时,临床医生要根据患者的年龄、生活方式、方案的简便程度和长期依从性、血糖监测、体重增加、低血糖发生风险、伴发疾病或并发症状况等多种因素综合考虑,并与患者共同探讨来制定个体化的胰岛素治疗方案。
结合如下病例[1-2],进一步讨论预混胰岛素与口服药联用的方案。
诊断:2型糖尿病。患者属于新诊断糖尿病患者,无并发症。目前已使用预混胰岛素治疗,仅午餐后血糖不达标。
给予该患者的治疗方案,是增加早餐预混胰岛素的剂量还是增加一次口服降糖药物呢?考虑到患者的空腹血糖、早、晚餐后2小时血糖控制良好。其优化控糖方案应该以更好控制午餐后血糖、安全方便且经济为主要目标。
A1Chieve®研究是迄今全球糖尿病领域关于胰岛素应用的最大规模观察性研究,评估了速效胰岛素类似物、预混胰岛素类似物或长效胰岛素类似物治疗24周后的疗效和安全性。中国亚组研究(n = 4,100)数据显示:在临床实践中最常与诺和锐® 30联合使用的口服降糖药物(OADs),二甲双胍占比63.9%,糖苷酶抑制剂占比43%,格列奈类仅占14.8%[3]。
这一结果也与大量RCT研究结果一致,即诺和锐® 30 QD或BID联合二甲双胍,具有减少体重增加和降低胰岛素剂量的获益。BID治疗时常停用促泌剂;QD治疗时可联合磺脲类促泌剂进一步改善血糖控制[4~10](详见图1)。
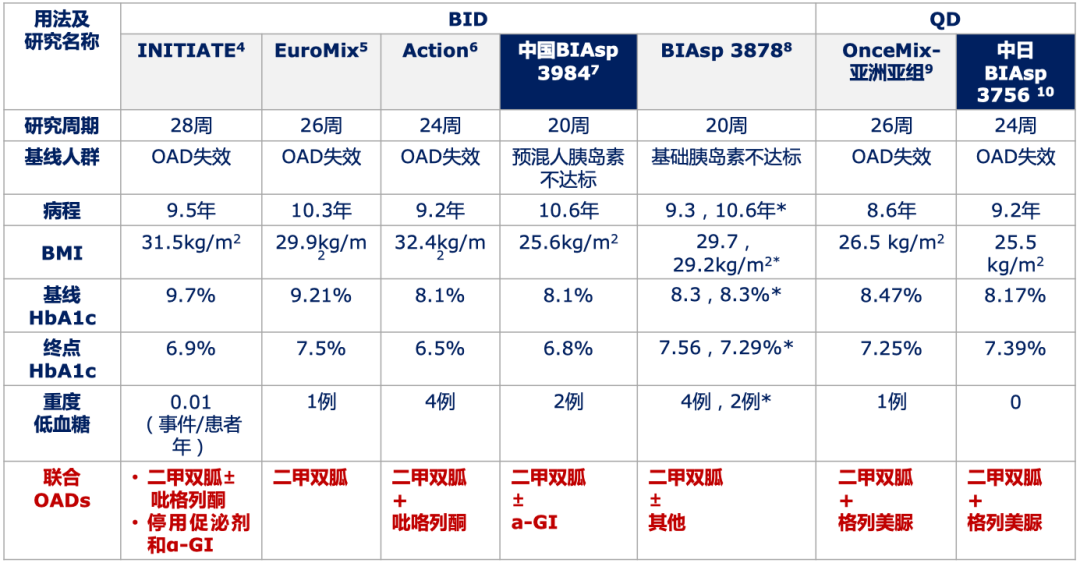
* 患者自行调整剂量组,医生调整剂量组 (图1)
由此可见,胰岛素联合适当的口服降糖药能扬长避短,起到很好的互补作用。合理的药物配伍,避免药物不良反应的产生和叠加。“既然注射胰岛素了,就不必用口服药物了”是一个临床中常见的认识误区。
诺和锐® 30联合口服降糖药说明书应用规范显示:单独使用口服降糖药不足以控制血糖的2型糖尿病患者,诺和锐® 30也可以作为单一疗法或与口服降糖药合并用药[11]。
根据《中国2型糖尿病防治指南(2017年版)》及相关文献总结预混胰岛素联合口服降糖药推荐[12-14](详见图2)。二甲双胍与胰岛素联合使用时,可能会增加低血糖发生的风险,建议从小剂量开始并逐渐加量;此原则同样适用于α糖苷酶抑制剂。噻唑烷二酮类与预混胰岛素联合使用时可能增加低血糖发生的风险,应视患者具体情况而定。磺脲类药物及非磺脲类的格列奈类等胰岛素促泌剂与预混胰岛素联合应用需慎重(主要不良反应为低血糖和体重增加)。DPP-4i联合预混胰岛素,也有研究证实可以在降低HbA1c的同时不增加低血糖发生风险[15]。

图 2
SGLT-2i 在《中国2型糖尿病防治指南(2017 版)》的使用注意事项中:SGLT-2i 仅仅与胰岛素或磺脲类药物联用时,可能会增加低血糖发生风险,应注意调整胰岛素或磺脲类药物的剂量[12]。同时,Si2Mix研究显示:联用SGLT-2i在改善胰岛素注射带来的体重增加、减少低血糖风险等方面可能会有获益[16]。
给予该患者诺和锐® 30 联合二甲双胍治疗3个月,具体剂量:诺和锐® 30 BID ,(早14U,晚14U),午餐前二甲双胍(500mg/d)。
治疗期间血糖监测方案:在临床判断药物剂量稳定、血糖平稳1 周后进行动态血糖监测3 天,并根据监测结果对治疗方案进行调整。以后每周监测3 餐前、3 餐后2 小时及22: 00 血糖1 天,3 个月后复诊。详见表1。
表1: 患者复查后血糖情况
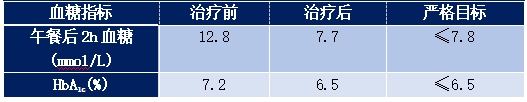
监测结果显示:患者空腹血糖、早晚餐后血糖保持达标稳定,午餐后血糖亦达标,期间未出现低血糖,体重无明显变化。患者对降糖方案满意。
在临床中,进行预混胰岛素类似物治疗时,经过调整剂量后,仅午餐后2小时血糖不能达标时,可以增加二甲双胍进行联合治疗,既避免低血糖风险又能够进一步实现血糖良好控制。
参考文献(略)
作者:王广
来源:首都医科大学附属北京朝阳医院
查看更多