查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





跟着“国家队”学常见疾病诊疗


药物治疗在心衰治疗中占有非常重要的位置,目前认为缓解心衰症状的药物包括:利尿剂、β受体阻滞剂、肾素-血管紧张素系统(RAS)抑制剂、钠-葡萄糖协同转运蛋白2(SGLT2)抑制剂、地高辛以及醛固酮受体拮抗剂等。
本文将从各类药物应用注意事项及心衰药物治疗策略两方面进行经验分享。
本期作者
北京协和医院心内科 张博为
心衰长期治疗目标包括缓解心衰症状(减少全身液体负荷)、改善心脏功能状态(延缓或逆转左室重构)、降低再住院及死亡风险(减少急性失代偿性心衰的发生)。
药物治疗在其中占有很重要的位置,目前认为缓解心衰症状的药物包括:利尿剂、β受体阻滞剂、RAS抑制剂、SGLT2抑制剂、地高辛以及醛固酮受体拮抗剂。其中除地高辛和利尿剂以外,其他4类药物均存在抗左室重构、延长生存的作用。

袢利尿剂最为常用,常见包括呋塞米、托拉塞米、布美他尼,常用剂量详见下表。
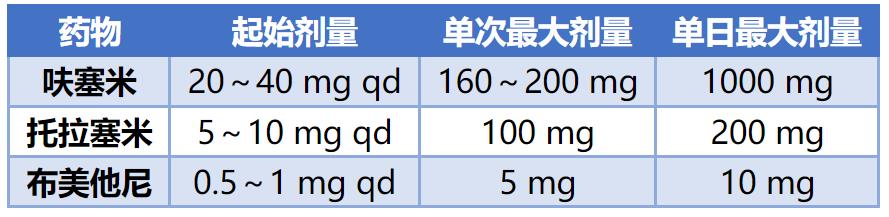
对于初始计量效果不理想的患者,建议单次剂量翻倍。
液体负荷减少后,建议将利尿剂的剂量调整为维持干体重的最小剂量。
调整剂量期间,应特别注意电解质水平,警惕低钾血症、低镁血症。
血管升压素受体拮抗剂托伐普坦在心衰合并低钠血症患者中亦有控制液体容量的作用,但应特别警惕高钠的发生。其禁忌证还包括:无尿、与P4503A4强效抑制剂合用(唑类抗真菌药物、大环内脂类抗生素等)。
噻嗪类利尿剂(如氢氯噻嗪)则仅适用于轻度液体潴留、伴高血压且肾功能正常的心衰患者。
该类药物主要包括血管紧张素转换酶抑制剂(ACEI)/血管紧张素受体拮抗剂(ARB)、血管紧张素受体脑啡肽酶抑制剂(ARNI)。常见的药物及使用剂量如下表。
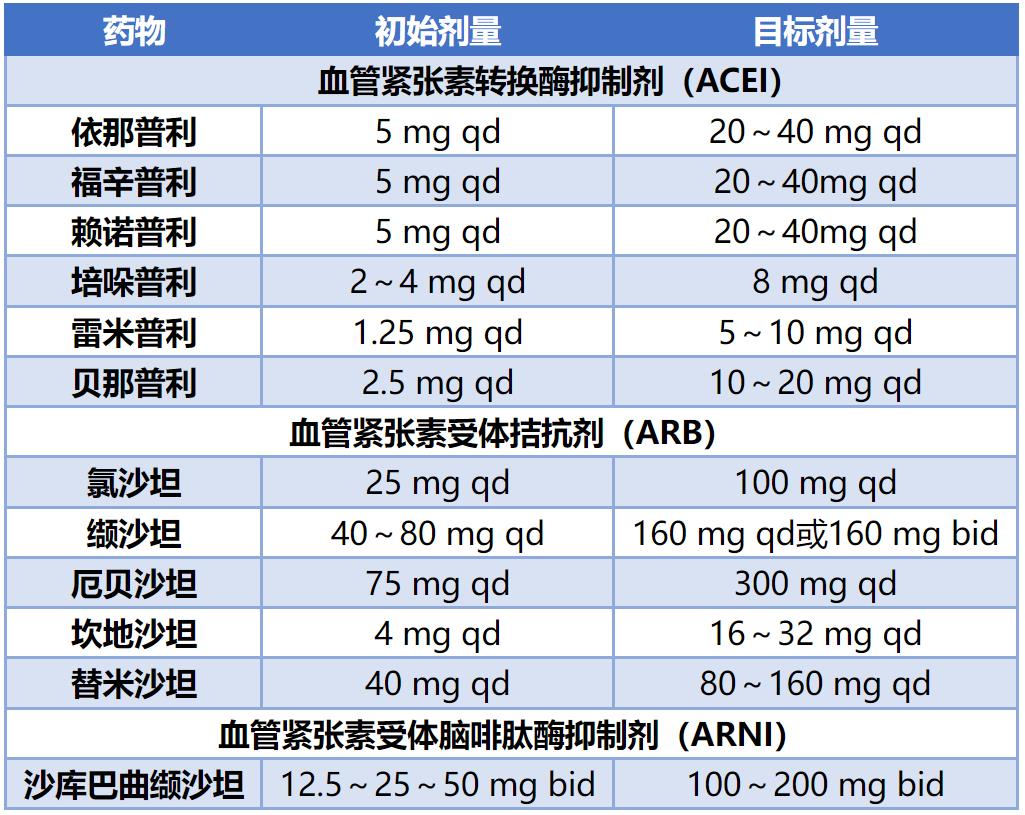
注:表中提示目标剂量应以患者血压、肾功能、电解质情况为前提,在可耐受范围内追求相对最佳目标剂量。
曾因ACEI发生血管神经性水肿(ARB不发生此类情况)、妊娠、双侧肾动脉狭窄、高钾血症。在糖尿病患者及中-重度肾功能不全患者中此类药物禁止与阿利吉伦联用。此类药物禁止两种及以上联用。若患者存在下列情况应慎用此类药物:Cr>221 μmol/L,eGFR<30 ml/(min·1.73 m2);血钾>5 mmol/L;存在症状性低血压;左室流出道梗阻等。
开始此类药物治疗或上调剂量时,都应评估电解质与肾功能情况,若肌酐进行性升高超过基础水平30%,应减量,若肌酐升高超过基础50%,应停用该类药物。此外,启用沙库巴曲缬沙坦之前,应停用ACEI达36 h。
在心衰患者中由临床试验确证有效的β受体阻滞剂主要为以下3种:卡维地洛、琥珀酸美托洛尔缓释片、比索洛尔。常用剂量如下表。
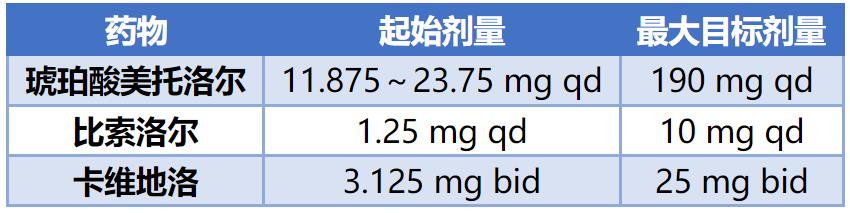
病窦、Ⅱ度及以上房室传导阻滞(无起搏器)、心率(HR)<50 bpm、心原性休克等。哮喘则为用药相对禁忌。
其中卡维地洛降低血压的效果较强,故合并高血压的心衰患者可优选卡维地洛,低血压患者则应避免选择该药。
此类药物主要包括螺内酯和依普利酮,国内应用螺内酯更为广泛,通常剂量为20 mg qd,起始用药前应确保血钾低于4.7 mmol/L,eGFR>30 ml/(min·1.73 m2),用药期间也应注意监测血钾水平,警惕高钾血症。
目前临床常用的钠-葡萄糖协同转运蛋白2(SGLT2)抑制剂包括达格列净和恩格列净,二者推荐剂量均为10mg qd。此类药物增加尿糖排泄,有降低血糖的作用。
以下患者不宜应用:
1型糖尿病患者;
2型糖尿病合并糖尿病酮症酸中毒(DKA)既往史,或有DKA易感因素(包括胰腺功能不全、药物或酒精成瘾、长时间禁食等);
容量不足或症状性低血压;
eGFR<20 ml/(min·1.73 m2)、终末期肾病或肾功能迅速下降者;
复杂泌尿道感染或泌尿生殖系统感染史;
存在足部截肢的危险因素,包括神经病变、足畸形、血管疾病和/或既往足溃疡史,使用SGLT2抑制剂应监测足溃疡的症状或体征。
目前此类药物中仅有维立西呱经临床试验证实有改善射血分数降低的心衰(HFrEF)患者预后的作用。
维立西呱的初始剂量为2.5 mg qd,随餐服用。如果耐受良好,2周后增至5 mg qd,再过2周调整至目标维持量10 mg qd。轻至中度肾功能受损的患者不需要减量。
使用长效硝酸酯或5型磷酸二酯酶抑制剂的患者,不推荐同时使用维立西呱,以防低血压。此外,妊娠期禁忌使用该药,哺乳期也不建议使用。
如果在最佳治疗(药物+器械)的基础上,对于HFrEF患者仍有纽约心脏协会(NYHA)心功能分级Ⅲ~Ⅳ级症状,则使用地高辛。
在心衰合并房颤的患者中,若需要更好的控制心室率,也可选择地高辛。
对肌酐清除率≥30 ml/min的患者,使用标准初始剂量,即0.125 mg qd;对肌酐清除率<30 ml/min的患者,剂量为0.0625 mg qd(或0.125mg qod)。
治疗HFrEF的目标血清地高辛水平在0.5~0.8 ng/ml之间,地高辛中毒剂量和治疗剂量很接近,所以应特别警惕洋地黄中毒,主要中毒表现包括心律失常、传导障碍和全身症状,如恶心、呕吐和视觉障碍。
β受体阻滞剂已达最大耐受量或有该药禁忌证的患者,如果仍然存在窦性心律下左室射血分数(LVEF)≤35%且静息心率≥70 bpm,可使用伊伐布雷定。起始剂量2.5~5mg bid,根据心率情况,可逐渐增加至7.5 mg bid。

患者首次因心衰症状(活动耐量下降、喘息、外周水肿等)就诊时,评估是否存在感染、心肌缺血、贫血、心律失常、肾功能不全、少尿等诱因,在改善可去除的诱因同时,加用利尿剂及SGLT2抑制剂。
若血压、肌酐可耐受,开始小剂量ARNI/ACEI/ARB治疗。
患者恢复到干体重状态后,可尝试下调利尿剂剂量,用最小剂量维持患者干体重。同时开始小剂量β受体阻滞剂治疗。
此后门诊随访期间,每两周可尝试β受体阻滞剂剂量翻倍,在血压可耐受情况下,希望静息心率达到60 bpm左右,活动后心率70~80 bpm,直至达到可耐受最大剂量。之后开始逐步滴定ARNI/ACEI/ARB剂量,同样可以每两周上调一次药物剂量,直至达到目标剂量或可耐受的最大剂量。
对于血压偏高或青年患者,可首选择ARNI。
对于基础血压低的患者,可以选用同类药物中降压效果弱的品种。
老年患者ARNI/ACEI/ARB、β受体阻滞剂加量时,一定要警惕液体潴留,注意监测体重变化。前者可伴有肌酐升高。
部分非糖尿病患者加用SGLT2抑制剂后会出现空腹低血糖情况,可考虑剂量减半。
HFrEF一线药物治疗包括“四驾马车”(β受体阻滞剂、RAS抑制剂、SGLT2抑制剂、MRA)以及利尿剂。其中对于LVEF≤35%或心肌梗死后LVEF≤40%的患者,建议加用MRA。
在上述“四驾马车”治疗已经达到最优的基础上,若患者仍存在需静脉利尿剂治疗的情况,可考虑加用维立西呱(前提是血压可耐受)。
若患者在这些药物最优化治疗后仍存在症状,则根据适应证加用伊伐布雷定或地高辛(具体见前述)。
HFpEF一线药物治疗主要包括利尿剂、SGLT2抑制剂、MRA。
对于存在症状的HFpEF患者来说,首先通过利尿剂控制容量状态,同时加用SGLT2抑制剂,2周后根据耐受情况、肾功能、血钾水平等,再考虑加用MRA。
合并高血压、糖尿病、慢性肾脏疾病患者,加用RAS抑制剂对预后有改善作用,可在病情稳定后开始小剂量加用,并逐渐滴定剂量。
对于合并慢性冠脉综合征或房颤的患者,β受体阻滞剂可作为改善症状的二线治疗药物。
而硝酸酯类、地高辛等药物,在HFpEF中没有值得应用的循证医学证据。
急性心衰是指心衰症状和体征突然发作或恶化,易危及生命并需要紧急医疗处置和住院治疗的严重情况。急性心衰临床上多见!明天的话题将基于临床实践,针对急性左心衰的病因诱因、临床表现和诊断分享实用临床经验。
每天进步一点点
追上那个被寄予厚望的自己
明!天!见!

中国医学论坛报社版权所有
查看更多