查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





2015年的一天
患者小张带着厚厚的一叠病历和检查报告
来到某知名医院的门诊
这位30出头的小伙子显得焦虑不安
对医生和患者来说
还有比“无法治疗”更可怕的情况
无法确诊
一开始高烧不退被诊断为肺炎
半年来越治越重
身体逐渐恶化
辗转多家医院
皮肤、胃肠、骨髓的病理活检
却是三个截然不同的病理诊断结果

最终,经过医院血液科、皮肤科、消化科
病理科等多学科合作
进行了超声胃镜等相关检查
终于找到了小张生病的原因
组合淋巴瘤
这是一种罕见的非霍奇金淋巴瘤
为什么三份病理诊断截然不同
为什么血液病却要看外科和消化科
为什么淋巴瘤增长如此迅速
又到底有什么方式能够预防

湖南省肿瘤医院淋巴瘤血液内科主任
主任医师 周辉
今天肿医君邀请到专家
来和大家唠一唠
淋巴系统
知识点
淋巴瘤是起源于淋巴造血系统的恶性肿瘤,主要表现为无痛性淋巴结肿大,肝脾肿大,全身各组织器官均可受累,伴发热、盗汗、消瘦、瘙痒等全身症状。
根据瘤细胞不同,淋巴瘤分为非霍奇金淋巴瘤(NHL)和霍奇金淋巴瘤(HL)两类,其中NHL发病率远高于HL,是具有很强异质性的一组独立疾病的总和;根据不同的淋巴细胞起源,淋巴瘤分为B细胞、T细胞和NK细胞淋巴瘤。
小张生病的原因就是
同时患上B细胞和T细胞淋巴瘤
很多人都有“淋巴结肿大”的经历
尤其是脖颈、腋下和腹股沟处
淋巴结肿大非常常见
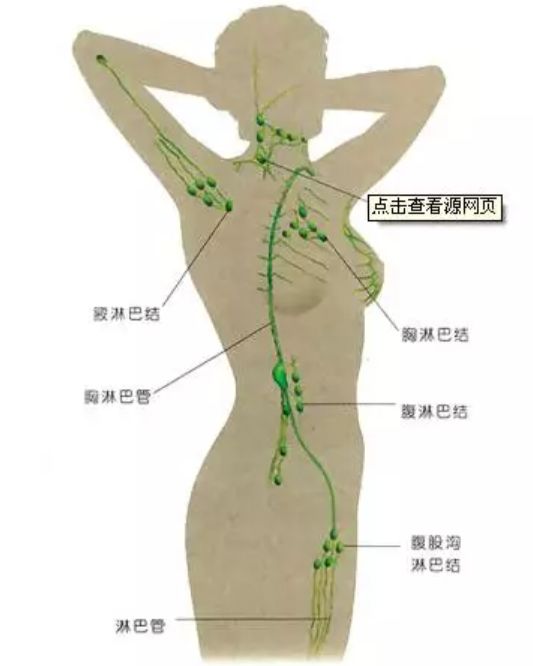
【人体淋巴系统分布图】
其实淋巴系统是人体的“哨兵”
数量众多的B淋巴细胞和T淋巴细胞
平时就顺着血液在人体内四处“巡逻”

当人体受到外敌入侵
如感染细菌、病毒等
“哨兵们”就会启动防御反应


毛茸茸的B细胞负责制造抗体
相当于专业的“军火制造专家”
光秃秃的T细胞
能够调配各类抗体的生产
并主动攻击身体内异常细胞
是一位冷面无情的“杀手”

截图来源:动画演示淋巴癌的形成 [点击观看]
这个硝烟四起的战场从外部看
就表现为淋巴结肿大
所以说
大部分淋巴结肿大是正常机体反应
不用过于担心
但是如果外来入侵者过于强大
淋巴细胞不断增殖和死伤
就会形成淋巴瘤
并且随着血液四处流动
给身体众多器官带来损伤
淋巴瘤
淋巴瘤的病因
淋巴瘤的发病原因并不明确,感染、免疫缺陷、遗传倾向等可能是潜在的致病因素。
除了病毒可能导致淋巴瘤外,导致消化道溃疡的幽门螺杆菌的抗原也可能导致淋巴瘤。

淋巴瘤的分期
目前医学界通常会按照 Ann Arbor在1966年提出的临床分期方案,将淋巴瘤分成I-Ⅳ期:
I期:病变仅限于1个淋巴结区(I)或淋巴结外的一个器官局部受到病变累及(IE);
II期:病变累及横膈同侧(上侧或者下侧)2个或更多的淋巴结区(II),或病变局限性地侵犯淋巴结以外的器官及横膈同侧1个以上淋巴结区(IIE);
Ⅲ期:横膈上下均出现淋巴结病变(Ⅲ)。可伴随有脾脏累及(ⅢS)、淋巴结以外的器官局限受到病变累及(IIIE),或脾脏与局限性的淋巴结以外器官受到病变累及(IIISE);
IV期:1个或多个淋巴结以外的器官受到广泛性或播散性的侵犯,伴随有或不伴随有淋巴结的肿大。肝或骨髓只要受到病变累及均属Ⅳ期。
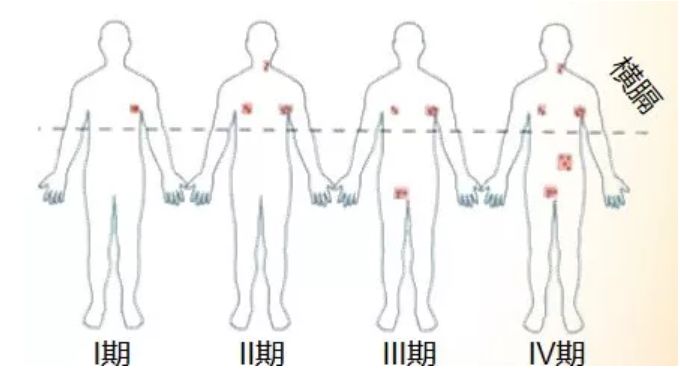
横膈:是胸部和腹部之间,一块向上膨隆的薄的横纹肌,它封闭胸廓下口,成为胸腔的底部和腹腔的顶部。横膈的上侧即胸腔,下侧即腹腔、盆腔。
淋巴瘤的症状
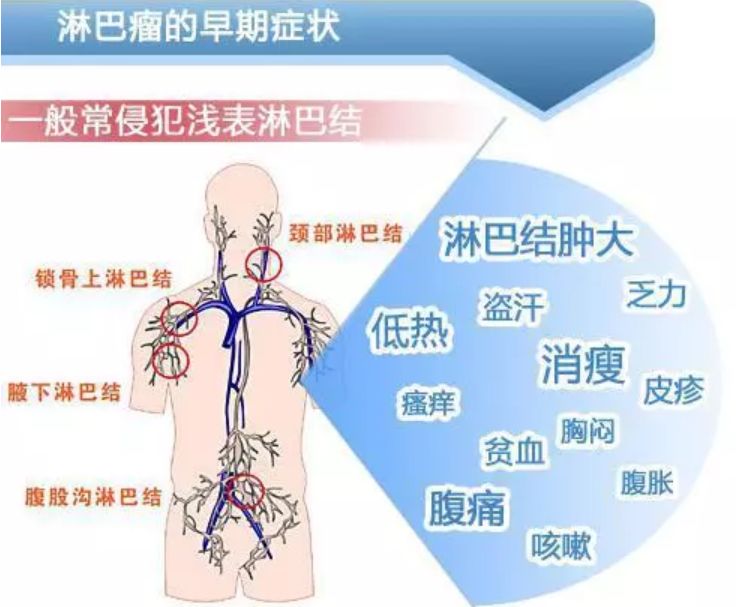
淋巴瘤可发生在身体的任何部位,其中淋巴结、扁桃体、脾、骨髓是最容易发生的部位;此外,发生淋巴瘤的组织器官不同,也就是部位不同,受到肿大的淋巴结压迫或者侵犯的范围和程度不同,引起的症状也是不同的。
出现以下异常现象时,应该提高警惕,并及时去医院就诊:
1、颈部或锁骨上的淋巴结,或腋下的淋巴结逐渐肿大,且不觉得痛(饮酒后淋巴结疼痛除外)。
2、咽部淋巴瘤:吞咽困难、鼻塞、鼻出血、颌下的淋巴结肿大。
3、胸部淋巴瘤:咳嗽、胸闷、气促等。
4、胃肠道淋巴瘤:腹痛、腹泻、感到腹部有肿块。
5、全身性的症状:找不到原因的发烧、盗汗、消瘦、瘙痒。
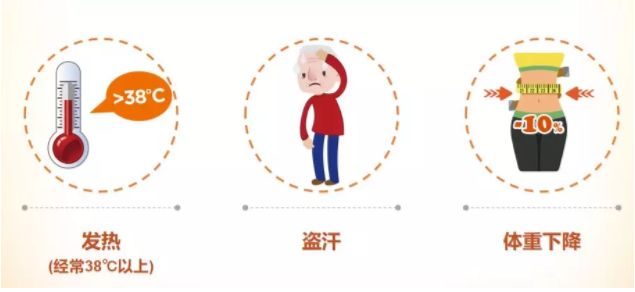
全身性症状
① 发烧:38℃以上,连续3天以上,且没有发生感染;
② 盗汗:即入睡后出汗;
③ 消瘦:6个月内体重减轻10%以上。
淋巴瘤的确诊
在临床上,淋巴瘤的首发症状多为浅表淋巴结肿大,且超过50%的淋巴结肿大首发部位在颈部[1]。
应当注意的是,一些炎症也可以引起淋巴结的肿大。
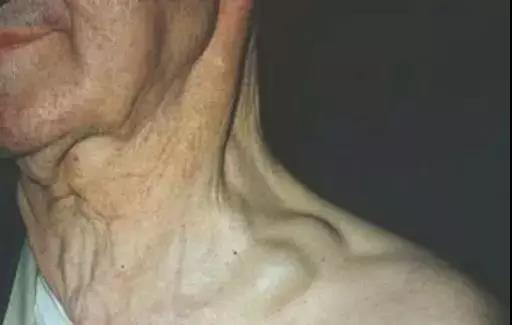
淋巴结肿大的常见原因
1. 炎症。急性者有红肿热的特点,起病快,抗炎后肿块消退。慢性者病程长,无压痛,常位于下颌下区。
2. 结核。可原发和继发于腹腔的结核病灶,病程长,肿大的淋巴结呈串状,质中等,可活动,无压痛,可相互黏连成团,呈干酪样坏死,溃破则形成瘘管。
3. 转移性恶性肿瘤。原发灶多位于头颈部,肿块逐渐增大,质硬,活动度差,无压痛,多为单侧。
4. 恶性淋巴瘤。非霍金淋巴瘤,无痛性肿块,进行性增大,质硬,活动度差。霍奇金淋巴瘤,多为双侧性,有发热,肝脾大,消瘦乏力。
5. 艾滋病。病程长,淋巴结逐渐增大,常有腹股沟淋巴结肿大,发热,消瘦,乏力和白细胞减少。
危险的淋巴结肿大
临床医生一般通过淋巴结的大小、质地和形状进行综合判断。
正常淋巴结一般较小,而直径大于1.5cm,则需要考虑恶变的可能。
正常淋巴结质地柔软,如果淋巴结的质地如触摸鼻尖或者额头,那么就属于质地坚韧或坚硬,需要考虑恶变可能。
超声检查时,正常淋巴结形状是偏心靶环状,而恶变的淋巴结常表现为低回声实心圆形。
总的来说,由炎症引起的淋巴结肿块通常相对柔软、按压有痛感;而淋巴瘤患者的淋巴结肿大则表现为“不痛不痒”、表面光滑、质感坚韧。
淋巴瘤的确诊
通过一些影像学检查,诸如B超、CT、MRI等可以发现“潜伏”在各个部位肿大的淋巴结,并能够“捕捉”淋巴瘤对其他部位的侵犯程度。但仅根据这些指标,无法精确判断淋巴结肿大到底是由炎症引起还是由淋巴瘤引起,更不容易判断其良恶性。
淋巴瘤诊断应结合患者的临床表现、体格和实验室及影像学检查、病理学等,其中,病理学又整合了组织形态、免疫组化、流式细胞分析、细胞遗传学及分子生物学等技术,即MICM综合诊断模式,且尚无一种方法可以单独定义为“金标准”。
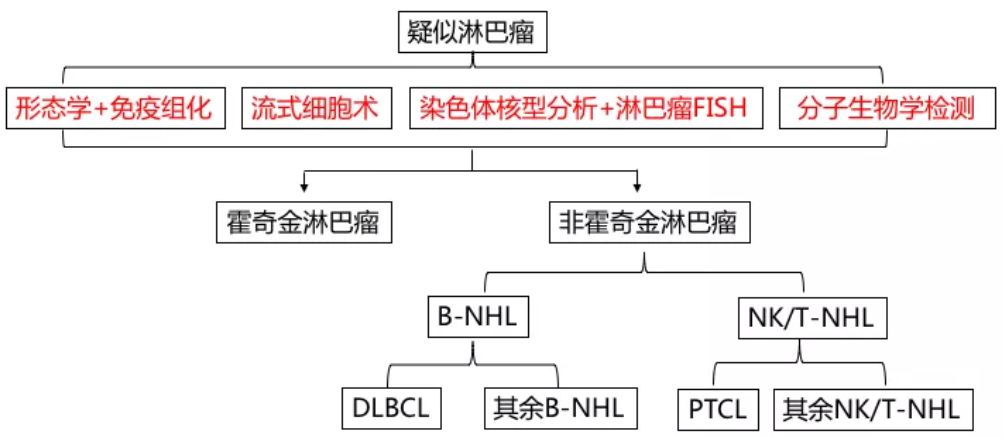
其中,病理活检可精确区分肿瘤的分型,因而也是确诊淋巴瘤的“金标准”。通过对浅表肿大淋巴结的活检,获取肿块组织,制作成病理切片。病理医生通过高倍显微镜,观察组织细胞的形态结构,配合一定的辅助手段,进而确诊肿块“良恶”。并进一步确定淋巴瘤的具体类型,做到因病施治。
[1]. 中国恶性淋巴瘤诊疗规范(2015年版)[A]. 中国癌症基金会、中国抗癌协会肿瘤临床化疗专业委员会、中国医师协会肿瘤医师分会.第九届中国肿瘤内科大会、第四届中国肿瘤医师大会、中国抗癌协会肿瘤临床化疗专业委员会2015年学术年会论文集[C].中国癌症基金会、中国抗癌协会肿瘤临床化疗专业委员会、中国医师协会肿瘤医师分会:,2015:13

来源:湖南省肿瘤医院服务号
查看更多