查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:复旦大学附属华山医院感染科 王新宇 张继明
患者,男,16 岁,因“反复发热伴胸壁包块半月余”于2017年11月入复旦大学附属华山医院感染科 住院治疗。
现病史
患者于 2017 年 10 月 25 日开始在无明确诱因下出现发热,有轻微咳嗽,无痰,有咽痛,无腹痛、腹泻、尿频、尿急等不适。自行口服“感冒药”效果不佳。于发热同时,患者右侧胸壁可触及一包块, 大小约4 cm×6 cm,不红,质稍硬,压痛不明显,皮温 正常,活动度差,未予重视。2017年11月2日患者因 “发热和咳嗽”于外院就诊,胸部CT平扫示右前胸壁肿块;予阿洛西林、头孢地尼治疗后,患者咳嗽有缓解,但仍有持续发热,体温高峰达 39.5℃,且胸壁处包块逐渐增大,红肿、疼痛明显,皮温升高,表面有波动感,皮肤无破损。2017年11月6日复查胸部CT提示胸壁肿块较前增大;改用哌拉西林/他唑巴坦联合阿奇霉素抗感染治疗。2017年11月8日胸壁包块B超示右侧腋窝强回声区;为明确性质,当地医师对肿块处予针管局部抽吸,但未抽出脓性分泌物。患者经过积极抗感染治疗后效果不佳,仍有反复持续高热,包块触痛剧烈,遂转诊至我科。
既往史
患者既往患有右侧锁骨下血管瘤,分别于 2015年、2016年、2017年1月在上海某医院行“血管瘤 射频消融+局部注射平阳霉素”。
体温 38.6℃,脉搏 92 次/分,呼吸 20 次/分,血压 128/75 mmHg,身高174 cm 体重64 kg,发育正常,神 志清楚,急性面容,查体合作,营养可,贫血貌,全身皮肤巩膜无黄染,未见瘀点、瘀斑,浅表淋巴结未触及肿大,右侧胸壁近腋前线处可触及大小约 8 cm× 10 cm的红肿区,质软,与周围皮肤界限不明显,有波动感,皮温升高,触痛明显拒按。心肺听诊无殊,腹平软,无压痛及反跳痛。四肢及关节活动可,无压痛。生理反射存在,神经病理征阴性。
血常规 (2017-11-02)白细胞 12.7×109/L ,中性粒细 胞百分比 80.9%,血红蛋白 122 g/L,血小板 411× 109/L ,嗜酸性粒细胞 0。
(2017-11-05):白细胞13×109/L,中性粒细胞百 分比 84.7%,血红蛋白 91 g/L,血小板 321×109/L;C 反应蛋白265 mg/L;降钙素原1.48 ng/ml。
胸部 CT 平扫(2017-11-02)示右前胸壁肿块,周围淋巴结 肿大(图1A)。
增强胸部 CT(2017-11-06)右肺下叶小增殖灶考虑,右腋 下肿块(图1B)。
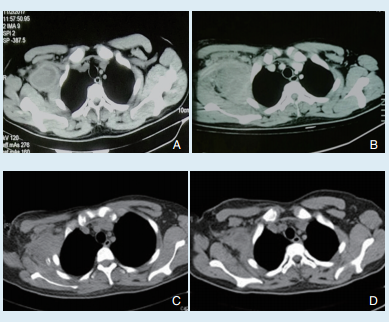
图1 患者治疗前后胸部CT脓肿大小对比(图A,B,C,D分别拍摄于2017年11 月2日,2017年11月6日,2017年11月29日和2018年1月2日)
胸壁包块性质待查:胸壁脓肿?
患者有反复的高热, 查体:胸壁处可触及大小约 8 cm × 10 cm 的红肿区 ,压痛明显 ,有波动感。
外院查血常规、C反 应蛋白、降钙素原等提示感染可能,现包块性质考虑软组织感染所致脓肿 可能性大,但何种病原体尚不明确。院外血培养结果未出,包块处抽吸 1 次,但未抽出脓液。
患者入院后完善检查:血常规(2017-11-09) 白 细 胞 17.63 × 109/L,红 细胞 3.76×1012/L,血红蛋 白 78 g/L,中性粒细胞百 分比84.2%,淋巴细胞百 分比 7.5%,单核细胞百 分比 8.1%,嗜酸性粒细 胞百分比 0.1%,嗜碱性 粒 细 胞 0.1% ,血 小 板 685×109/L;大便常规+隐 血实验(OB)未见异常; 送 检 血 培 养 3 套(厌 氧 菌+需氧菌+结核分枝杆 菌/真菌),后加用哌拉西 林/他 唑 巴 坦(4.5 g,q8h 静滴)抗感染。
11月10日为明确包块性质,在B超引导下局麻后行包块活检,送检病理及二代测序。
11月11日患者体温完全正常,但活检穿刺点反复渗出血性脓液(图 2),后包块较前逐渐缩小、液化,红肿、压痛症状好转。11月12日血培养(需氧菌)提示检出表皮葡萄球菌(考虑污染)。
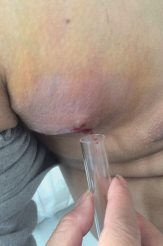
图2 患者胸部脓肿外观
11月13日活检组织二代测序提示鼠伤寒沙门菌,因抗感染后体温正常,且包块较前缩小,故未调整抗感染药物,继续使用哌拉西林/ 他唑巴坦。
11月14日复查B超示右侧腋下隆起处皮下炎性病灶可能,局部 脓肿(14 cm ×7 cm);同日,包块病理示脂肪、血 管组织伴急慢性炎症,以慢性炎症细胞为主;血培养(2套需氧菌+3套厌氧菌)示培养5天无细菌生长。11月16日脓液二代测序显示鼠伤寒沙门菌;脓液培养提示沙门菌(氨苄西林耐药,环丙沙星、头孢噻肟、磺胺甲恶唑敏感)。 至此,患者右胸壁沙门菌脓肿诊断明确,于11月17日在局麻下行脓肿切开引流术,术中探查脓腔上界至腋顶后,下界至前锯肌,前界至胸大肌深面,后界至背阔肌深面; 后引流出 400 ml 血性脓液,出血约 100 ml,术后留置负压引流管2根 。术后换用头孢曲松(2g,qd)抗感染,引流管 通畅,但引流管周围反复有脓血渗出。
2017年11月29日复查胸部CT提示仍有一较大的脓肿灶(图1C),其后脓液引流量出现上升, 最高每日达200 ml以上,加用环丙沙星(200 mg,q12h 静滴)抗感染治疗,但患者引流过程中血红蛋白进行性下降 ([ 2017-12-17)血常规 :白细胞 6.92×109/L,红细胞 2.94 × 1012/L,血红蛋白 59 g/L,中性粒细胞百分比52.3%,血小板585×109/L],且为小细胞低色素性贫血,完善骨髓穿刺活检、铁四项、促红细胞生成素、网织红细胞计数、维生素B12、叶酸等指标检查后诊断为缺铁性贫血,予输注红细胞、口服硫酸亚铁、静滴蔗糖铁等对症治疗后,血红蛋白逐渐上升。
患者脓血引流量较多,遂于12月15日请胸外科会诊后再次行右侧胸壁脓肿清创术,术中去除原切口引流管,腋中线第五肋间做皮肤切口 2 cm, 游离皮下脓腔,与原切口会师后冲洗,留置双套管引流,原切口皮肤修正后缝合。术后引流液逐渐减少,包块缩小,12月28日拔出引流管,调整抗感染方案 为左氧氟沙星 0.5 g qd口服。 其后患者一般情况尚可,于2018年1月2日复查血常规示白细胞6.11×109/L,红细胞3.93× 1012/L,血红蛋白 74 g/L, 中性粒细胞百分比60.4%,淋巴细胞百分比 26.7%,单核细胞百分比9.5%,嗜酸性粒细胞百分比 2.9%,嗜碱性粒细胞百分比 0.5% ,血小板 718 × 109/L。 胸部CT提示脓肿较前明显缩小(图 1D)。患者病情平稳,予以办理出院,嘱院外口服左氧氟沙星抗感染治疗, 硫酸亚铁补充铁剂纠正贫血,定期复查。
鼠伤寒沙门菌感染为食源性疾病,患者居住条件差、经常进食外卖,可能接触了鼠伤寒沙门菌污染的 食物。鼠伤寒沙门菌所致的肠外迁徙灶,一般是在原发性胃肠道感染后出现继发性菌血症,细菌随血液远处播散至肠外病灶处,宿主免疫缺陷不易彻底清除病原菌,导致局部感染灶的发生,多发生于艾滋病、糖尿病、恶性肿瘤、肝硬化、长期使用免疫抑制剂等免疫缺陷的患者中。
患者为青年男性,入院后完善检查,未提示有免疫缺陷疾病,但其经常熬夜,曾出现一过性的免疫力低下。另外,患者曾3 次行右侧锁骨下血管瘤治疗(射频消融及平阳霉素瘤内注射)。因此,在原先血管瘤的邻近部位出现鼠伤寒沙门菌胸壁脓肿,可能与局部软组织损伤有关。
患者反复多次血培养均为阴性,败血症型沙门菌感染可能性小。 患者入院后经过积极抗感染治疗后体温恢复正常,但出现明显的贫血及血小板升高。院外的血常规结果未有明显的血红蛋白下降及血小板上升,结合髓穿刺活检结果,考虑继发性血小板增多症可能性大,克隆性血小板增多及特发性血小板增多可能性小。
继发性血小板增多症多与急性感染、组织损伤、炎症反应、缺铁、脾脏功能减退、脾切除术后、恶性肿瘤及溶血等因素有关。患者有明确的感染、炎症反应及缺铁性贫血,可解释血小板持续升高。
继发性血小板增多症一般无需特殊治疗,原发病有效治疗后可恢复正常,但对于少数血小板增多明显、持续时间长或原发病伴有高凝状态者,可适当使用抗凝治疗。
患者贫血明显,最低血红蛋白水平仅 59g/L, 完善检查后考虑缺铁性贫血,因患者胸壁持续引流出 血性液体,存在慢性失血,考虑与此有关。予以补充铁剂、输注红细胞后血红蛋白逐渐上升。出院时仍未正常,遂嘱继续铁剂治疗,定期随访。
患者于2017年11月9 日住院,胸壁脓肿经过哌拉西林/他唑巴坦抗感染治疗后体温较短时间内恢复正 常,但包块处反复有血性脓液流出。11月17日行脓肿切开引流术,术后留置引流管,反复有脓血流出,换用头孢曲松联合环丙沙星抗感染治疗后仍未见明显疗效,且血色素进行性下降。 12月18日再行脓肿清创术,术中更换引流管,术后脓液引流量逐渐减少,后拔除引流管,复查胸部 CT 提示脓肿较前缩小,于 2018 年1月4日出院。
患者总住院时间近2个月,抗感染疗程如此之长,疗效一直欠佳,手术治疗后脓液才逐渐减少,何故?
患者胸壁软组织二代测序检出鼠伤寒沙门菌,脓液培养出沙门菌,故鼠伤寒沙门菌感染所致的脓肿明 确。初始根据指南推荐,使用三代头孢类抗菌药物头孢曲松,后根据药敏加用环丙沙星,总体疗效仍不佳, 后多次行脓肿切开引流后脓液停止。由此可见,对已经形成脓肿的非伤寒沙门菌感染患者,需积极的行脓肿切开引流,且脓肿清创一定要彻底,否则可导致疗程延长、脓肿迁延不愈等,必要 时甚至要手术切除脓肿。
该患者出院后嘱继续口服左氧氟沙星治疗,抗菌药物使用的疗程多长需根据患者的恢复情况。一般 软组织脓肿在切开引流充分的情况下,抗菌药物的疗程约为6-8周。该例患者可能需要更长的抗菌药物使用时间,具体需待定期复查的胸部 CT 结果确定,若脓肿增大,可能还需要再引流或手术切除治疗。
沙门菌的分类
沙门菌是一种能够感染或定植于多种哺乳动物宿主体内的革兰阴性杆菌,是常见的食源性致病菌。感染人体后可因细菌的毒力及宿主的免疫力不同,表现为胃肠炎、肠热症(伴有发热和腹部症状的全身性疾病)、菌血症和血管内或局灶性感染、无症状慢性带菌状态等几种临床类型。
沙门菌属包含肠道沙门菌和邦戈沙门菌两个种,肠道沙门菌又进一步分为 6 个不同亚种。基于高水平的DNA相似性,大多数具有临床重要意义的沙门菌被正式归入同一个亚种, 即肠道沙门菌肠道亚种。
常见的微生物如伤寒沙门菌、猪霍乱沙门菌和肠炎沙门菌,以往曾基于其抗原结构、宿主范围和生化特性被认为代表不同的种,现在被认为是上述同一亚种(即肠 道沙门菌肠道亚种)的不同血清型。许多实验室将继续报告临床医生可识别的名称,如鼠伤寒沙门菌或肠道血清变种伤寒沙门菌。
尽管区分血清组可以提供关于具体微生物的线索,但这在临床并不总是有用的。例如,肠炎沙门菌(最常引起胃肠炎)和伤寒沙门菌(导致肠热症)均属于血清群D群;肠炎沙门菌偶尔可能会导致全身性“伤寒样”疾病伴菌血症。正式的血清型分析比血清群分析更具特异性。
血清型分布根据位置和时间的不同而显著不同。肠炎沙门菌和鼠伤寒沙门菌是最常分离到的致病血清型,因此最常从血液中分离到的沙门菌也是这两种。一些不常分离到的血清型可能比其他血清型更具侵袭性,且更容易导致菌血症(包括肠道沙门菌都柏林血清型、猪霍乱血清型、魏尔肖血清型、婴儿血清型、纽波特血清型和海德堡血清型)。
沙门菌的传播途径
在1998-2008年报告给美国疾病控制与预防中心(CDC)的7998例食源性疾病暴发(确认 或怀疑其为单一病因)中,沙门菌是最常见的致病因素。沙门菌暴发常与家禽和蛋类相关,因为沙门菌可以经卵巢由鸡传播给完整的带壳鸡蛋。因此,单个、完整的、外观正常的鸡蛋可传播感染,可在全国范围内散布,致数以千计的人感染。
除了食源性传播途径以外,沙门菌传播还可发生在日托机构中。接触爬行动物和活禽是沙门菌感染的另一种感染途径,未满5岁的儿童和免疫功能受损的患者应避免接触这些动物。
伤寒沙门菌和副伤寒沙门菌对人类而言有很高的宿主特异性。实际上,感染几乎总是由于接触了急性感染个体、慢性带菌者或被污染的食物和水。据估计,每年非伤寒沙门菌胃肠炎的全球负担约为 9400 万病例(主要是食源性传染)和 15.5 万例死亡。非伤寒沙门菌与动物宿主有关,也与新鲜农产品、肉类、奶类和其他食物有关,污染可发生在食品加工途径中的多个环节。
鼠伤寒沙门菌感染
鼠伤寒沙门菌是非伤寒沙门菌中最常分离到的致病血清型,属多价O抗血清的B群,常导致胃肠炎的发生,出现血管内或局灶性感染的少见。鼠伤寒沙门菌所致的局灶性感染多发生于艾滋病、糖尿病、恶性肿瘤、肝硬化、长期使用免疫抑制剂等免疫缺陷的患者中,肝、脾、膈下、 肠周等腹腔内的迁徙灶常见,而泌尿生殖系统、肺、中枢神经系统、骨和软组织等肠外感染十分罕见,发生率不到1%。
肠外迁徙灶的发生,一般是在原发性胃肠道感染后出现继发性菌血症,细菌随血液远处播散至肠外病灶处,宿主免疫缺陷不易彻底清除病原菌,导致局部感染灶的发生,多伴有胃肠道及菌血症症状。少数患者感染非伤寒沙门菌后可仅表现为肠外局部感染灶,可能与出现无症状的胃肠道感染及短暂的菌血症有关。肌肉等局部软组织的脓肿形成一般分为三个阶段,细菌播散致脓肿的部位、局部脓肿形成、脓肿处细菌播散入血导致败血症的发生。一旦发生败血症,死亡率明显升高,所以能够早期准确地找到致病菌、正确抗感染治疗十分重要。对已经形成脓肿甚至在脓肿基础上合并败血症的非伤寒沙门菌感染患者,仍需积极地行脓肿切开引流,才能取得更好的临床疗效。
非伤寒沙门菌的血管内感染后果严重
血管内感染这一并发症在非伤寒沙门菌菌血症中不常见,但后果很严重。非伤寒沙门菌血管内感染最初报道是在20世纪70年代,后来的人群研究发现,年龄50岁以上且确诊非伤寒沙门菌血流感染的患者中,10%-20%存在血管内化脓性感染灶。非伤寒沙门菌可能会侵及年长者大血管中已经存在的动脉粥样硬化部位,因此需要对年长患者的沙门菌胃肠炎给予更积极的治疗。有研究表明,在不存在其他临床特征和免疫缺陷的情况下,血管内感染与动脉粥样硬化明确相关。腹主动脉(尤其是肾下腹主动脉)是血管感染最常见的部位,但胸主动脉受累、其他中央动脉受累和心内膜炎也可发生。亚急性发热和腹痛、背痛是典型的主诉症状,搏动性包块是迟发表现,且预示不良结局。
非伤寒沙门菌抗生素耐药
非伤寒沙门菌抗生素耐药是一个全球性问题。其具有明显的地区差异,特定问题菌株的流行可发生在世界各地。美国非伤寒沙门菌分离菌株的数据显示,1979-1996年鼠伤寒沙门菌分离株对氨苄西林、氯霉素、链霉素、磺胺类和四环素耐药率从0.6% 增加至34%,各地的沙门菌中均出现超广谱β-内酰 胺酶(ESBL)基因,且某些血清型可能更支持某个特定的质粒或编码耐药性的遗传因子。
感染灶的抗菌处理原则
肠外感染几乎均来自菌血症播散,一般而言,软组织或内脏感染灶彻底清创和引流后无临床并发症 者应给予至少3周抗生素治疗。根据感染部位,外科清创的充分程度,是否存在假体材料(移植血管、 人工关节、螺钉、钢板、瓣膜或其他植入物),是否残存积液或坏死组织,免疫状态及患者年龄,给予更长时间的抗生素治疗(6-12周)可能是明智的。抗生素疗程应至少达到相应感染部位的标准疗程,例如,沙门菌导致的脑脓肿、心内膜炎或骨感染的疗程至少 是6-8周。 沙门菌可在不利环境中顽固存在,可能难以清除,尤其是存在坏死组织或植入材料时。存在人工关节、心脏瓣膜或移植血管感染时,复发感染的潜在后果可能会很严重,所以可能需要长期抑菌治疗。
本例是皮肤软组织感染,皮肤软组织感染颇为常见,并无特殊,从病原体来看鼠伤寒沙门菌,也无特 殊,但将两个加在一起,单一鼠伤寒沙门菌胸壁脓肿就较为少见了,值得同仁们关注。
1. 本例右胸壁脓肿累及范围大。从数次手术引流中发现其上界至腋顶后、下界至前锯肌、前界至胸 大肌深面、后界至背阔肌深面,引流出血性脓液一次达400 ml。估计是一个原发感染,因血液培养和二代测 序均未获得阳性结果,其他部位亦未见继发性脓肿,因此判定为原发性感染是成立的。问题是入侵途径不清楚,与患者2015、2016、2017年3次行“右锁骨下血管瘤射频消融+局部注射平阳霉素”是否相关,因缺少资料不得而知,但推测单一局限的右胸壁脓肿可能从皮肤入侵的机会为大。
2. 脓液培养与二代测序均提示为鼠伤寒沙门菌,因此病原诊断是明确的,但在脓液培养测序结果未 出来前,从经验判断皮肤软组织感染、血象白细胞明显升高为G阳性菌的感染,特别是葡萄球菌感染的临床思路是对的,尤其是有过一次血培养结果是表皮葡萄球菌。如果先按葡萄球菌治疗也是完全许可的,但时隔两天后脓液培养及活组织二代测序均为鼠伤寒沙门菌,其病原诊断是确切无疑了。而血培养未获得阳性结果,判定为局部皮肤软组织原发感染从病原学上也有了可靠的提示。首次血培养为表皮葡萄球菌的污染可能为大,未添加对葡萄球菌的治疗是正确的。
3. 如此巨大的胸壁脓肿的治疗,手术引流至关重要,本病例3次外科手术干预是治疗成功的关键。 切勿因抗菌治疗可热退等客观指标而作为不予充分引流的理由,而且手术引流必须由专科医生承担和随访。尽管幸运的是本科抗菌治疗使用广谱青霉素和酶抑制剂的复合制剂(氧哌嗪青霉素+哌拉西林/他唑巴 坦)与环丙沙星、头孢曲松等药物使得患者体温得以控制,但仍需重复强调,本例治疗关键是脓肿切除和积极引流,抗菌治疗是辅助的,即便如此,抗菌治疗也必须有充足的疗程。
查看更多