查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






患儿生后10天颜面部出现皮疹,为红色丘疹,部分融合成片,伴有明显痒感,影响睡眠,后皮疹逐渐遍布全身(躯干、四肢、双手、双足)。抓挠后皮疹破溃,有黄色分泌物渗出。先后就诊于当地医院,诊断为“特异性皮炎”,完善过敏原检查“未见异常”,予“抗过敏药物口服、药物及润肤膏外涂皮肤”(具体不详)后皮疹可消退,停药后皮疹复现。
入院前2年,患儿无明显诱因出现喘息,口唇略发绀,无发热、呕吐、腹泻,就诊于当地医院,以“哮喘”收入院治疗7天后好转出院。其后定期、规律复诊,予“孟鲁司特口服,布地奈德雾化”,其间未再喘息。住院期间发现患儿生长发育略落后于同龄儿,未予诊治。
入院前1年2个月,患儿体重较前不增(具体不详),皮下脂肪减少明显,于当地医院消化科住院治疗,其间完善血常规、25羟维生素D、甲状腺功能、血生化、免疫球蛋白+补体、尿便常规、幽门螺杆菌、胃肠动力检查等“未见异常”,诊断为“营养不良、胃肠功能紊乱、湿疹”,嘱出院后口服 “赛庚啶片”。
入院前8个月,患儿因“哮喘”于呼吸科复诊时,医生听诊心率快,建议完善心脏彩超示“肺动脉高压(中度),57 mmHg”,未予诊治。后再次因“生长发育落后”就诊于其他医院保健科,查骨密度“Z-Score 1.3”,查骨龄示“约3.5岁”(患儿实际年龄5岁3个月),建议完善相关检查后内分泌科就诊。家长遂带患儿就诊于当地医院行相关检查,查体体重13.2 kg,身长101.7 cm,BMI12.76 kg/m2,完善生长激素激素激发试验、性激素、淋巴细胞亚群、头颅+垂体核磁、腹部+泌尿系+肾上腺B超及肺部CT等检查,行电子胃肠镜检查示“十二指肠球炎、末端回肠炎、结肠炎”,行WES示“STAT3基因,c.521T >C:p.F174S,变异评级:LP”。
入院前4个月就诊于其他医院,测身长102 cm,体重12 kg,诊断为“营养不良(重度),生长发育迟缓”,建议予“生长激素治疗”,家长未同意,后带患儿予中药口服调理脾胃2个月,未见好转。
入院前2个月,于当地医院复查心脏彩超示“右房右室增大,肺动脉高压(重度),104 mmHg”,间隔4天后复查“右房右室增大,肺动脉高压(中度),65 mmHg”,就诊于肺动脉高压科,予“西地那非12.5 mg/次,每日3次口服”。
入院前1个月,患儿因“哮喘发作”先后两次于当地医院住院治疗,完善呼吸道病原示“肺炎支原体IgM:阳性”,血尿筛查“未见异常”,免疫功能、血常规、心脏彩超“大致正常”,予 “阿奇霉素口服3天,甲泼尼龙输注4天及雾化治疗”患儿好转出院。
患儿自发病以来,精神反应尚可,纳食欠佳,睡眠尚可,二便正常。
抱着最后一线希望,家长慕名来到北京找到钱素云主任。因为患儿有多系统、多器官损害,此前在各地医院哮喘就看呼吸科,特应性皮炎就看皮科,腹泻体重不增看消化科,各管各的部分,疗效差,具体病因也不清楚。诊断有特应性皮炎、哮喘、营养不良、胃肠功能紊乱、生长发育迟缓等七八个,再加上既往检查显示基因有异常。
钱主任考虑到这可能是个特殊的罕见疾病例,立即启动了院内罕见病MDT(Multi-Disciplinary Treatment, 即多学科会诊)流程。

该周周三下午2点,在罕见病MDT上,来自内分泌遗传代谢科、呼吸二科、心脏内科、皮肤科、免疫科、消化科、临床营养科及出生缺陷遗传研究室8个科室的顶级专家们汇聚到一起,根据患儿的病史、临床表现及检查结果,免疫科的毛华伟主任首先发言,通过仔细了解孩子的病情他认为可以明确STAT3基因增功能突变导致的原发性免疫缺陷病的诊断,此类疾病非常罕见,患儿往往表现反复湿疹、消化系统受累可能出现肠道淋巴增殖,肺部受累可以出现肺间质病变甚至肺动脉高压,还可能出现多种感染,与小月的临床表现符合。
随后内分泌遗传代谢科主任巩纯秀、皮肤科副主任徐子刚、呼吸二科主任赵顺英等专家也从各自专业角度相继发言,一致认为可确诊该病。
不到一小时,困扰孩子多年的病情奇迹地得到了诊断,专家们好似酣畅淋漓的打完了一场胜仗,兴奋地鼓掌祝贺。家长别提多高兴了,激动地频频感谢各位会诊专家。
患儿查体:神清,精神反应尚可,面色可。身高101.5 cm(<P3),体重12.3 kg(<P3),BMI 11.9kg/m2,体型矮小、消瘦,皮下脂肪薄。面容无特殊,鼻梁稍低平。颜面部、颈部、背部、双侧腹股沟、双手及双足皮肤可见红色皮疹,部分融合成片,可见破溃结痂,可见脱屑。左侧颈部可触及2~3枚黄豆大小淋巴结,质软,活动度可,无压痛。双侧瞳孔等大等圆,对光反射灵敏。咽充血,双侧扁桃体II度大。呼吸20次/分,双肺呼吸音粗,未闻及干湿啰音。心率100次/分,心音有力,律齐。腹软,无压痛,肝脾肋下未及,肠鸣音(-)。四肢肌力、肌张力大致正常,神经系统查体未见明显异常。

MDT会诊后,患儿通过“绿色通道”收入免疫科病房,由毛华伟主任的实验室团队进行蛋白功能检测,验证了患儿的基因突变是致病性突变,进一步证实患儿为STAT3基因增功能突变导致的原发性免疫缺陷病。经完善相关检查进行脏器评估,患儿存在皮肤受累,肺部间质病变、肠病、肠道淋巴增殖性病变等。
毛华伟主任团队给予患儿小分子靶向药JAK抑制剂治疗,住院12天后,患儿带药出院回家。据目前随访后得知:治疗后,患儿特应性皮炎明显好转,体重增长满意,肺动脉高压也逐渐好转。后续还将继续服用小分子靶向药物JAK抑制剂,并定期线上复诊。


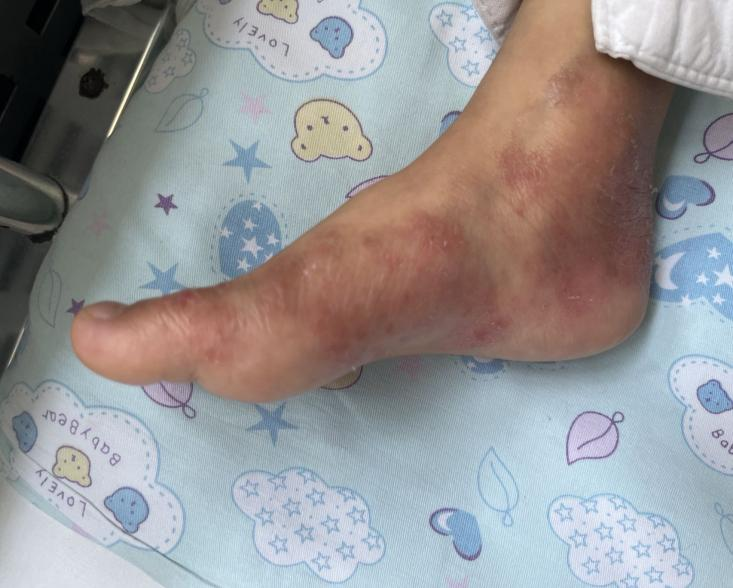
治疗前
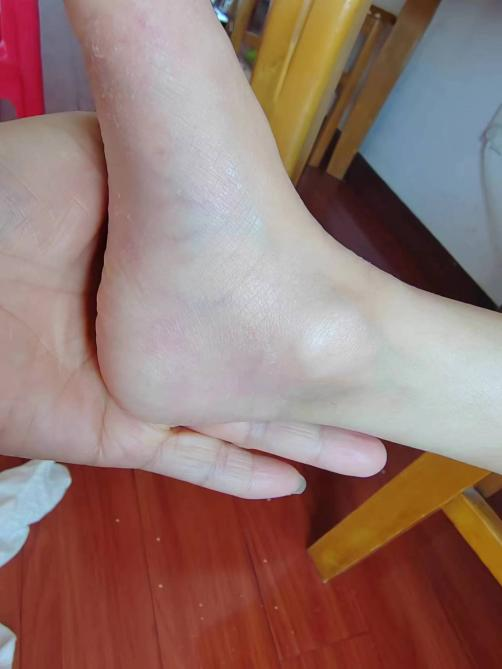 治疗后
治疗后
既往国内曾报道两例该类疾病,其中1例也是毛华伟主任团队报道的,但那两例临床表型与小月不同。根据文献资料,目前国际上约有100例此类病人。
首都医科大学附属北京儿童医院于2021年2月成立了国家儿童医学中心罕见病中心,该中心拥有大量疑难病、罕见病临床资源,临床诊疗优势明显。中心开设了罕见病多学科联合(MDT)会诊,并设立专门的罕见病病房,病房由重症医学科负责管理。罕见病中心整合学科优势建立罕见病筛查、诊断、治疗、康复、研究、国际交流、社会关爱等完整链条的系统管理模式。
每周三下午,医院门诊6层罕见病会诊中心,邀请多位相关专业的资深专家们根据病情40分钟左右会诊一例。会诊中专家们会详细讨论患儿的病情、为患儿查体,共同商讨后续诊治方案,做到个体化精细诊疗。自开诊以来中心已为百余例患儿提供服务,80%的疑难罕见病患者在会诊中得到了明确诊断。患者满意度高达4.7分(满分5分)。今年2月份开始北京儿童医院罕见病中心联合北京儿童医院新疆医院、郑州医院、保定医院、顺义妇儿医院进行罕见病多院联合MDT远程会诊。这种跨区域、多学科的远程会诊提高罕见病患儿就医体验的同时,可以培养更多具有罕见病诊疗经验的医学人才,同时也实现了北京儿童医院和托管医院之间医疗信息、医疗服务和医疗资源的共享。
(首都医科大学附属北京儿童医院罕见病中心 通讯员 韩滢供稿)
查看更多