查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:武汉市第四医院 杜治国 陈刘俊,武汉大学基础医学院免疫学系 刘万红
在中国女性生殖系统恶性肿瘤中,宫颈癌的发病率和死亡率居于第一位,且每年新发病例约11万例,死亡人数约5万人。人乳头瘤病毒(HPV)感染是导致子宫颈癌的罪魁祸首,超过95%的宫颈癌都与HPV病毒感染有关。
本文介绍的“HPV疫苗”可以很好地预防宫颈癌,这也是人类首次开发的可预防癌症的疫苗,在人类抗癌史上具有重要的里程碑意义。在HPV疫苗进入国内市场后,女性朋友的预约热度一直居高不下,HPV疫苗“一针难求”的局面近年来有所改善,但可能还会持续几年。目前,国产HPV双价疫苗已经上市,九价还会远吗?接下来,就大家最关心的“HPV疫苗八大问”,我们来分类解答一下。
一、感染HPV病毒一定会患宫颈癌吗?
先上结论:并不一定。
绝大部分子宫颈癌都与人乳头瘤病毒(HPV)感染有关。HPV病毒感染也十分常见,通常分为“低危型”和“高危型”两类。有性生活的女性,一生中感染过1种HPV病毒的可能性高达40%~80%。
单纯HPV病毒感染常表现为“一过性”感染,其病变大多具有自限性,即大部分患者可以通过自身免疫系统很快将HPV病毒清除;只有很少患者会持续感染,或单一HPV高危型病毒感染,并发展为癌前病变,最终才会发展为宫颈癌。所以,感染HPV病毒并不一定会患宫颈癌。
二、HPV疫苗是什么,到底有没有用?
先上结论:
1. “HPV疫苗”是预防HPV病毒感染导致宫颈癌的疫苗;
2. 可以非常肯定地告诉大家,大数据显示,有用!接种“HPV疫苗”后可大大降低宫颈癌的发病率!
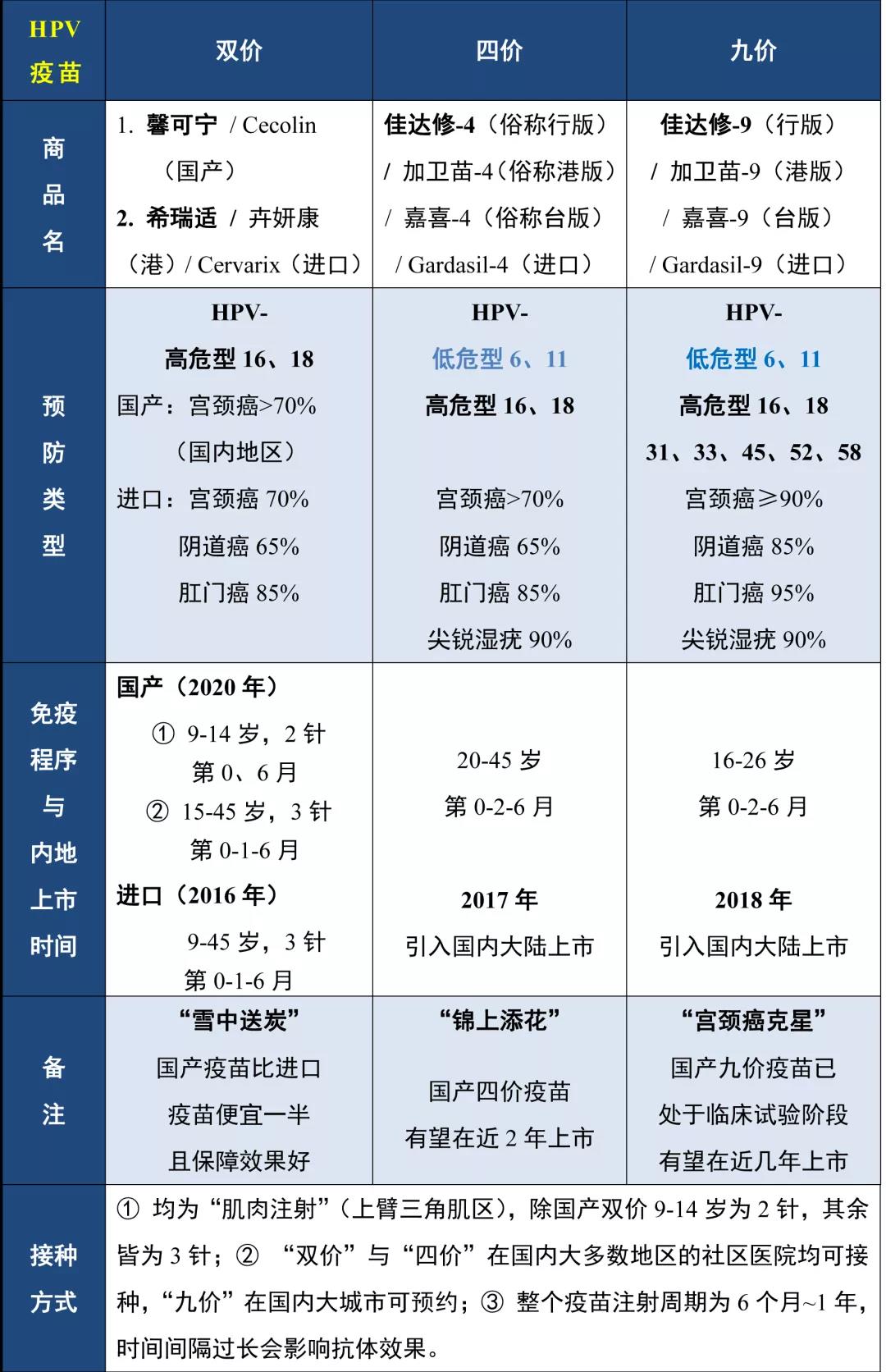
目前,市面上可以接种的“HPV疫苗”包括“双价/二价”、“四价”和“九价”疫苗。疫苗的“价”数表示疫苗能预防的HPV病毒种类,“价”数越高,代表可以预防的病毒种类越多。
HPV双价/二价疫苗(以下统称“双价疫苗”),可以预防由最常见的高危型HPV-16、18型感染引起的宫颈癌,而国内人群84.5%的宫颈癌都是由这2种病毒引起。换而言之,接种了双价疫苗,在国内地区可以预防大部分宫颈癌,还能预防65%的阴道癌和85%的肛门癌,对女性朋友有如“雪中送炭”,可极大减少患上宫颈癌的风险。
值得一提的是,国产双价疫苗已经上市,不仅免疫效果只高不低,而且价格亲民(中国智/制/自造,少了中间商赚差价),性价比更高!
据临床试验分析报告,在预防HPV-16和HPV-18型相关癌前病变的指标上,国产双价疫苗保护率(95%置信区间)达到100%(55.7-100),高于或等于进口HPV二价和四价疫苗;在预防HPV-16和HPV-18型持续性感染的效力上,保护率(95%置信区间)达到97.7%(86.2-99.9),高于或等于进口二价和四价疫苗。
不同于葛兰素史克(GSK)的昆虫细胞生产体系(HPV二价疫苗)和默沙东(MSD)的重组酿酒酵母生产体系(HPV四、九价疫苗),厦门万泰(INNOVAX)国产HPV双价疫苗(馨可宁)利用DNA重组技术,在大肠杆菌中表达类病毒颗粒抗原,并用于疫苗生产,不仅提高生产体系产能,还降低了成本。
HPV四价疫苗,是在双价疫苗的基础上,预防感染类型增加了最常见的低危型HPV-6和HPV-11。四价与双价疫苗预防宫颈癌的作用范围几乎没有差别,但能“锦上添花”,提升防控概率,在中国地区可以预防70%以上的宫颈癌、65%的阴道癌和85%的肛门癌,还可预防90%的尖锐湿疣。
HPV九价疫苗,是在四价疫苗的基础上,预防感染类型又增加了高危型的HPV-31、33、45、52、58这5种HPV病毒亚型,可以提升预防90%的宫颈癌、85%的阴道癌、95%的肛门癌与90%的尖锐湿疣,对持续感染、癌前病变或不典型病变也有一定作用,可谓“百尺竿头更进一步”,甚至被称为“宫颈癌克星”。
三、HPV疫苗接种时间?
最佳时间:普遍认为选择在9~15岁之间,免疫系统已经成熟,且在初次性生活前的女孩接种HPV疫苗形成抗体滴度较高,最为理想。
官方推荐的接种年龄是26岁之前,因为17~24岁以及40~44岁是我国女性感染HPV的两个高峰期。
一般不太推荐超过45岁的朋友打HPV疫苗,因为这个年龄即便打了HPV疫苗也很可能难以形成抗体,或者抗体滴度太低难以达到预想的效果,也就起不到预防作用。45岁以上的朋友建议定期去医院做宫颈筛查体检,早期发现病变,早期治疗同样可以及时预防宫颈癌。
四、HPV疫苗最佳接种人群?
先上结论:HPV疫苗对初次性生活之前、未感染HPV的女孩最有效。
大量的临床研究发现女性HPV感染与其性行为状况、性卫生习惯等密切相关,初次性生活年龄较小、性生活活跃、多个性伴侣等均会增加HPV感染的概率。女性年龄较小时,宫颈上皮细胞发育尚不成熟,过早性生活可使宫颈上皮暴露于感染、损伤或精液刺激等危险因素下,易引起HPV感染。性生活活跃期如不采取保护性措施,意外怀孕后多次人工流产易损伤宫颈,引起宫颈移行带鳞状上皮化生,加上不良因素的刺激,也容易发生HPV感染。多个性伴侣可增加持续或重复性HPV感染的风险。
因此,HPV疫苗接种对初次性生活之前或未感染HPV的女孩最有效。需要强调的是,并不是说有了性生活后就不能打HPV疫苗,而是提倡在有性生活之前就把HPV疫苗打好,提前预防的效果肯定会更好,毕竟性接触是感染HPV病毒的最主要途径,所以要在有可能接触病毒前做好预防措施。
然而,对于已存在疫苗所覆盖的HPV亚型感染或相关疾病者,现有HPV疫苗既不能治疗疾病,也并不能加速病毒清除。
现有的三种疫苗都适用于女孩和年轻女性,经期女性也可进行疫苗接种。不建议妊娠期女性接种HPV疫苗,如疫苗接种开始后发现妊娠,可等分娩后再继续进行后续接种。尽管理论上男性接种HPV疫苗有用,但目前还没有明确证据显示接种HPV疫苗对性伴侣宫颈癌的预防有何种收益,不过可以预防HPV引发的性病——男性生殖器疣。从疫苗的收益考虑,大部分国家和地区及世界卫生组织(WHO)的官方文件,尚未推荐男性接种该疫苗。
五、已经生了宝宝,还要不要打HPV疫苗?会不会太晚了?
先上结论:有效,不晚。
关于疫苗接种效果,无论是否有性生活或者是已经生过宝宝,都是有效的。差别在哪里? 差别在是否存在HPV感染或者既往HPV感染。只要没有HPV感染,疫苗的保护作用是肯定的。但是,如果存在HPV感染或者既往HPV感染,这种保护作用就会降低,但对于其他未感染的亚型还是有一定保护作用。
美国CDC推荐已经有过HPV感染或细胞学结果异常(即曾经感染过HPV)的女性,如果仍在适用年龄,则仍然应该接受HPV疫苗接种。因为尽管已经被感染,疫苗仍然具有针对未感染HPV亚型的保护作用。同时也应当告知这些女性,疫苗对已经产生的感染和异常的细胞学结果无任何治疗作用。
六、接种了双价或四价HPV疫苗,
还能否接种九价HPV疫苗?
先上结论:可以。
从公共卫生角度而言,双价、四价和九价疫苗在预防宫颈癌方面都可以提供很好保护效力,接种三种HPV疫苗中任何一种,都是可以的。
九价HPV疫苗说明书建议,如果有接种完3剂双价或四价HPV疫苗,还想接种九价HPV疫苗,则至少间隔12个月后才能接种,也需接种3剂。
不论国产还是进口,双价和四价疫苗在预防16和18导致的宫颈癌的效果几乎是一样的,也就是说都可以预防大部分宫颈癌的发生。
问题七:注射HPV有哪些注意事项和副作用?
注射HPV疫苗前,请关注以下几种情况:
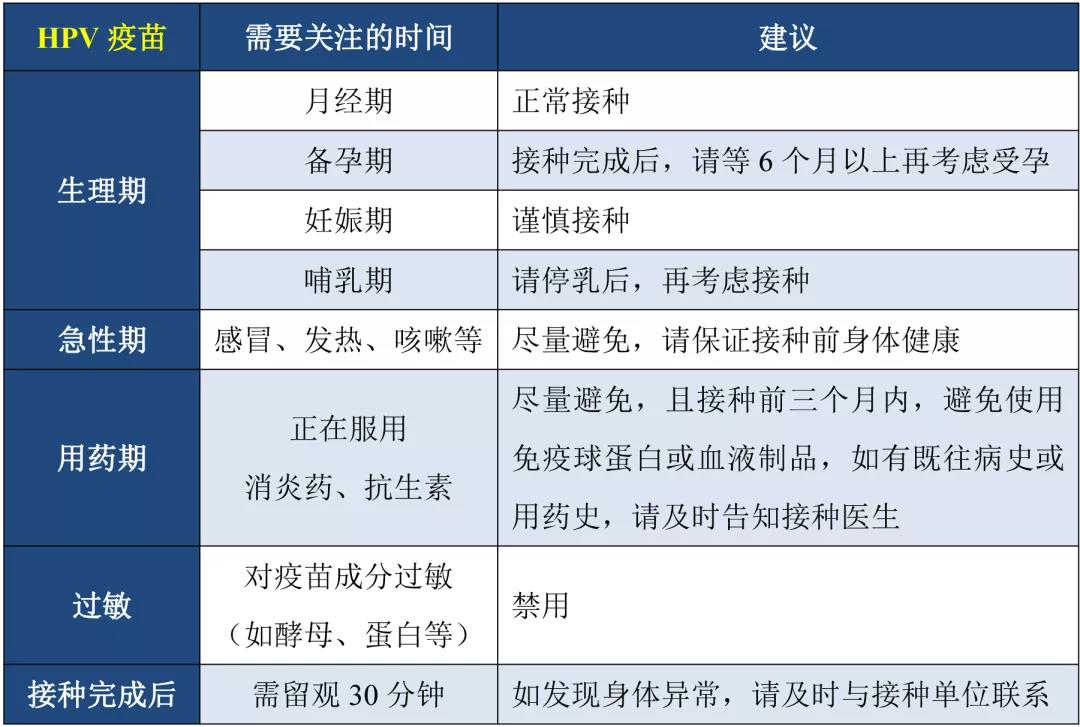
注射疫苗的副作用:主要包括注射部位肌肉酸痛、出疹、肿胀、疲劳、低烧或头痛等症状,但一般不会影响正常学习和工作。
问题八:接种九价疫苗就能完全避免患宫颈癌吗?
先上结论:不能。
无论你接种了何种HPV疫苗,接种后,仍需要定期做HPV的筛查,并不能因为打了疫苗就减少筛查的次数和方式。
HPV疫苗并不意味着可以100%抵抗HPV病毒,要知道疫苗在身体里的有效期为10-20年,这已经是市面上唯一的、也是最佳的对抗HPV病毒的方法了。HPV九价疫苗将预防宫颈癌的比例从70%提高到90%,但还是未能覆盖所有高危HPV型别,还是会有些“漏网之鱼”突破它的防线。
这时,就需要另一道重要防线——宫颈癌筛查。下面介绍下宫颈癌筛查相关的最新指南。
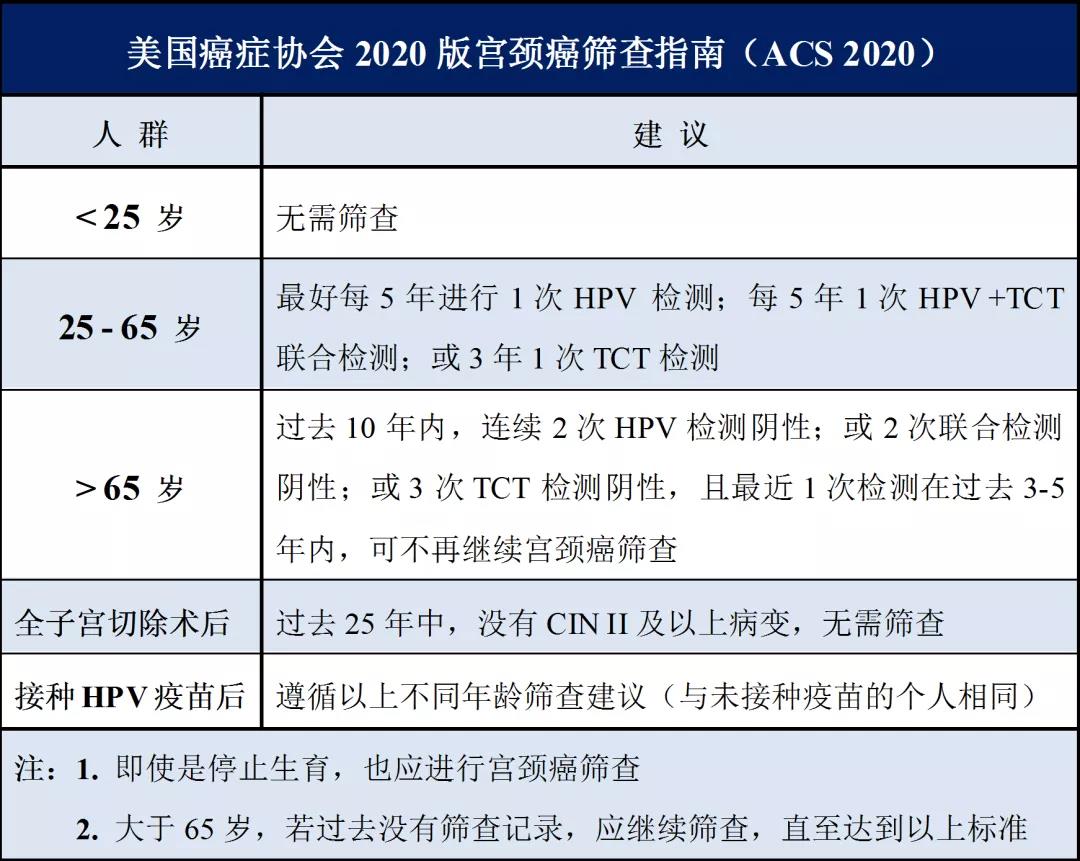
根据《美国癌症协会2020版宫颈癌筛查指南(ACS 2020)》建议:
(1)25岁以下的女性免疫力比较强,该阶段的女性并不推荐进行筛查。
(2)25岁~65岁的女性,每5年筛查一次HPV-DNA检测和宫颈细胞学检查,或每3年进行一次细胞学检查。
(3)大于65岁的女性,如既往多次检查都为阴性(过去10年内2次以上,且最近一次为3-5年内),则不需要再继续筛查。
(4)但患者如果曾经患过CIN II级、CIN Ⅲ级或者原位癌,则在治疗后仍要继续检查至少20年。
此外,世界卫生组织(WHO)和联合国人类生殖特别规划处(HRP)于 今年2021 年 7 月 6 日发布了最新的第二版《宫颈癌前病变筛查和治疗指南》。WHO新指南中,“推荐筛查方法”有重要转变:现将“HPV-DNA检测”推荐作为宫颈癌的首选筛查方法。
而目前广泛使用的醋酸染色(VIA)或细胞学(TCT)检查获取宫颈样本的过程与“HPV DNA检测”相似,但HPV DNA检测更简单,敏感性与特异性也都更好。
基于《世界卫生组织宫颈癌前病变筛查和治疗指南(WHO,2021)》 ,HPV DNA 检测初筛的“筛查和治疗”方案:
对一般女性,可从 30 岁开始,每 5~10 年定期筛查一次;
对HIV感染女性,则建议从25岁起,每3~5年进行HPV DNA检测;
50岁以后,如按WHO建议的筛查间隔定期筛查,且连续两次均为阴性,则可停止筛查。

上医治未病,而接种疫苗恰恰是“防之于未萌,治之于未乱”的上医举措,有如“未雨绸缪”,防患于未然。
再举个小栗子(例子),如在出门前,就已知道外面即将下雨或正在下,那我们是等淋了雨再回来取伞,还是提前把伞拿着再出门呢?HPV疫苗就像你的这把雨伞,有备才能无患。
然而,即便带了伞,有时候还是有可能会被淋湿,因此,即使有了HPV疫苗的保护伞,也仍需要按照ACS或WHO的建议,定期做HPV筛查,才能更好地预防宫颈癌。
以上关于HPV疫苗的8个小知识,你都Get到了吗?
来源:检验医学网
查看更多