查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





俯卧位已经使用了多年,现在推荐用于接受有创机械通气并伴镇静的重度或中至重度急性呼吸窘迫综合征(ARDS)患者。在COVID-19大流行的局势下,俯卧位已经被临床医生所采用,甚至用于患者插管前。本文综述了俯卧位的生理效应、如何实施俯卧位、如何设置呼吸机、俯卧位的地位以及未来的发展方向。
ARDS 是指肺内、外严重疾病导致的以肺毛细血管弥漫性损伤、通透性增强为基础,以肺水肿、透明膜形成和肺不张为主的病理变化,以进行性呼吸窘迫和难治性低氧血症为临床特征的急性呼吸衰竭综合征。 出现突发性、进行性呼吸窘迫,呼吸频率增快、气促、发绀、常伴有烦躁、焦虑表情、出汗等。
肺泡塌陷的后果
|
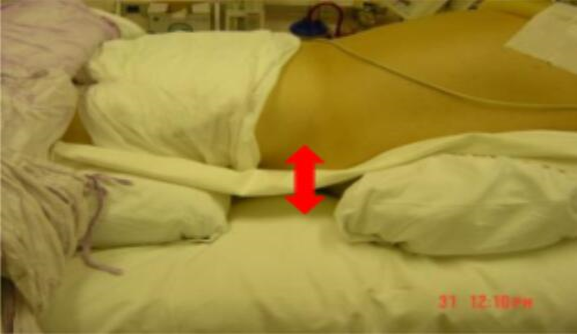
俯卧位时垫起患者的肩部和髋部会使胸廓和腹部运动改善, 增加功能残气量。改善氧合与功能残气量增加有关 。
功能残气量的增加来自重力依赖区“萎陷肺泡”的重新复张。
功能残气量的增加使呼气末期肺泡不完全陷闭有利于防止剪切伤。
V/Q的改善和分流减少不论任何情况, 当肺内通气减少或血流灌注不足都会导致通气及血液灌注比例不均, 导致气体交换失调。而俯卧位通气使肺内通气改善,进而改善了V/Q和分流Q的减少, 从而改善氧合, 这是近年来比较一致的共识。(V/Q即肺通气/血流,指吸入的氧气和肺内血流的比例)
通过改变膈肌的运动方式和位置增加功能残气量,俯卧位时背侧膈肌向尾侧移位,使局部肺组织复张。
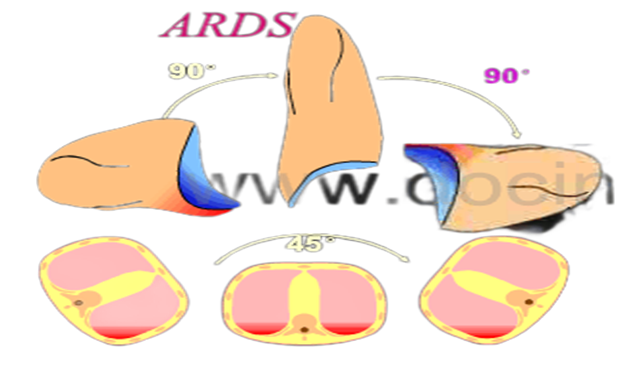
仰卧位通气时平均16%~24%的肺组织受到心脏和纵隔的压迫。
病理状态下(心脏增大、增重、心脏病基础)更明显。
俯卧位通气时平均1%~4%的肺组织受到心脏和纵隔的压迫。
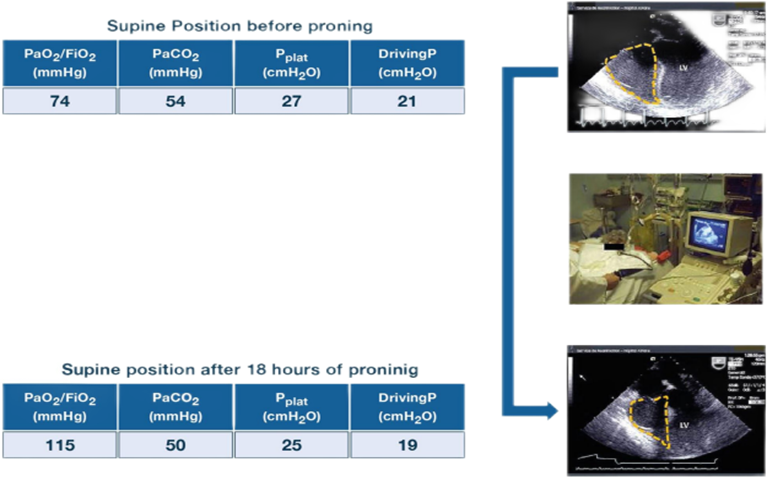
严重ARDS通气患者通气18小时后右心室功能改善,经食管超声心动图显示长轴食管中视图,俯卧位(上图)前右心室主要扩张(黄色虚线),俯卧位数小时后仰卧位时(下图)恢复正常。
表中报告主要为氧合指数,二氧化碳分压,平台压,驱动压,均有所改善。
(PaO2:氧分压 ;PaCO2:二氧化碳分压 ;Pplat:平台压;DrivingP :驱动压)
整体胸壁顺应性受其三个解剖学边界的坚固性或灵活性的影响:前胸、后胸和腹腔。在仰卧位时,顺应性的变化受腹部和前胸壁的影响最大,而在俯卧位时,后胸和腹部是关键的决定因素。由于解剖学原因,后胸壁(包括脊柱和肩胛骨)的顺应性不如前部(胸骨和肋骨)。相反,在俯卧位,床表面阻碍了前部结构的扩张,而腹部顺应性相对未改变。因此,对俯卧位的自然反应是整体胸壁顺应性的降低。
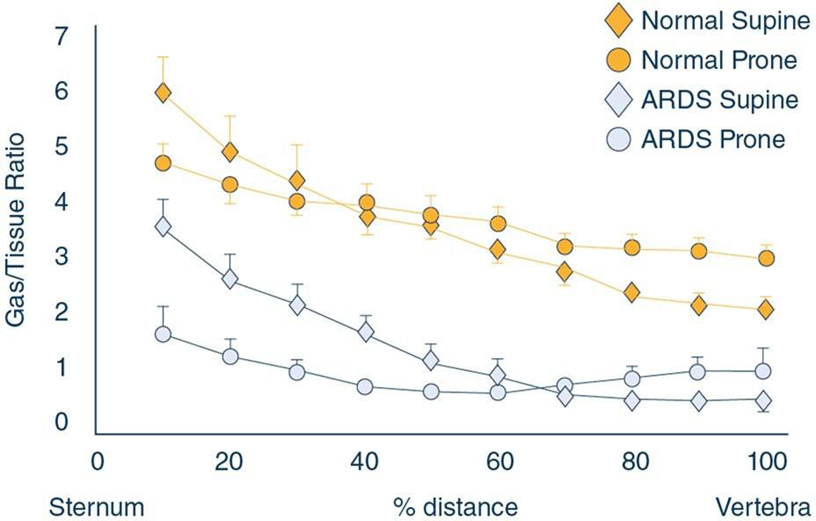
气体/组织比(可以认为是肺单位的体积)是胸骨与椎骨之间距离的函数。如图所示,在仰卧位,从胸骨到椎骨的气体/组织比急剧下降,表明在正常人和ARDS患者中,靠近胸骨的扩张力比靠近椎骨的扩张力高3倍。在俯卧位,气体/组织比要均匀得多,表明整个肺实质的力量分布更加均匀
(正常仰卧位:normal supine ;正常俯卧位:norma prone ;ARDS仰卧位:ARDS supine;ARDS俯卧位:ARDS prnoe;胸骨:sternum ;距离 :distance;椎骨:vertebra )
在俯卧位通气时,非依赖性肺区的过度分布较少,依赖区的周期性空间打开和关闭较少,这是呼吸机诱发肺损伤的原因。在呼吸机诱导的肺损伤并发ARDS的情况下,这些有益的影响表明,俯卧位通气应该在该综合征的早期而不是后期实施。
俯卧位通气方法 |
绝对禁忌:
不稳定性脊柱骨折、颅内高压、严重腹腔高压
相对禁忌:
血流动力学异常不稳定
急性出血
骨科手术
近期腹部手术
妊娠
广泛皮肤损伤
皮肤压伤、水肿、坏死
外周神经损伤
肌肉损伤
角膜溃疡
低血压
插管和其他引流管的压迫和移位、脱出
少见:心律失常等
俯卧位通常可以改善氧合,减少无效腔通气,利用与血压相关的气体交换改善和伴随的深镇静时设置6 ml/kg以下的潮气量最低值是有益的。
以患者为中心的俯卧位临床试验一直使用相对较低的PEEP策略,但只要平台压不超过30 cmH2O,就不会尝试将潮气量降低至低于6 ml/kg预测体重。
在中至重度ARDS患者中,俯卧位已被证明是有效的,而在俯卧位时调整的呼吸机参数,每次患者恢复仰卧位时都需要重新评估,以确保呼吸机设置保持安全和耐受性良好。
迄今为止,已经验证俯卧位能降低插管率和提高生存率。总之,俯卧位现在已经在ARDS的管理机构中占据了应有的位置,以后的发展是了解非插管患者是否也能适应俯卧位,对临床结果的有益影响将是很重要的。
来源:中国呼吸治疗 作者:郭志超 兴安盟人民医院ICU
查看更多