查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





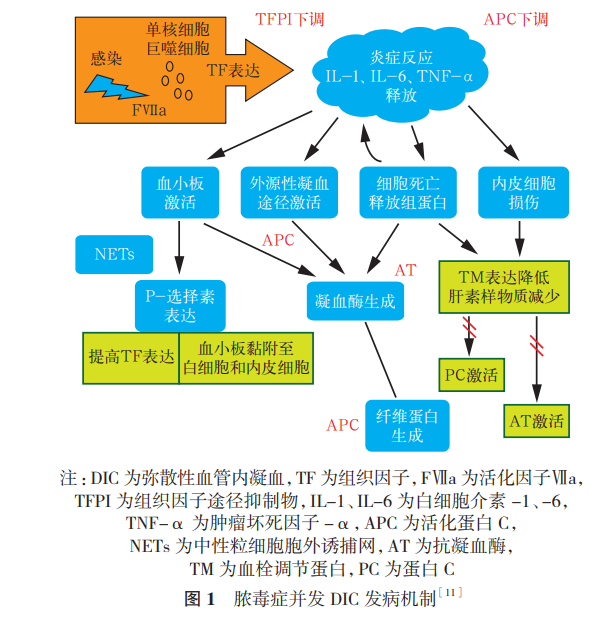
脓毒症并发DIC的发病机制包括促凝物质上调〔例如组织因子(tissue factor,TF)〕、抗凝物质下调〔例如抗凝血酶(antithrombin,AT)、血栓调节蛋白(thrombomodulin,TM)、组织因子途径抑制物(tissue factor pathway inhibitor,TFPI)和蛋白C(protein C, PC)〕,以及纤维蛋白溶解机制受损等,其中以促凝物质上调导致高凝状态最为重要;除此之外,还与脓毒症本身的特征有关,如病原微生物侵入机体,内、外毒素的作用并由此激发了炎性介质的级联反应扩散,这些炎性介质作用于毛细血管内皮,使血管内皮生理性抗凝血物质减少或功能下降,血管内血细胞促凝血机制加强,纤溶系统受损,加剧了凝血过程。微血管痉挛、缺血缺氧致使毛细血管通透性增加,血管中有形物质渗出,使得液体外漏,血流淤滞形成微血栓DIC。由此可见,DIC作为一个综合征,特别是脓毒症,既是疾病启动的原因,又是疾病病理生理作用转化的结果。脓毒症并发DIC的发病机制见图1。
国际上多采用积分系统对DIC进行诊断和分期分型,以指导治疗和判断预后。常用的有国际血栓与止血协会(International Society on Thrombosis and Haemostasis,ISTH)、日本卫生福利部(Japanese Ministry of Health and Welfare,JMHW)以及日本急诊医学学会(Japanese Association of Acute Medicine, JAAM)积分系统,其中 ISTH DIC 积分具有较高的敏感性和特异性,被广泛应用,分为显性和非显性DIC积分(表1)。此外,DIC又分为显性和非显性DIC期:前者指患者已处于失代偿期,即临床典型DIC;后者指出现某些DIC的临床表现及实验室检查异常,但未达到诊断标准的代偿状态的DIC,即DIC前期(preDIC)。脓毒症时(既往血小板及凝血功能疾病除外,如严重肝病、血栓性血小板减少性紫癜等),若积分≥5分为显性DIC;积分<5分为非显性DIC(表1)。

血栓弹力图(thromboelastogram,TEG)可监测脓毒症患者凝血功能变化,识别高凝与低凝状态,但因样本量小,其对脓毒症并发DIC的诊断价值需进一步试验证实。
引用本文: 中华医学会急诊医学分会, 中华危重病急救医学杂志编辑委员会, 脓毒症并发弥散性血管内凝血诊治急诊专家共识专家组, 等. 脓毒症并发弥散性血管内凝血诊治急诊专家共识 [J] . 中华危重病急救医学,2017,29 (07): 577-580.
查看更多