查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





2022年7月7~9日,由中国医药教育协会感染疾病专业委员会主办、复旦大学附属中山医院承办的中国医药教育协会感染疾病专业委员会第八届学术大会采取线上形式召开。本次大会以“合作共赢,面向未来”为主题,对当前感染病诊治及防控领域热点、难点问题以及最新研究进展进行了充分沟通与交流。
在7月9日的重症感染会场,重庆医科大学附属第一医院周发春教授以“SCAP急诊科视角之我见”为题进行了精彩汇报!

重庆医科大学附属第一医院
周发春教授
周发春教授介绍,重症肺炎救治的首站多为急诊科,急诊科医生对于重症社区获得性肺炎(SCAP)面临着诊断压力、治疗挑战和数据缺失等问题(表1)。
表1 SCAP急诊医师面临的困惑
诊断的压力 | 治疗的挑战 | 数据的缺失 |
初始诊断困难、检测时效性有限、病原菌不清 | 抗菌药物如何经验选择? | 我国缺少SCAP相关研究和数据 |
评分标准繁多 | 疗程长短如何把控? | |
耐药菌增对、人口老龄化带来的病原学差异 | 耐药压力 | |
新型抗菌药物稀缺 |
SCAP是导致住院患者出现脓毒血症的常见主要原因之一,国外相关研究显示SCAP的死亡率约30%~60%;SCAP机械通气时间和ICU住院时间更长;目前我国缺少SCAP年发病率和死亡率数据;2013年《中国卫生统计年鉴》数据显示,2008年我国肺炎65~69岁人群的病死率为23.5/10万,>85岁人群病死率则高达864.17/10万。
周发春教授介绍,SCAP的诊断思路可分为7步(图1)。

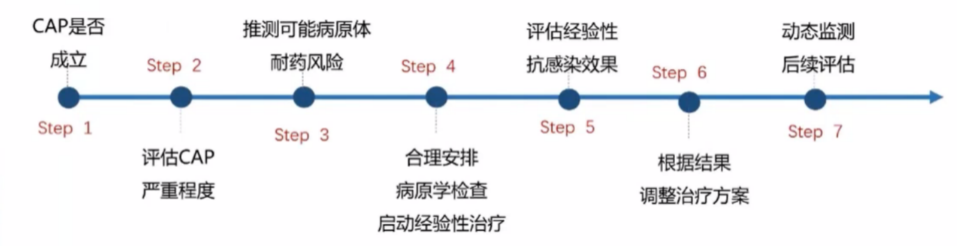
CAP是指在医院外罹患的感染性肺炎,包括具有明确潜伏期的病原体感染而在入院后平均潜伏期内发病的肺炎,其重症者称为SCAP。我国《中国成人社区获得性肺炎诊断和治疗指南(2016年)》中指出符合1项主要标准或≥3项次要标准(表2)即可诊断为SCAP。
表2重症CAP诊断标准
主要标准 | ①气管插管需要机械通气; |
②感染性休克积极液体复苏后仍需要血管活性药物。 | |
次要标准 | ①呼吸频率≥30次/min; |
②PaO2/FiO2≤250 mm Hg; | |
③多肺叶浸润; | |
④意识障碍和(或)定向障碍; | |
⑤血尿素氮≥20 mg/dL; ⑥白细胞减少症(WBC<4×109/L); | |
⑦血小板减少症(PLT<100×109/L); | |
⑧体温降低(中心体温<36 ℃); | |
⑨低血压需要液体复苏。 |
SCAP的病情严重程度评估可选用的评分工具包括PSI、CURB-65、SMARTCOP 、CAP-PIRO、CURXO-80等。CAP严重程度评分系统各具特点,可作为辅助评价工具,为临床医生提供帮助。IDSA和ATS的指南中建议注重临床实际,并且结合PSI评分对CAP的严重程度进行有效评价。
表3 常用的CAP严重程度评分系统及其特点


表4

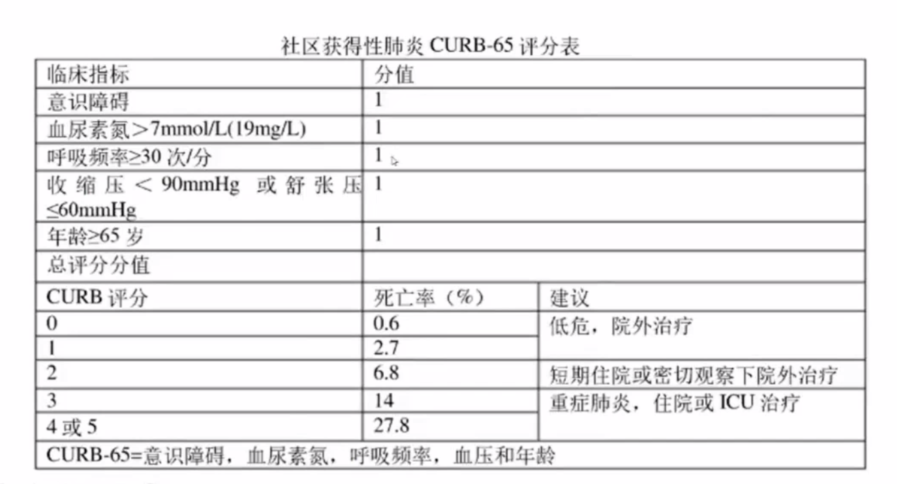
临床工作中,可将CRUB-65评分(表4)作为判断患者是否需要住院治疗的标准,CRUB-65评分≥3分时,提示该患者可能是重症肺炎,需要住院或者入ICU进行治疗。
同时,面对SCAP患者,一定要考虑相应的高危因素。主要包括患者相关因素(年龄、呼吸频率等)、病原特体异性(是否为耐药菌)、疾病严重程度(酸中毒、休克、低蛋白血症等)以及治疗过程(延迟的抗感染治疗),这都是我们十分关注的内容。
周发春教授指出,对于疑似SCAP患者,应尽早开展一系列的病原学检查。《中国成人社区获得性肺炎诊断和治疗指南(2016年)》中建议SCAP应进行痰涂片及痰培养、支原体、衣原体和军团菌核酸及血清特异性抗体、呼吸道病毒核酸、抗原或血清特异性抗体、嗜肺军团菌1型尿抗原的检查。
瞿介明教授团队发表的一项多中心前瞻性病原学研究,利用组合[常规微生物培养、抗原抗体检测、聚合酶链式反应(PCR)和宏基因组二代测序(mNGS)]的病原检测手段,并结合临床表现综合判定SCAP病原体,结果显示,我国SCAP的主要致病原是流感病毒、肺炎链球菌、肠杆菌科、嗜肺军团菌和肺炎支原体。同时,我们要重视包括鹦鹉热病原体引起的感染。
周发春教授指出,以上研究给急诊SCAP的临床诊断一些启示,组合检测方法也许能缓解早期诊断的压力:①及早识别,可降低死亡率;②尽早针对目标病原体治疗;③抗菌药物可尽早降级;④尽早认识不太常见的病原体;⑤老年人是SCAP的独立为高危死亡因素。
周发春教授表示,SCAP经验性抗感染治疗需要考虑多方面的因素。例如常见致病菌、核心致病菌、不同季节病原体的变化以及不同区域、年龄病原体的差异等等。
启动经验性抗感染治疗时,需要关注我国SCAP最常见致病菌群和细菌感染的比例。排在前五位的病原体分别是流感病毒(23.2%)、肺炎链球菌(19.6%)、肠杆菌科(14.6%)、嗜肺军团菌(12.6%)和肺炎支原体(11.1%);仅存在细菌感染的比例为37%,混合感染9%,未能识别病原体的占到28%。国外文献报道,初始治疗时,应重视SCAP的核心致病菌PES(铜绿假单胞菌:PA;超广谱β-内酰胺酶:ESBL;耐甲氧西林金黄色葡萄球菌:MRSA),并熟悉其高危因素。对于PES的高危患者,应经验性覆盖PES治疗。
制定初始经验性治疗抗菌药物方案时,应考虑我国南北地域和冬春病原体差异。图2A可看到中国北方(以秦岭-淮河线分开)和南方特定病原体的比例不同;图2B可看到按月份和年份检测到流感病毒、肺炎链球菌、肠杆菌科、鹦鹉热衣原体和钩端螺旋体的患者数量不同;图2C图可看到根据月份和地区的不同,检测到流感病毒的患者数量不同。

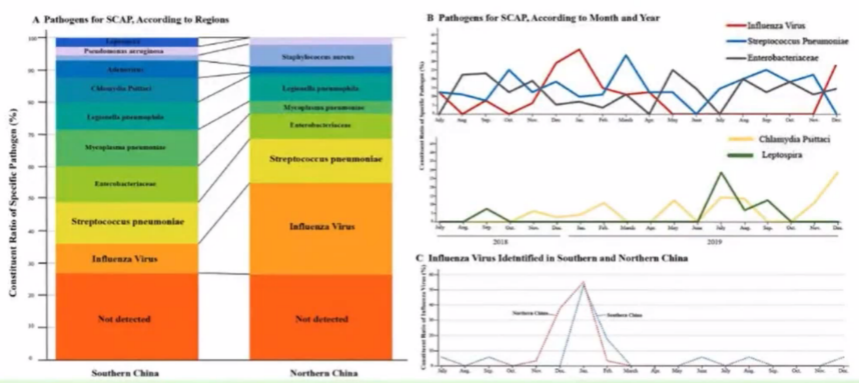
图2
经验性抗感染治疗之初,应识别高死亡率病原体患者群的高危因素(PA、肠杆菌科及流感病毒),尽早启动抗感染治疗。要具有识别耐药菌高危因素的临床意识,对于PES核心致病菌,我们要熟知相关的高危因素(表5),尽早启动合适的抗感染治疗,覆盖相关菌群。评估SCAP中高死亡率病原体的风险,包括是否存在耐药菌、PA或MRSA的感染,并选用合适的抗菌药物。
表5 常见耐药菌感染的危险因素


周发春教授举例说明,糖尿病合并CAP需要入住ICU的患者,常见的病原体是肺炎链球菌、军团菌、肺炎克雷伯菌、肠杆菌、金黄色葡萄球菌、厌氧菌、流感病毒、腺病毒等。治疗推荐静脉给药,初始经验性抗感染药物的选择是青霉素类/酶抑制剂复合物、三代头孢菌素/酶抑制剂复合物、四代头孢、氧头孢烯类、碳青霉烯类等β内酰胺类联合大环内酯类或喹诺酮类药物,这样的治疗方案有效覆盖了CAP的特殊病原体,包括常见病原体和PES核心致病菌;流感流行季节考虑口服奥司他韦等。同时,还需要注意以下问题:①糖尿病患者发生重症流感后继发肺炎链球菌、金黄色葡萄球菌、流感嗜血杆菌、曲霉感染风险增加,需关注混合感染问题;②糖尿病患者需要考虑肠杆菌科细菌感染可能,评估产ESBL肠杆菌科细菌感染的风险;③有吸入性肺炎风险者需要进一步关注吸入风险因素及厌氧菌的药物覆盖。因此,有基础疾病的患者选择经验性治疗药物要考虑多方面因素。
周发春教授介绍了国外SCAP诊疗指南关于住院患者抗生物选择及SCAP患者治疗时间的推荐,同时在经验性治疗方面应覆盖的病原体存在一些争议(表6)。
表6 国外SCAP诊疗指南综述的推荐和争议


一项发表于2019年的综述中对SCAP诊断和管理的推荐进行了总结。主要有以下六点:①IDSA/ATS标准仍是预测患者是否需要收入ICU治疗最实用和可靠的工具;②建议当患者存在至少两种及以上特定危险因素是,病原体检测应覆盖PES病原体;③建议对流感病毒所致CAP立即使用奥司他韦治疗,并避免使用类固醇激素,扎那米韦可用于治疗失败和(或)已确认奥司他韦耐药的案例;④对于大多数SCAP患者,建议联合使用β内酰胺/β内酰胺酶抑制剂或第三代头孢菌素联合大环内酯类抗生素;⑤SCAP合并感染性休克的患者应按照现行的指南进行处理,皮质类固醇可用于难治性休克和高全身炎症反应的案例;⑥据现有研究,我们需要新的抗生素来弥补经验性治疗的现有局限性(包括大环内酯类耐药菌和MRSA的问题)。
周发春教授对SCAP药物治疗进行了总结与展望。抗感染是SCAP治疗的核心,但目前治疗指南推荐的经验性抗菌药物用法与之前没有实质性改变;在SCAP合并脓毒症或MODS等并发症时采取的集束化治疗策略,还远未达到明确改善患者病情、提高生存率的目标;截至目前,我们发现SCAP临床研究样本量均较小,且是在单一机构或是非ICU中进行的,其研究结果并不太适用于ICU急诊重症患者;SCAP和脓毒症治疗药物临床研究鲜有突破性进展,需要我们积极探索改善该患者群的预后,这具有重要的科学价值和社会意义。
周发春教授总结道,SCAP仍面临死亡率高的严峻现状;国际指南强调了确定感染病原学的重要性(分子检测等);SCAP抗感染疗程仍是研究热点;我们要在临床治愈和避免抗生素耐药之间寻求平衡。
(中国医学论坛报整理,感谢周发春教授审阅)
中国医学论坛报是IDSC官方合作媒体,转载须授权
查看更多