查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






大体解剖:脑和脊髓
1.1
大脑皮质表面解剖


1.1.1

外侧面
见图1-1。图中缩写对应中文见表1-1和表1-2。额中回较额下回或额上回更为弯曲,常经一峡部与中央前回相连。仅2%病例的中央沟与外侧裂直接相连(98%的标本存在“中央下回”)。顶间沟(ips)将顶叶分为顶上小叶和顶下小叶。顶下小叶主要由角回和缘上回组成。外侧裂止于缘上回(Brodmann 40区)。颞上沟止于角回。
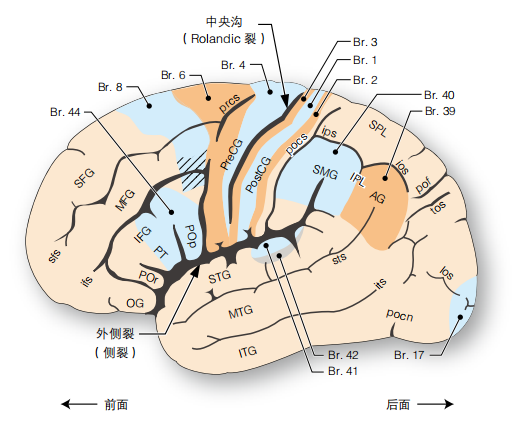
图1-1 左侧大脑皮质外侧面解剖
Br.=Brodmann区(阴影部分)。缩写见表1-1和表1-2(小写代表沟,大写代表回)
表1-1 大脑沟裂(缩写)
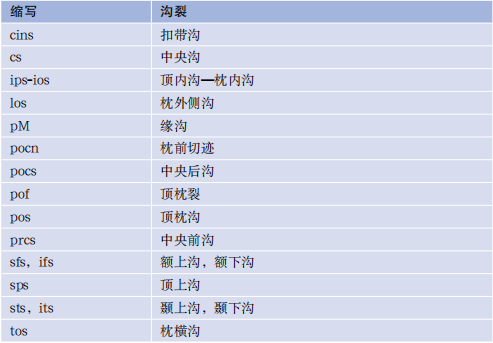
表1-2 大脑回和小叶(缩写)


图1-1还列出了人脑Brodmann(Br.)图谱的一些临床重要分区。这些分区的功能意义如下:
1.Br.3、1、2区:初级躯体感觉皮质。
2.Br.41、42区:初级听区(Hesch1横回)。
3.Br.4区:中央前回,初级运动皮质(又称运动带)。此区大量巨型Betz锥体细胞聚集。
4.Br.6区:运动前区或辅助运动区,位于运动带的前方。它在对侧运动规划中起作用。
5.Br.44区:(优势半球的)Broca区(运动语言区)。
6.Br.17区:初级视区。
7.Wernicke区:包括(优势半球)Br.40区的大部分及Br.39区的一部分(可能也包括颞上回后1/3)。
8.图1-1中Br.8区的条纹部分(额叶眼区)引起朝相反方向的眼球自主活动。


缘沟
见图1-2。扣带沟向后终止于缘沟。在轴位像上,缘沟于95%的CT上和91%的MRI上可见。两侧缘沟骑跨中线,成为最显著的成对凹陷,并分别向两侧半球内延伸一段距离。在轴位CT或MRI上,缘沟位于双顶间最宽径线之后。在较低位切面上,缘沟弯向后方;在较高位切面上,缘沟弯向前方(此时,双侧缘沟形成“括号”征———个骑跨于中线上的“自行车手把”样结构)。
AC-PC线
在矢状位中线图像上,AC-PC线连接前连合(AC)与后连合(PC)。AC是横贯穹隆前方的水平走行的白质束。PC是横贯第三脑室后方近松果体水平的白质束。AC-PC线常用于功能神经外科,也是MRI轴位扫描的基线。在被普遍接受的Talairach定义中,该线连于AC的上缘与PC的下缘(如图1-2所示)。Schaltenbrand定义则是指:AC和PC各自中点的连线。该定义使得AC和PC可在同一MRI轴位薄层切面中同时被观察到。不同定义下的AC-PC线之间相差5.81°±1.07°。旧的CT扫描仪所采用的眶一外耳道线比Talairach的AC-PC线要更陡(约9°)。
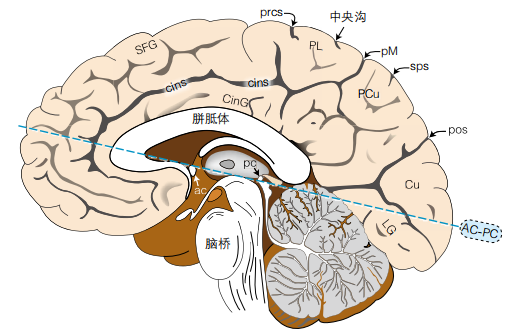
图1-2 右侧大脑半球内侧面
缩写见表1-1(脑沟)和表1-2(脑回)。AC-PC是指AC-PC线(见正文)


初级运动皮质(又称运动带)与初级(躯体)感觉皮质是按躯体位置进行组构的。因此,特定区域的脑图谱与特定区域的躯体相对应(图1-3)。
这些区域通常以漫画人像及对应的标记形式绘制出来。
几个关键点:手臂和面部覆盖在大脑的凸面上,而脚和腿则位于大脑内侧面。具有精细运动或感觉功能的躯体(如手指、舌头)具有更大的皮质代表区。
见图1-4。中央沟的识别对于定位运动带(包含于中央前回中)很重要。93%的CT和100%的MRI成像上可见中央沟。中央沟向后弯曲走行并靠近半球间裂,常终于旁中央小叶,位于缘沟前方且在“括号”内(见上文)(中央沟通常不到达中线)。
标志线:
顶枕沟(pos):内侧面更为明显;在轴位像上,顶枕沟比缘沟更长、更复杂,也更靠后。
中央后沟(pocs):常分叉并形成弧形(“lazy-Y”形)包绕缘沟。
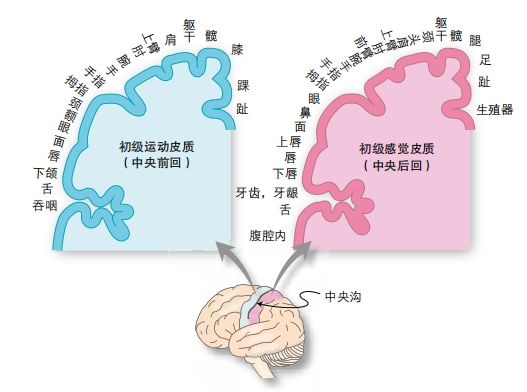
图1-3 初级感觉、运动皮质的躯体定位组构
标签沿着运动、感觉皮层(由切片下方的脑图表示)的横截面放置

图1-4标记脑回/脑沟的左侧大脑半球轴位FLAIR MRI图像。未做标记的右侧半球作为对照。倒置的蓝色Q示意“球把”征(见正文)
缩写见表1-1和表1-2
其前肢不进入缘沟的“括号”内,后肢于缘沟后方弯曲并进入半球间裂。
“球把”征:司手部运动功能的α运动神经元位于中央前回上部。在轴位像上,该处看起来像一个球样突起(形状类似于倒置的希腊字母Ω),并向后外侧突出至中央沟(图1-4)。在矢状位成像时,它具有向后突出的钩状外观,并与外侧裂的后界齐平。


见图 1-5。
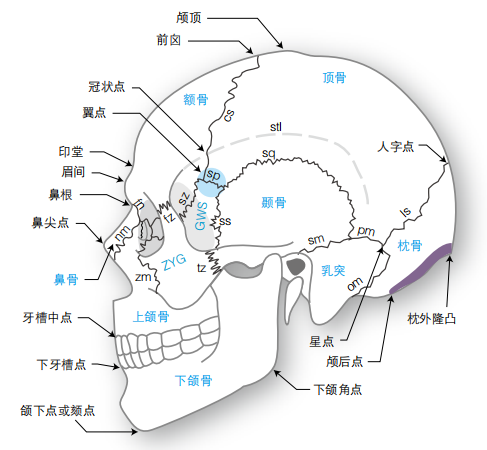
图1-5颅骨标志点和骨缝
可命名骨以大写字母表示。蓝色圈代表翼点缩写:GWS=蝶骨大翼;stl=颞上线;ZYG=颧骨
骨缝:cs=冠状缝;fn=额鼻缝;fz=额颧缝;Is=人字缝;nm=鼻颌缝;om=枕乳缝;pm=顶乳缝;sm=鳞乳缝;sp=蝶顶缝;sq=鳞缝;ss=蝶鳞缝;sz=蝶颧缝;tz=颞额缝;zm=颧上颌缝
翼点:额骨、顶骨、颞骨和蝶骨大翼交汇点。大概位置:颧弓上两横指宽、颧骨额突后一拇指宽处(图1-5中的蓝色圈)。
星点:人字缝、枕乳缝、顶乳缝交汇点。通常位于横窦、乙状窦交界处后下缘的几毫米范围内(不是十分准确——也可能在其中一个窦上)。
颅顶:颅骨的最高点。
人字点:人字缝和矢状缝的交界处。
冠状点:冠状缝与颞上线的交点。
眉间:前额部最为向前突出的点,位于中线处眶上缘水平。
颅后点:中线处的枕骨大孔后缘。
前囟:冠状缝与矢状缝交汇点。
矢状缝:冠状缝与人字缝之间位于中线上的骨缝。通常认为矢状缝位于上矢状窦的上方,但大多数标本中矢状窦位于矢状缝偏右侧的下方(但绝不超过11mm)。
乳突最前点位于乙状窦的前方。


Taylor-Haughton线
Taylor-Haughton线(T-H线)可在血管造影片、CT/MRI片或头颅X线片的基础上标记,也可在手术室里基于可见的体表标志,在病人头部进行标记。图1-6中,T-H线以虚线表示。
1.Frankfurt平面(又称基线):经眶下缘和外耳道(EAM)上缘的线(不同于Reid基线:经眶下缘和外耳道中心的线)。
2.从鼻根经颅顶到枕外隆凸的距离可分为4等分(可用一根绳子对折两次标记)。
3.耳后线:垂直于基线并经过乳突的直线。
4.髁线:垂直于基线并经过下颌骨髁突的直线。
5.用T-H线可大致标出外侧裂及运动皮质(见下文)。
运动皮质
利用外部标志来定位运动带(中央前回)或中央沟(Rolandic裂)的方法有多种。中央沟将前方的运动带与后方的初级感觉皮质分离。由于个体差异,运动带位于冠状缝后4~5.4cm。甚至在术中也可能无法准确辨
认中央沟。因此,这些标记方法也只能绘出大致位置。
1.方法一:运动皮质的上部几乎是位于外耳道正上方近中线处。
2.方法二:中央沟近似于以下两点的连线:
1)鼻根到枕外隆凸连线中点后2cm处;
2)外耳道正上方5cm处。
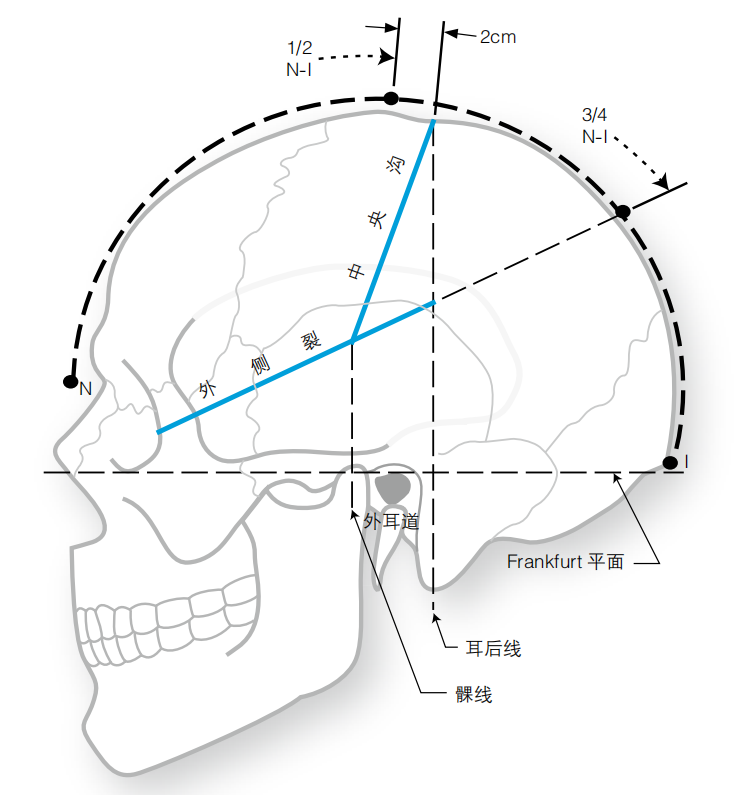
图1-6 Taylor-Haughton 线及相关定位方法
N= 鼻根;I= 枕外隆凸
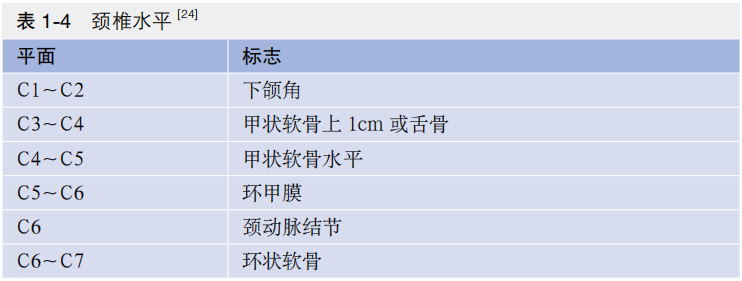
表1-4中所示的标记可用于颈椎前路手术时颈椎位置的判断,但仍须通过术中C形臂X线予以证实。
肩胛冈位于T2~T3水平。肩胛骨下角约为T6后方水平。
骼间线为双侧骼崤最高点在背部的连线,该线或位于L4~L5棘突间,或位于L4棘突水平。


颅骨孔及通过颅骨孔的结构见表1-5。


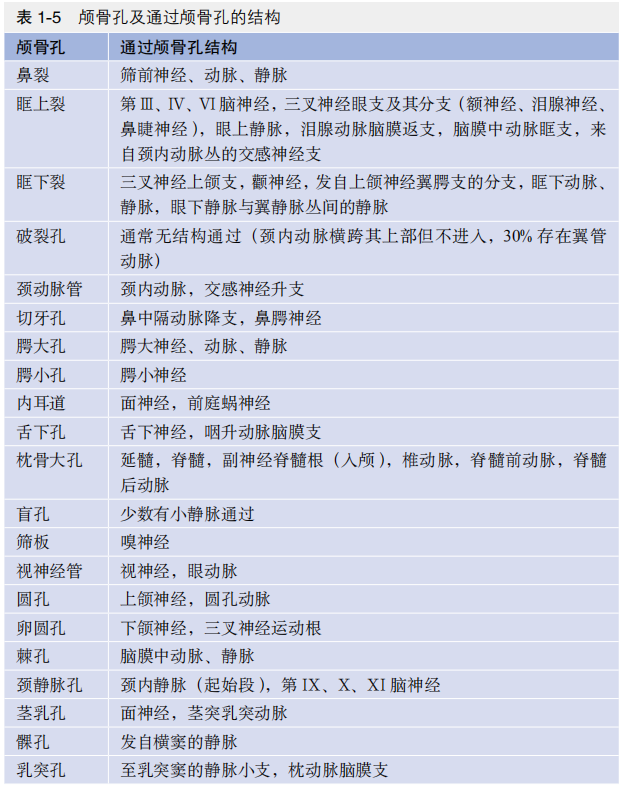
第VIⅢI脑神经的听觉纤维穿过耳蜗区的筛板的小孔。横崤将内耳门分为上部的前庭上区和面神经管以及下部的前庭下区和耳蜗区。
垂直崤(又称Bill's bar)将前庭上区和面神经管分开,面神经管内有面神经和中间神经。
内耳道内走行的“5条神经”:
1.面神经:位于上方(助记:“7上”代表上部走行的第VⅡ脑神经)。
2.中间神经:面神经的躯体感觉支支配耳郭内侧毛囊机械感觉器,深感觉支支配鼻腔和颊部的机械感觉器及舌前2/3味蕾。
3.第VⅢ脑神经的听觉部分(助记:“8下”代表下部走行的耳蜗神经)。
4.前庭神经上支:经前庭上区止于椭圆囊、上半规管和侧半规管壶腹。
5.前庭神经的下支:经过前庭下区支配球囊。


内囊示意图见图1-10。丘脑辐射的组成见表 1-6。大多数内囊病变由脑血管意外(血栓形成或出血)导致。
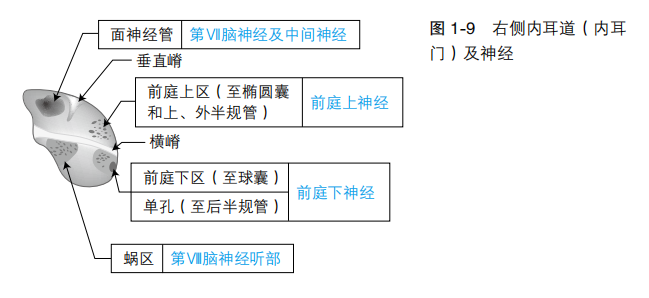


1.脉络丛前动脉:供应豆状核后部(包括视辐射)及内囊后肢腹侧部。
2.大脑中动脉外侧纹状体分支(又称囊支):供应内囊前、后肢的大部分。
3.内囊膝部通常由颈内动脉分支供应。
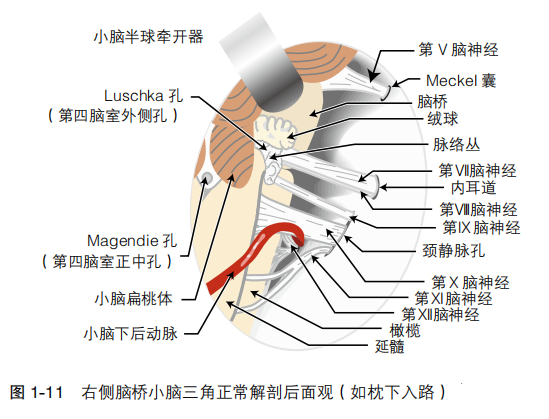
右侧脑桥小脑三角的正常解剖见图 1-11。
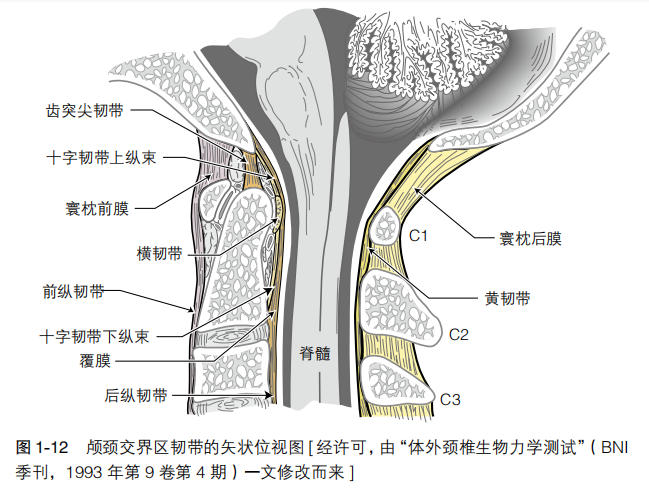
枕寰枢复合体韧带
寰枕关节的稳定性主要源于该处的韧带连接,而骨连接及关节囊的作用较小(见图 1-12、图 1-13、图 1-14)。
1.连接寰椎和枕骨的韧带:
1)寰枕前膜:前纵韧带向头端的延伸,连接枕骨大孔前缘和C1 前弓。
2)寰枕后膜:连接枕骨大孔后缘和 C1 后弓。
3)十字韧带上纵束。
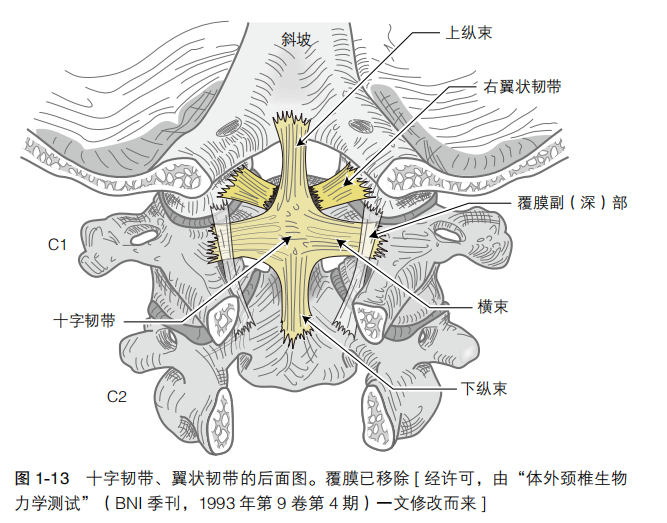
2.连接枢椎(即齿突)和枕骨的韧带:
1)覆膜:有作者将其分为两个部分
浅部:是后纵韧带向头端的延伸,连接齿突背面、枕大孔上 方腹侧和 C2、C3 椎体背面。
深部:位于侧方,连接 C2 和枕髁。
2)翼状韧带
枕骨 - 翼部:连接齿突侧方和枕髁。
寰椎 - 翼部:连接齿突侧方和 C1 侧块。
3)齿突尖韧带:连接齿突尖部和枕骨大孔,机械强度较弱。
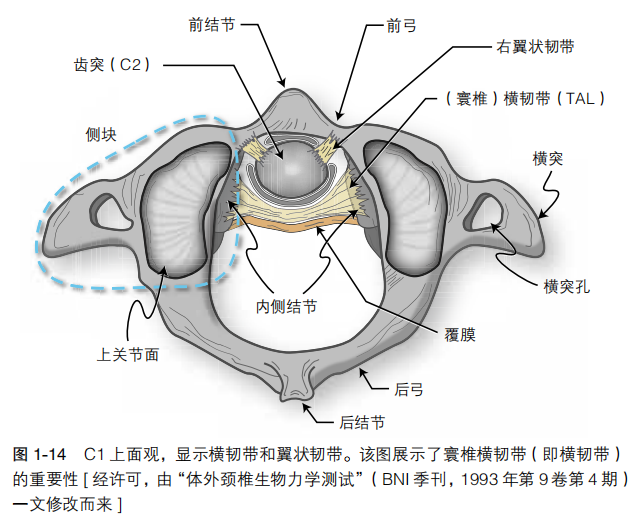
3.连接寰椎和枢椎的韧带:
1) 寰椎横韧带(又称横韧带):十字韧带的水平部分。附于C1 内侧结节。通过“约束带”样的机制将齿突固定于寰椎孔前部(见 图 1-14)。该韧带起到最主要的稳定作用(被称之为“脊椎最强 韧带”)。
2)翼状韧带的寰椎 - 翼部(见上文)。
3)十字韧带下纵束。维持寰枕稳定性最重要的结构是覆膜和翼状韧带。如无以上两个韧带,单靠十字韧带和齿突尖韧带的强度不足以维持稳定。


齿状韧带将脊髓腹侧神经根与背侧神经根分隔开。脊髓副神经(XI)位于齿状韧带的背侧。


解剖
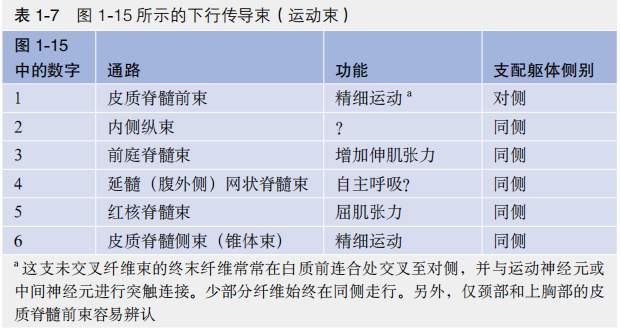
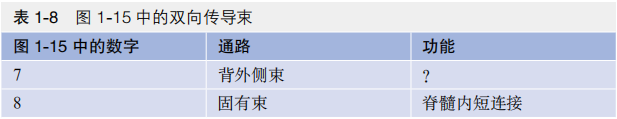
图1-15示典型脊髓节段的横断面,集合了不同水平的成分(如中间外侧核仅在有交感神经核的T1~L1或L2节段存在)。图中脊髓两侧分别展示了上行传导束和下行传导束,实际上两侧同时存在上行、下行传导束。
图1-15还根据Rexed法描绘了脊髓灰质板层。第2层相当于胶状质,
第3、4层相当于固有核,第6层位于后角基底部。
感觉
痛觉、温觉:躯体
感受器:游离神经末梢(可能)。
第一级神经元:细的薄髓鞘传入纤维,胞体位于脊神经后根神经节内(无突触),在背外侧束(Lissauer区)进入脊髓。突触位置:胶状质层(RexedⅡ层)。
第二级神经元:神经元轴突在白质前连合斜形上升1~3个节段后交叉至对侧脊髓丘脑外侧束。
突触:丘脑腹后外侧核。第三级神经元穿过内囊到达中央后回(Brodmann3、2、1区)。
精细触觉、深压觉及本体感觉:躯体
精细触觉又称辨别触觉。感觉器:黏膜下神经丛、环层小体、Merkel盘、游离神经末梢。
第一级神经元:厚髓鞘传入纤维,胞体位于脊神经后根神经节内(无突触)。短纤维在灰质后角固有核(Rexed Ⅲ、IV层)形成突触,长纤维进入同侧后柱且无突触(T6以下水平形成薄束,T6以上水平形成楔束)。
突触:分别位于锥体交叉上方的薄束核及楔束核。第二级神经元的轴突形成内侧弓状纤维,在延髓下段交叉至对侧形成内侧丘系。突触:丘脑腹后外侧核。第三级神经元穿过内囊到达中央后回。
轻(粗)触觉:躯体
感受器:同精细触觉(见上文),还包括树状末梢。
第一级神经元:大的厚髓鞘传入纤维(Ⅱ型),胞体位于脊神经后根神节节内(无突触)。部分轴突在后柱内直接上升(无交叉),大部分在Rexed VI、VI层形成突触。
第二级神经元:轴突在白质前连合处交叉(少部分不交叉)至对侧,进入脊髓丘脑前束。
突触:丘脑腹后外侧核。第三级神经元穿过内囊到达中央后回。


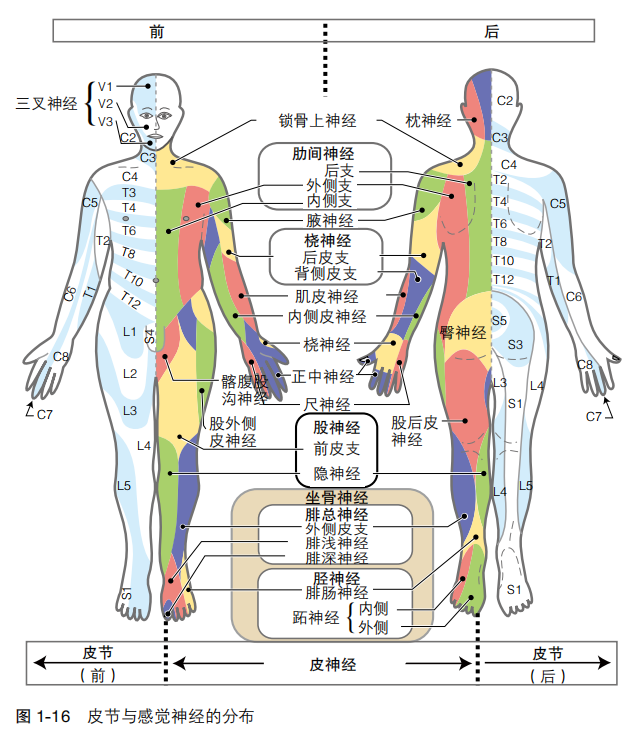
皮节是指单个感觉神经根支配的躯体感觉区。周围神经通常接收不止一个皮节的感觉信息。
部分周围神经病变和神经根病变可通过感觉缺失的类型来区分。有一个典型的例子:当正中神经或尺神经发生病变时,无名指会出现感觉分离现象(半侧感觉障碍),而C8神经根损伤则无此现象。
图1-16显示了皮肤感觉节段的前面观和后面观,以及周围感觉神经的分布。
活动页面累计签到4天获半年数字报
活动页面累计签到8天获1年数字报
活动页面累计签到15天同时阅读所有本书荐读章目者获实体书抽奖机会
(抽奖说明:本次活动抽奖名额根据书籍情况不同,本书抽奖限额1名,获奖者免费获赠《神经外科手册(原著第9版)》实体书)

查看更多