查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:首都医科大学附属北京天坛医院 王群团队

患者男,48 岁,主因“发作性抽搐1个月余,发热4天”入院。
一、

现病史
患者1个月余前(2022年9月12日)无明显诱因出现发作性肢体抽搐、意识丧失、口吐白沫、咬牙,约半小时后缓解,无尿失禁,就诊于华信医院。
次日再次出现上述形式发作,约半小时缓解,因出现误吸、躁动,入外院ICU住院,给予气管插管、呼吸机辅助呼吸、咪达唑仑泵入、阿昔洛韦抗病毒、哌拉西林他唑巴坦抗感染、丙戊酸钠缓释片、左乙拉西坦抗癫痫等治疗。
9月14日出现发热,体温38.8℃。
9月16日意识较前恢复,后间断发作精神症状、躁动、记忆力减退,1个月前(9月19日)行腰椎穿刺示脑脊液压力 260 cmH2O,白细胞 8 Mpt/L。
9月21日上午分别出现1次发作性四肢抽搐及1次发作性左侧口角抽搐,伴意识丧失,持续约1分钟,予地西泮10 mg iv后缓解。给予丙种球蛋白冲击治疗,后仍有胡言乱语、躁动。
9月27日突发意识丧失、全身强直阵挛发作,持续1分钟,共发作3次,予地西泮经推后抽搐停止,意识未恢复,给予苯巴比妥、咪达唑仑抗癫痫,随后患者意识差、氧饱和度下降,遂给予气管插管呼吸机辅助呼吸,持续窦性心动过速,发热,体温40.3℃。
9月28日起应用甲泼尼龙 500 mg*5 天冲击治疗,随后阶梯减量,加用托吡酯抗癫痫,近23天未出现发作。
目前抗癫痫药为“丙戊酸钠缓释片0.5 g bid、左乙拉西坦1 g q12h,托吡酯50 mg bid”。11天前患者激素减量至泼尼松60 mg qd,1周前出院。
4天前患者出现发热,体温最高 40℃,伴头痛,伴咳嗽、咳痰,无胸闷、胸痛、喘憋,为进一步治疗入我院。
二、

既往史
足月顺产,生长发育正常,初中学历,否认高血压病、糖尿病、冠心病等既往疾病史,否认外伤、脑炎、近期接种疫苗等病史。
家族史无特殊。既往少量饮酒史,约1~2两/次,饮酒约2次/周。
三、

查体
双肺呼吸音粗,双肺可问及散在湿啰音。
神经系统查体:神志清,反应迟钝,言语欠流利,构音障碍,粗测记忆力、计算力、定向力减退。双瞳孔等大圆形,直径3 mm,对光反射灵敏,眼球运动灵活到位,双侧鼻唇沟对称,伸舌居中,四肢肌力5级,肌张力正常,腱反射对称(++),双侧病理征阴性,闭目难立征不合作,深浅感觉查体未见异常,双侧指鼻试验稳准。
四、

辅助检查
2022-10-20 全身 PET-CT:
1.双侧颞叶前内侧杏仁核区代谢局灶增高,结合病史,考虑抗 GABAB 抗体脑炎可能,请结合临床,并治疗后复查。左侧额叶局部皮层代谢减低。前列腺内多发异常代谢增高灶,恶性病变不除外,请结合 MR 及 PSA,必要时活检明确。
2.右肺多发斑片影,部分代谢略高,考虑慢性炎症灶可能。
3.骨髓代谢普遍不均匀增高,结合病史考虑继发性改变可能。
4.肝脾稍大。
2022-10-20 MMSE:
25 分(注意力和计算力-1,回忆-1,语言-3)。
2022-10-20 MoCA:
16 分(视空间与执行功能-3,命名-1,注意-1,语言-3,抽象-1,延迟回忆-5)。
2022-10-18本院血常规+CRP(感染中心):
快速C反应蛋白177.29 mg/L↑,白细胞绝对值 13.36×109/L↑,淋巴细胞群绝对值0.4×109/L↓,中性粒细胞绝对值 12.34×109/L↑,淋巴细胞群相对值3%↓,中性粒细胞相对值92.4%↑,嗜酸性细胞相对值 0.2%↓,红细胞绝对值3.84×1012/L↓,血红蛋白121 g/L↓,血细胞比容 0.34 L/L↓。
2022-09-21 头MR:
左侧基底节区小腔梗灶,副鼻窦炎。
常规脑电图:
背景节律调节调幅欠佳。
长程视频脑电图(15 小时):
背景节律调节调幅欠佳;全导阵发 3-4Hz 左右δ节律;睡眠期双侧颞区可见中高波幅尖波活动,左右不同步。
2022-09-21 脑脊液寡克隆带阳性(Ⅱ型条带)。血寡克隆带阴性。
2022-09-19 脑脊液+血副肿瘤抗体谱:
阴性。
2022-09-22 自身免疫性脑炎抗体:
脑脊液:抗GABABR 抗体阳性(原液,+++)1:80 滴度稀释阳性++;血清:1:80 滴度稀释阳性++。
2022-09-20 脑脊液DNA 测序(杭州杰毅医学检验实验室):
阴性。
2022-09-14 痰培养:
阳性球菌,成对。
2022-09-13 胸 CT:
两肺背侧渗出性病变,两肺下叶为著,两侧少许 胸腔积液。
2022-09-21 胸 CT对比 2022-09-13 胸部 CT:
两侧下叶炎症,较前部分吸收;两侧胸腔积液,较前吸收;右肺上叶细支气管症,较前部分吸收。
2022-09-30 胸部CT对比 2022-09-21 胸部CT:
双肺炎症较前进展,两次胸腔积液伴胸膜增厚,右侧无著变,左侧较前稍吸收。
2022-10-10 胸部 CT对比 2022-09-30 胸部 CT:
双肺炎症,较前大部分吸收。
2022-09-21 胃液潜血:
阳性。
2022-10-04 痰培养:
多重耐药鲍曼不动杆菌。
2022-10-12 痰培养:
嗜麦芽窄食单孢菌,左氧氟沙星敏感,磺胺甲 恶唑/甲氧苄啶敏感。
2022-09-12 腹部 CT:
左肾下部小囊肿,膀胱导尿管置入后,前列腺钙化灶。
头MRI(2022-10-26)
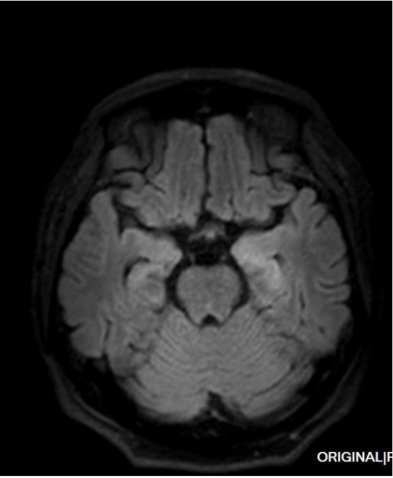
头MRI(2022-11-23)
头PET-CT
前列腺PET-CT
五、

诊疗经过
患者入院后完善常规化验、脑脊液检查、胸部 CT 等检查。
患者入院后间断胡言乱语,烦躁,有时四肢乱动,发作性意识丧失、呼之不应、双眼上翻、四肢强直,持续时间<1 分钟,考虑自身免疫性脑炎合并肺部感染,给予丙球及糖皮质激素冲击治疗,给予左乙拉西坦、丙戊酸钠及托吡酯抗癫痫治疗,及头孢曲松控制感染,给予祛痰、补液对症支持治疗后,患者仍间断烦躁,间断有发作性意识不清,四肢抽搐。
患者于2022年10月29日夜间反复多次发作性面部抽搐,伴意识不清,伴双眼向右侧凝视,无明显四肢抽搐,无口吐白沫,心电监护显示血氧 85%,心率 138 次/分。
查体:意识模糊,双眼向右侧凝视,双侧瞳孔等大等圆,对光反射灵敏,四肢肌张力正常,肌力检查不配合,双侧巴宾斯基征阴性。
患者癫痫持续状态,心电监护显示血氧降低至 85%,紧急联系麻醉科给予患者气管插管,急查血气、血常规、肝功、肾功,建议患者转入 ICU 进一步诊疗,向患者家属告知上述情况,患者家属表示理解同意后转入 ICU。
予呼吸机辅助通气、咪达唑仑控制惊厥,抗感染,口服抗癫痫药物,雾化化痰,镇静,口服泼尼松,补液,补钾,护胃,补钙等综合治疗,行前列腺占位 B 超引导下活检,患者未再出现癫痫发作,神志恢复清楚,体温基本正常,生命体征稳定,故转回我科病房。
转回我科后继续给予抗癫痫、雾化及静滴氨溴索化痰,抗精神症状、泼尼松调节免疫,护胃,补液,补钙,补钾及其他对症综合治疗。患者精神状态逐渐好转,请康复科会诊、行吞咽评估后,予以拔除胃管,给予半流质饮食,患者进食、饮水无呛咳,患者间断夹闭尿管后有自主排尿意识,予拔除尿管后排尿正常。
患者2022年11月19日晨发热,给予物理降温后体温降至正常,给予头孢哌酮舒巴坦抗感染治疗。复查头 MR 示:左侧海马异常信号,考虑海马硬化可能性大,右侧海马萎缩(MTA 2 级)。复查前列腺增强 MR 示:对比 2022-10-28 日 MRI 片,前列腺右侧外周带异常信号,考虑治疗后改变;前列腺右侧外周带弥散受限结节,较前新增,脓肿可能。
予调整抗癫痫药物为:托吡酯 75 mg 2 次/日,丙戊酸钠片750 mg 2 次/日,左乙拉西坦 0.5 g 2 次/日,患者未再发作。给予吗替麦考酚酯 0.25g 1次/日抑制免疫(目标剂量 0.5g 2 次/日)。
患者病情好转,请示上级医师,准予带药出院。
专家简介

原创内容,转载须授权
查看更多