查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






NRG Oncology/RTOG 0534 SPPORT
一项国际、多中心、随机Ⅲ期研究

对于前列腺癌根治术后仍可检测到前列腺特异性抗原(PSA)的患者,接受挽救性前列腺瘤床放疗(PBRT)后,5年无进展生存(PFS)率约为70%。本研究设计了三组随机队列,旨在评估:在PBRT基础上加入4~6个月的短期雄激素剥夺治疗(ADT),以及进一步加入盆腔淋巴结放疗(PLNRT)能否继续增加获益。
SPPORT研究是一项在美国、加拿大和以色列共计283个肿瘤放射治疗中心开展的国际、多中心、随机、对照的Ⅲ期临床研究。
①年龄≥18岁;
②前列腺腺癌术后PSA持续可测到,或初始测不到而后升高至0.1~2.0 ng/ml;
③不论是否行淋巴结清扫,无淋巴转移的临床或病理证据(N0/NX);
④原发灶分期pT2/pT3;
⑤前列腺腺癌组织学分级评分(Gleason评分)≤9分;
⑥体力状态评分(Zubrod评分)0~1;
⑦无远处转移证据。
符合入组条件的患者随机分为以下三组(如表1)。
表1 研究分组和治疗方案
| 组别 | 治疗方式 | 治疗方案 |
|---|---|---|
| 第1组 | 单纯PBRT | PTVp(前列腺瘤床)64.8 Gy~70.2 Gy, 1.8 Gy/次/天,每周5次 |
| 第2组 | PBRT+短期 ADT | PBRT方案同上,放疗实施前2个月 开始ADT治疗,共4~6个月 |
| 第3组 | PBRT+PLNRT+短期ADT | PTVn(盆腔淋巴引流区)和PTVp(前列腺瘤床)45 Gy,进一步PTVp局部加量19.8 Gy~25.2 Gy, 1.8 Gy/次/天,每周5次;放疗实施前2个月开始ADT治疗,共4~6个月 |
注释:盆腔淋巴引流区放疗范围包括髂总、髂内、髂外、闭孔、骶前淋巴引流区,上界为L5/S1水平;ADT方案为口服氟他美特250 mg每日3次或口服比卡鲁胺50 mg每日1次,并注射长效促黄体生成素释放激素(LHRH)激动剂。
主要研究终点为5年无进展(Free from progression, FFP)生存率。
进展定义为:Phoenix标准定义的生化失败(PSA较最低值升高≥2 ng/ml)、临床失败(局部复发或区域、远处转移)或任何原因导致的死亡。
为了评估研究的有效性,按照研究设计分别在397例、794例、1191例患者达到5年随访期时进行3次期中分析,期望组间5年PFS率的差异达到Haybittle-Peto(HP)有效性界值(单侧P<0.001)。
2008年3月31日至2015年3月30日,研究共纳入1792例符合条件的患者,并随机分入三个治疗组:第1组(单纯PBRT)592例,第2组(PBRT+短期ADT)602例,第3组(PLNRT+PBRT+短期ADT)598例。排除了76例随机分组后不符合条件的患者,最终可评估的患者总数为1716例。目前主要研究目标已经完成,长期随访仍在继续。
数据截止至2018年5月23日,n=1191,与第1组相比,第3组和第2组的5年无进展生存率差异均达到有效性的界值:
第3组与第1组5年无进展生存率差异为17.9%(标准误差SE 2.9%;P<0.0001);
第2组与第1组的差异为11.5%(SE 3.1%;P=0.00011);
但是第3组与第2组5年无进展生存率差异为6.4%(SE 2.6%;P=0.0063),其差别并未达到有效性的界值。
数据截止至2021年5月26日,n=1716,中位随访8.2年(IQR:6.6~9.4年),第1组、第2组和第3组的5年PFS率(图1A)分别为
70.9%(95% CI:67.0%~74.9%),
81.3%(95% CI:78.0%~84.6%),
87.4%(95% CI:84.7%~90.2%)。
组间5年无进展率的差异:
第3组较第1组提高16.5%(SE 2.5%,P<0.0001);
第2组较第1组提高10.4%(SE 2.6%, P<0.0001);
第3组较第2组提高6.1%(SE 2.2%, P=0.0027)。
可见,根据研究设计标准,第3组患者5年无进展率优于第1组和第2组。
在远处转移方面,第3组患者的远处转移发生率最低,而且只有第3组与第1组间远处转移率差异具有统计学意义,P<0.0125(图1B)。研究共计发生86例前列腺癌相关死亡(第1组36例,第2组29例,第3组21例),只有第3组与第1组间的前列腺癌相关死亡率的差异具有统计学意义(图1C)。各组间总生存率差异无统计学意义(图1D)。
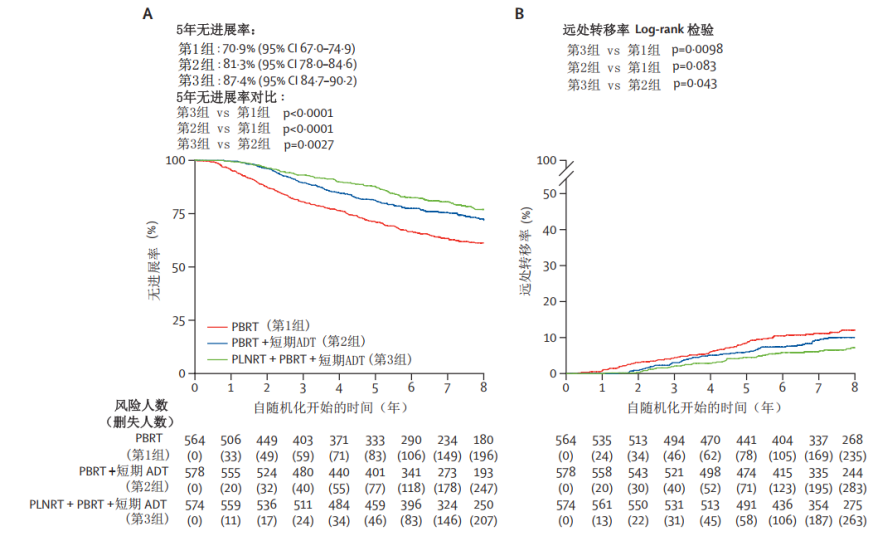
图1 Kaplan-Meier法评估累计发生率曲线
亚组分析中,根据危险因素(有无精囊受累、Gleason评分、基线PSA水平、不同病理分期及切缘情况)进行分层分析,结果同样提示第3组和第2组患者5年无进展生存率显著优于第1组。
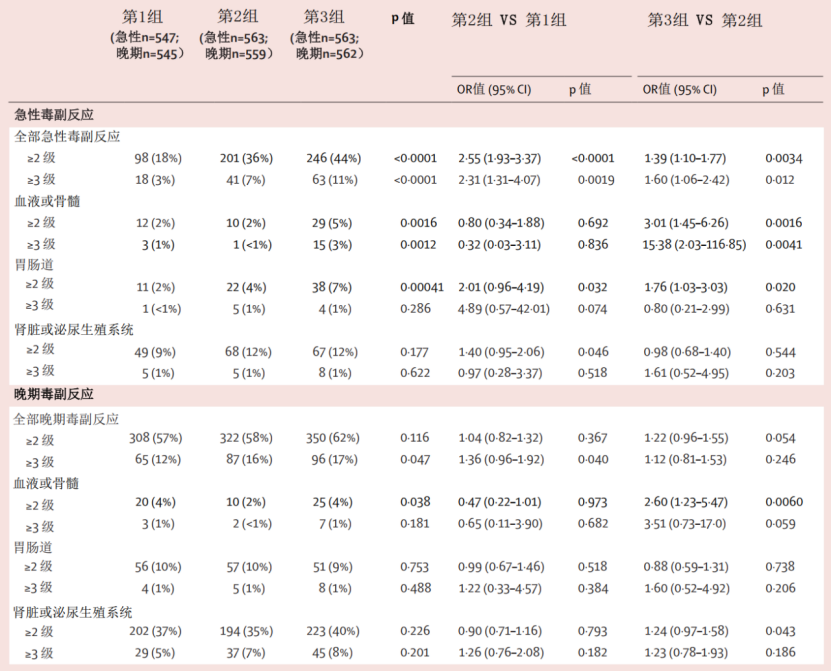
在急性毒副反应中,第3组的2级及以上毒副反应发生率最高(44%),与第2组(36%,P=0.0034)及第1组(18%,P<0.0001)相比,差异有统计学意义。3级及以上急性毒副反应发生率同样是第3组最高。同时,第2组与第1组相比,2级和3级以上急性毒副反应差异也具有统计学意义。
而在晚期毒副反应方面,除第3组的2级及以上晚期血液或骨髓毒副反应发生率显著高于第2组外(单侧P=0.0060,主要表现为白细胞和淋巴细胞减少症),其他晚期毒副反应发生率在3个治疗组间差异均无统计学意义(表2)。
表2 2级及以上毒副反应
该前瞻性研究结果明确了在前列腺瘤床放疗基础上加入短期雄激素剥夺治疗在预防前列腺癌进展方面的获益,并首次证明,在联合短期雄激素剥夺治疗基础上,挽救性放疗范围从前列腺瘤床扩大到盆腔淋巴引流区,可进一步降低前列腺癌患者术后进展的风险。
张扬子 副主任医师
博士研究生,北京肿瘤医院放疗科副主任医师
专业方向:消化系统肿瘤的放射治疗与综合治疗
中日医学科技交流协会热疗专业委员会委员及秘书
北京癌症防治学会消化系统肿瘤放疗专委会委员
以第一作者身份发表SCI文章9篇,中文核心期刊5篇
参与《消化系统肿瘤放疗规范和靶区定义》一书的直肠癌章节编写
参与《肿瘤放射治疗学》第2版直肠癌和肛管癌章节编写
生化复发是前列腺癌术后患者面临的最重要挑战之一。在具有特定危险因素(如包膜外受侵、切缘阳性或精囊腺受侵)的人群中PBRT的作用已经明确,可以降低约50%的复发风险。但是支持前列腺癌术后在PBRT基础上应用ADT的证据较少,同时盆腔淋巴结引流区是否需要预防照射尚无确切结论。
本研究作为一项前瞻Ⅲ期研究,其设计旨在回答两项关键的临床问题:
1、在标准的前列腺瘤床区挽救放疗基础上加入短期雄激素剥夺治疗是否获益?
2、在上述组合基础上增加盆腔淋巴结引流区照射是否有进一步获益?
为了回答以上问题,SPPORT研究设计了三组随机队列,第1组:单纯PBRT;第2组:PBRT+短期ADT;第3组:PLNRT+PBRT+短期ADT。SPPORT研究假设在PBRT的基础上加入新辅助和同步短期ADT能够提高疗效,且继续加入PLNRT将进一步提高FFP生存率。
研究指标选择Phoenix定义的生化失败是基于一个大型多中心数据分析,其与美国泌尿协会对生化失败的定义(PSA≥0.2 ng/ml并再次检验证实)以及使用PSA≥0.4 ng/ml和≥0.5 ng/ml界值的类似定义相比,在接受一线放疗的前列腺癌患者中,Phoenix定义的生化失败与临床失败、远处转移和OS更有相关性。
一项多中心研究数据显示单纯PBRT组5年无生化失败生存率为70%,以此计算本研究样本量。假设第1组5年FFP生存率为70%,第2组提高10%(至80%),第3组提高20%(至90%)。
样本量的计算基于Chen-Simon的后向消去法(backward elimination decision rule),每组需纳入529例患者,以提供90%的检验效能。
另外考虑允许10%的数据审查不合格率,最终目标入组1764 例患者(每组 588 名)。研究计划进行三次期中分析,以便根据是否有效尽早终止试验。有效性HP界值为P<0.001。在第3次期中分析中,3组与1组的疗效对比达到HP界值,遂结果公布。
2008年3月31日至2015年3月30日,共1792例患者纳入研究,76例患者随后被发现不合格,排除在分析之外;因此,可评估患者有1716例。
三组间基线特征是均衡的。至2021年5月26日数据截止,存活患者的平均随访时间为8.2年(IQR 6.6~9.4年)。最终分析结果和第3次期中分析的结果类似,即第2组和第3组的5年FFP生存明显优于第1组,但第3组与第2组的差异未达到统计学意义。
第3组与第1组间远处转移发生率的差异具有统计学意义。第3组与第1组间的前列腺癌相关死亡率差异有统计学意义,但三组间总生存率差异均无统计学意义。
不良反应方面,第3组的2级及以上急性毒副反应发生率明显高于第1组和第2组,第3组的晚期血液或骨髓毒副反应发生率显著高于第2组,这可能与盆腔淋巴结预防照射相关。
本研究存在如下两点局限性。
首先,复发性前列腺癌治疗的进步,以及总体医疗水平的进步使各种原因导致的死亡风险降低,OS的终点一般需要超过10年的随访才能达到。因此本研究尚需更长的随访时间以更好地确定PLNRT对远处转移和生存终点的影响。
此外,本研究中盆腔预防照射范围为L5-S1以下的骶前、髂总、髂外、髂内近端、闭孔淋巴引流区。近年来,新的PET示踪剂用于前列腺癌淋巴结转移分布的研究,其结果显示,初次或挽救治疗后的复发通常发生在淋巴结,既往的靶区定义仅可能覆盖一半左右的转移淋巴结区域,而向上扩大淋巴结放疗范围至L4-L5水平可能会进一步减少肿瘤进展。
综上所述,SPPORT研究表明,在标准的前列腺癌术后瘤床挽救性放疗的基础上增加盆腔淋巴结预防照射,并联合短期 ADT可以显著地改善患者的预后。
王维虎 教授
博士生导师、博士后合作导师
北京大学肿瘤医院 放疗科主任
中国医师协会放射肿瘤治疗医师分会 常任委员
中国医师协会放射肿瘤治疗医师分会肝癌放疗学组 组长
中华医学会放射肿瘤治疗学分会 全国委员
中华医学会放射肿瘤治疗学分会肝癌放疗学组 副组长
北京医学会放射肿瘤治疗学分会 副主任委员
北京医师协会放射治疗专科医师(技师)分会 副会长
北京抗癌协会肿瘤放疗专业委员会 副主任委员
北京癌症防治学会消化道肿瘤放疗专业委员会 主任委员
获中华医学科技二等奖和北京市科学技术三等奖
《中国原发性肝细胞癌放射治疗指南》主编
《消化系统肿瘤放疗规范和靶区定义》主编
《头颈部肿瘤放疗规范和靶区定义》主编
《胸部肿瘤放疗规范和靶区定义》主编
《放射治疗常规》主编
团队介绍

北京大学肿瘤医院放射治疗科多年来一直致力于肿瘤的规范化诊治,个体化放疗及多学科综合治疗等。科室以“团结创新,至仁至精”为科训,通过具体项目带领全科进步,借助规范提升临床和科研水平,并努力实现肿瘤领域引领和示范作用。团队年收治新患者约5000例,正在进行的临床试验50余项,在研各类课题24项,在《美国医学会杂志·外科学》(JAMA Surgery)、《柳叶刀·肿瘤学》(Lancet Oncol)、《肝病学》(Hepatology)、《国际放射汇肿瘤学·生物学·物理学杂志》(IJROBP)、《放射治疗学及肿瘤学》(Radiother Oncol)等期刊上发表科学论文多篇,并主编了《恶性肿瘤放疗规范和靶区定义》系列丛书。
研究整理:北京大学肿瘤医院 孙佳文
内容审核:北京大学肿瘤医院 杜荣旭
查看更多