查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者 襄阳市中心医院 龚志敏 赵娟
1、病史介绍
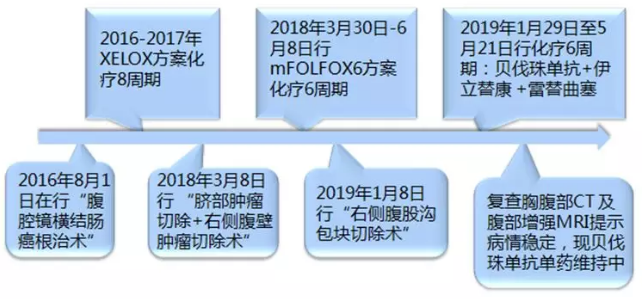
患者男性,49岁。因“腹痛伴恶心呕吐15小时”于2016年7月24日入院。
行各项检查,全腹部急诊CT示:横结肠走行区管壁增厚毛糙,管腔狭窄,不除外肿瘤性病变。上腹部CT平扫+增强(图1)示:横结肠壁增厚,考虑为占位可能大;考虑肝内多发囊肿。头颅MRI及胸部CT未见异常。钡剂灌肠示:横结肠中段占位性病变。肠镜示横结肠占位,病理活检示(图2)腺癌。
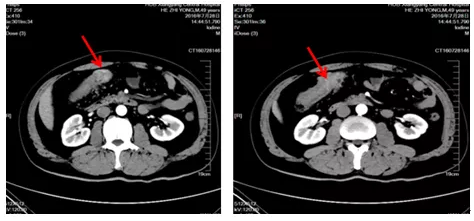
图1 上腹部CT示横结肠壁增厚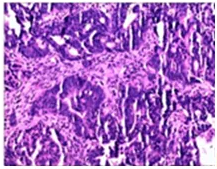
图2 肠镜活检病理镜下所见
临床诊断为横结肠腺癌,分期cT4NxM0;不完全性肠梗阻。
2、治疗过程
2016年8月1日行腹腔镜横结肠癌根治术。术中探查见肝脏光滑,肠系膜根部及回结肠动脉根部未见肿大淋巴结,横结肠距肝曲8 cm处有1肿瘤,约5*6 cm,肿瘤穿透浆膜,肠腔狭窄。
术后病理示:1、横结肠溃疡型中-低分化腺癌,少部分为粘液腺癌,侵犯肠壁全层,两侧手术切缘、远端切环(3x2x1.5cm)、阑尾(5x0.6-0.8cm)、大网膜(20x16x4 cm)均未见癌组织(小肠9x2-2.5 cm,结肠12x3-4 cm,距结肠侧切缘3 cm见3x3x2 cm溃疡型肿块)。2、肠系膜淋巴结未见转移癌(0/12)。图3为病理镜下所见。
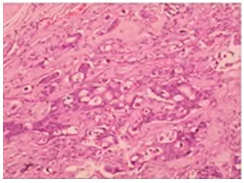
图3 术后病理镜下所见
2016年8月22日,外院行基因检测,结果示KRAS野生型。此时诊断为横结肠腺癌术后,分期pT4aN0M0,IIB期;肝脏多发囊肿。肿瘤标志物正常,头颅、胸腹部、骨未见异常。
术后于2016年8月25日~2017年1月17日行XELOX方案化疗8周期。
第一次发现复发转移及治疗:
2018年2月底发现脐部包块,我院门诊穿刺示:转移性腺癌。2018年3月2日外院PET/CT示:脐部转移(大小约1.5X1.2 cm);肝脏多发小囊肿。后续胃镜示:糜烂性胃炎;肠镜示:慢性回肠炎。肿瘤标志物癌胚抗原(CEA)、CA199处于正常水平。
2018年3月8日我院普外科行 “脐部肿瘤切除+右侧腹壁肿瘤切除术”。术中探查见脐部偏左侧有一约1.5*1.2 cm质硬结节,灰白色,位于腹膜下,边界欠清。右侧腹原穿刺孔部位有约1.0*0.8 cm质硬结节,灰白色,位于腹膜下。病理示:转移性腺癌(脐部包块3.5*3*2.2 cm,右腹壁包块2*1.5*0.6 cm),图4为病理镜下所见。免疫组化CK18(+)、CK20(+)、CDX-2(+)、Villin(+)、PSA(-)、TTF-1(-)。术后诊断为横结肠癌术后腹壁转移,分期rpT4N0M1c,IVc期。
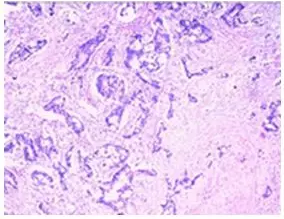
图4 转移灶切除术后病理镜下所见
术后于2018年3月30日~2018年6月8日,行mFOLFOX6方案化疗6周期。
第二次发现复发转移及治疗:
2018年11月发现右腹股沟区包块,逐渐增大伴疼痛。
2019年1月8日在我院普外科行“右侧腹股沟包块切除术”,术中探查可及精索内有1.8*1.5 cm质硬包块,与精索内血管及输精管融合固定,完整切除包块。术后病理示:(右腹股沟包块)转移性腺癌(2.8*1.6*1.5 cm,图5为病理镜下所见)。KRAS/NRAS基因野生型,肿瘤标本免疫组化pMMR。术后诊断为横结肠癌术后腹壁、腹股沟转移,分期rT4N0M1c,IVc期。
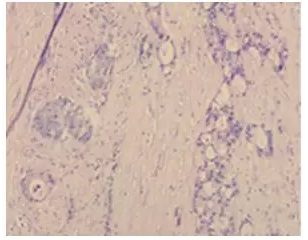
图5 转移灶二次切除术后病理镜下所见
2019年1月25日我院PET/CT示:1、结肠癌术后改变 ,吻合口局部糖代谢增高,管壁未见异常增厚,多考虑生理性摄取或炎性病变;2、前中腹壁皮下软组织结节灶,糖代谢异常增高,考虑转移瘤;3、右下腹腔内小结节灶,糖代谢异常增高,考虑转移瘤。见图6。
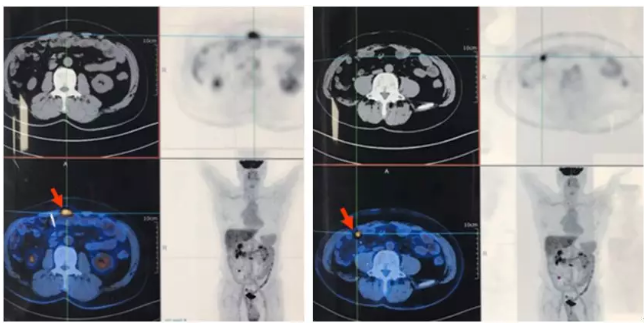
图6 转移灶二次切除术后PET/CT图
2019年1月29日~5月21日行化疗6个周期:贝伐珠单抗+伊立替康+雷替曲塞。期间CT及增强MRI提示病情稳定。
2019年6月至今贝伐珠单抗单药维持中。
整体治疗经过总结如下图。
作者体会
通过本次病例的诊疗过程,有如下几点体会:
针对这例结直肠癌患者的诊疗实践,诊断后行横结肠癌根治术并于术后给予辅助治疗,无病生存期(DFS)共计约18个月。在发生首次复发转移后,由于病灶局限在脐部和腹壁遂行手术治疗,二次进展后继续行局部肿物切除术,术后由于仍存在腹壁转移情况,给予贝伐珠单抗+伊立替康+雷替曲塞方案的全身治疗,目前贝伐珠单抗维持治疗。在目前贝伐珠单抗单药维持治疗的情况下,也需要思考如果患者病情进展,下一步治疗该如何选择。
由此,应探讨这类结直肠癌局部转移情况下的手术与全身治疗的时机与适应证把控,如何更好地处理局部手术与全身治疗方案的配合,从而为患者争取更长的疾病控制时间,为后续生存延长助力。
查看更多