查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





这是一例因反复急性胰腺炎发作来诊的青年男性患者。查体发现异常体型,追溯病史发现患者合并高胆红素血症及多种内分泌-代谢异常。与一般的胰腺炎不同,该例患者病因如何考虑,众多并发症如何归纳分析,且看内科大查房抽丝剥茧、剖玄析微。今天我们将首先对该病例进行简要介绍。
病例摘要
患者男性,24 岁。因「反复上腹胀痛 4 年余,再发 2 天」于 2021 年 1 月 15 日入院。
(一) 现病史
2016 年 7 月,患者受凉后出现剧烈上腹部胀痛,NRS 6~7分,无放射,持续不缓解,体温正常,排便停止、排气减少,无恶心、呕吐等。就诊于当地医院,查血常规、肝肾胰功、腹部CT平扫(未见报告),考虑为急性胰腺炎(轻症),予禁食水、补液、抑酸、抑酶后症状逐渐缓解。其后在暴饮暴食、季节交替、劳累时,上述症状反复发作,且发作次数逐渐频繁,仅 2020 年,就发作 5 次,每次发作时都伴有胆红素的升高,Tbil 30~60 μmol/L,间胆为主,其中 2020 年 7 月发作时 Tbil 最高达 219 μmol/L,Dbil 19 μmol/L,LDH 1309 U/L。每次在当地医院以急性胰腺炎对症支持治疗后好转,病程 3~5 天。
2021 年 1 月 12 日患者无诱因再次发作中上腹持续性胀痛,NRS 2~3 分,伴恶心、呕吐胃内容物,排气减少,无发热。
就诊我院急诊,查血常规:WBC 13.22×109/L,中性粒细胞计数(NEUT#) 9.86×109/L,HGB 145 g/L,PLT 288×109/L;肝肾胰功:Alb 50 g/L,ALT 103 U/L,Tbil 18.4 μmol/L,Dbil 3.5 μmol/L,LDH 148U/L,Ca2+ 2.51 mmol/L,Cr 70 μmol/L,AMY 166 U/L,LIP 2538 U/L;腹盆CT平扫:胰腺体尾密度不均,胰管扩张及胰周渗出,诊断:急性胰腺炎,予禁食水、抑酸、抑酶、补液治疗,腹痛较前好转,为进一步诊治收住院。
自发病以来,否认口腔及外生殖器溃疡、眼干、视物模糊、光过敏、关节肿痛等。患者精神可,睡眠 4~5 小时/晚,发作间期食欲好,低盐低脂软食,间断排便困难,无便中带血,尿量尿色如常,体重稳定。
(二) 既往史
2009 年患者因四肢麻木伴血压升高(约 140/90 mmHg)就诊外院,查血Ca2+ 1.91 mmol/L↓,血P 2.88 mmol/L↑;甲功:TSH 5.3 mIU/L↑,FT4 5.27 pmol/L↓,PTH 257.69 pg/ml↑;头 MRI:垂体右下份信号异常、双侧基底节钙化;基因检测:GNASc 518-521del p.Ala173fs。
诊断:假性甲状旁腺机能减退症 (PHP)1a型、甲减,予碳酸钙 D3 1500 mg/d、骨化三醇 0.5UG/d 及左甲状腺素治疗。
2020 年 7 月外院随诊,血压 170/110 mmHg;血 Ca2+ 2.31 mmol/L,24hUCa 13.58 mmol/24h(2.5~7.5 mmol/24h);加用苯磺酸氨氯地平 5 mg qd,期间患者先后换用 3 种不同厂商生产苯磺酸氨氯地平,2020 年 8 月后患者出现皮肤、巩膜黄染,伴尿色变红;查血常规:HGB 103 g/L,PLT 71 × 109/L;肝功:TBil 219.7 μmol/L,DBil 19.0 μmol/L,LDH 1309 U/L。
停用氨氯地平并予小剂量地塞米松治疗后好转,复查血常规正常,未再使用降压药。
自幼出现外斜视,先后 2 次行斜视矫正术,术后仍觉双眼视物不平衡,未再治疗。
(三) 个人史、婚育史、家族史
家中独子,足月剖宫产,出生体重 3900g,否认新生儿窒息、缺氧缺血性脑病等,头围、身长不详,10 月龄可发复音,15 月龄可独走,生长发育略缓于同龄。学习成绩较差。无吸烟、饮酒史。未婚未育。
父亲身高165cm,母亲身高162cm,母亲患高血压,父亲体健。否认父母近亲婚配。祖父因缺血性脑卒中去世,外祖父患高血压病,外祖母患糖尿病。姑母斜视。祖母体健。
(四) 入院查体
身高 160 cm,体重 75 kg,可见脸圆,颈短,胸廓前后径较长,双侧拇指及第 1 足趾较短,第 4、5 掌骨较短(如图 1)。BP 136/99 mmHg(双侧对称);BMI 25.9 kg/m2;躯干可及散在皮下小硬结,脸圆,颈短,胸廓前后径较长,余心、肺查体无殊;腹平软,无压痛、反跳痛,肝脾肋下、剑下未及,麦氏点、输尿管点无压痛,Murphy’s 征(-),肠鸣音 4 次/分。Chvostek 征(-)、Trousseau 征(-)。
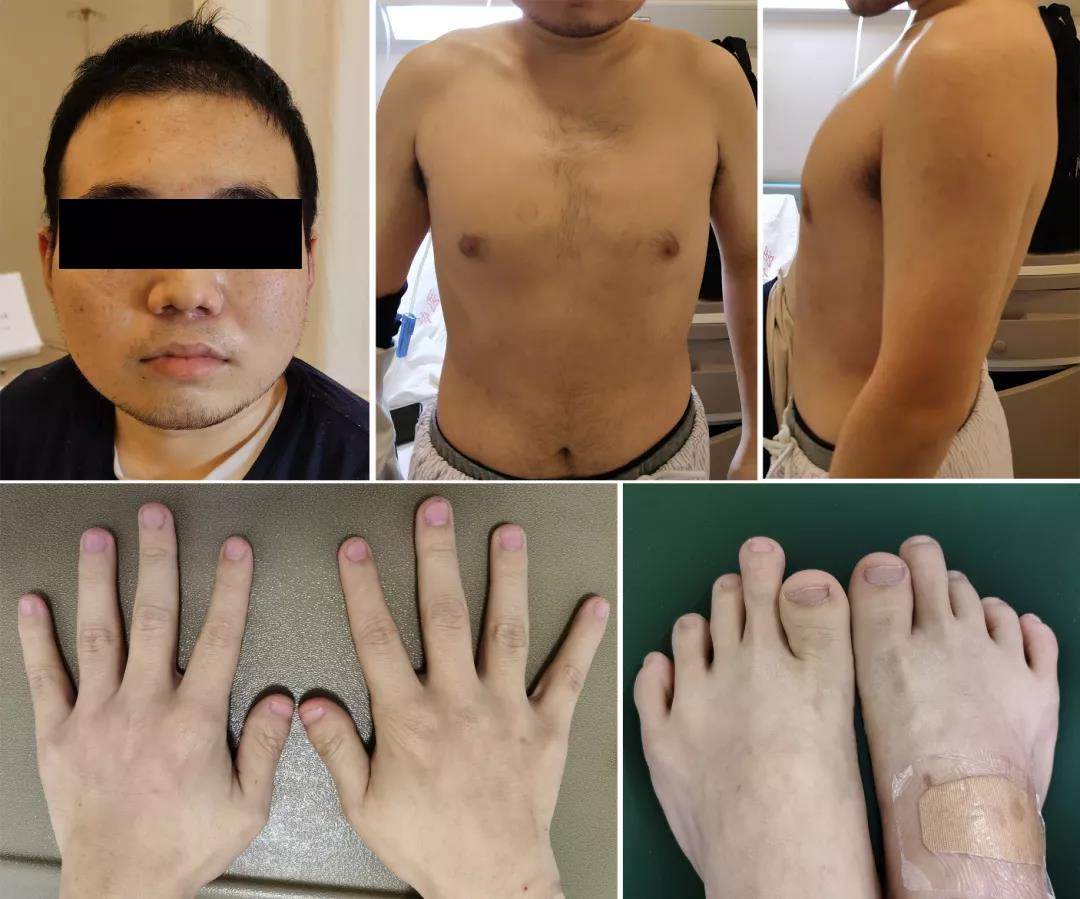
图 1. 患者面容、胸廓、指趾改变
(五) 诊治经过
入院后完善相关检查。
[常规检查] 血常规:WBC 4.39 × 109/L,HGB 126 g/L,PLT 229 × 109/L;RET% 1.29%;肝肾胰功: K+ 4.1 mmol/L,Ca2+ 2.29 mmol/L,Alb 42 g/L,TBil 9.4 μmol/L,DBil 4.7 μmol/L,ALT 9 U/L,Cr 72 μmol/L,AMY 43 U/L,LIP 74 U/L;铁 4 项:基本正常。血清肿瘤标志物(-)。
[炎症指标] hsCRP 7.57 mg/L,ESR 27 mm/h;IL-6 10.2 pg/ml,TNF α、IL-8、IL-10 正常范围。
[血液学检查] 游离血红蛋白、Rous 试验、Ham’s 试验、Coombs 试验、葡萄糖-6-磷酸脱氢酶(G-6-PD)活性均未见异常。
[代谢] 尿卟胆原、尿卟啉、红细胞游离原卟啉正常范围。
[病原学] HBV、HCV、HIV、梅毒、TORCH血清学(-)。
[免疫学] 免疫球蛋白:IgG 6.31g/L;补体正常范围;血清蛋白电泳,血、尿免疫固定电泳未见异常;血清IgG亚类:IgG1 3690 mg/L,IgG3 134 mg/L,余正常;ANA 17项、ANCA(-)。
[内分泌] PTH 60.5 pg/ml;24hUCa 4.46 mmol/24h,24hUP 11.85 mmol/24h ;25 羟维生素 D:13.3 ng/ml;甲功:T3 0.66 ng/ml↓,余正常。立位 RAAS:PRA 0.58 ng/(ml·h)↓,AT-II 164.58 pg/ml↑,ALD 12.44 ng/dl;血甲氧基去甲肾上腺素(NMN) 0.9 nmol/L↑,甲氧基肾上腺素(MN )0.2 nmol/L;8AM 血皮质醇 10.4 ng/mL。泌乳素 0.9 ng/ml↓;雄烯二酮 0.32 ng/mL↓;DHEAS 431 ng/ml↓,余性激素水平正常。
[影像学] 颈部超声:甲状腺右叶高回声区,良性倾向。甲状旁腺超声未见异常。腹部超声:胰腺回声欠均,未见胆囊结石。胰腺增强 MRI 及 MRCP:主胰管近段纤细,胰腺体尾部胰管显示不清;胰腺实质略萎缩,胰腺头体部轮廓略模糊;胆囊饱满,胆囊内液体 T1 信号增高,未见明确胆囊结石。骨密度测定提示:骨量正常。双手、双足正位相:骨质稀疏,软组织多发钙化。垂体 MRI 平扫+动态增强:未见明显异常。超声内镜:胰腺炎性改变。
结合患者病史及入院检查,患者胰腺炎诊断明确,但患者查体发现多处躯体畸形,既往有PHP,病程中有间胆升高,血尿,LDH升高等溶血表现,能否用一元论解释?患者的胰腺炎是否与这些消化道外的疾病有关,还是疾病的不同表现?在完善检查的同时,入院后继续按胰腺炎逐渐过渡饮食,至半流食同时补充钙剂、优甲乐补充治疗。1月19日行静脉麻醉下超声内镜后出现吸入性肺炎。予对症、抗生素治疗后好转。
因患者反复胰腺炎发作病因不明,合并多系统病变,提请内科大查房讨论。
内科大查房讨论结果将在明日发布,敬请关注。
文章首发自PUMCH Internal Medicine(协和大内科公众号)
查看更多