查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





点击图片,马上报名
2022年7月7~9日,由中国医药教育协会感染疾病专业委员会主办、复旦大学附属中山医院承办的中国医药教育协会感染疾病专业委员会第八届学术大会采取线上形式召开。本次大会以“合作共赢,面向未来”为主题,对当前感染病诊治及防控领域热点、难点问题以及最新研究进展进行了充分沟通与交流。
在7月9日的重症感染会场,首都医科大学附属北京朝阳医院童朝晖教授以“重症肺炎经验抗感染之我见”为题进行了精彩汇报!

童朝晖教授
北京呼吸疾病研究所所长
首都医科大学附属北京朝阳医院副院长
长江学者、北京学者
主任医师/教授
博士生导师
童朝晖教授介绍,重症肺炎是感染性疾病患者死亡最常见的原因之一,在临床工作中,遇到重症肺炎患者时,应立即给予恰当的经验性初始抗菌药物治疗,并在抗菌药物治疗前留取病原学检测标本。童教授通过4个病例向大家分享了他对于重症肺炎的临床诊疗思路。

01
SLE合并重症肺炎
47岁女性患者,主诉雷诺现象14年,间断发热12年,伴颈部肿痛3个月。
现病史 14年前因遇冷后出现雷诺现象,完善相关检查,诊断为系统性红斑狼疮(SLE),长期服用甲泼尼龙和羟氯喹,近7年持续服用甲泼尼龙2mg qod和羟氯喹0.2g qd;3个月前出现右侧颈部肿痛伴发热,考虑EB病毒感染,予抗病毒治疗后好转出院;1周前再次出现颈部肿痛,伴间断发热,多为午后发热,体温最高达38.7℃,伴头痛、乏力及肌肉酸痛,以“SLE”收入风湿科。
辅助检查 血常规(4月12日)示白细胞计数(WBC)11.53×109/L,中性粒细胞百分比(NE%)为81%;胸部CT(图1,4月15日)未见明显肺炎影像改变。
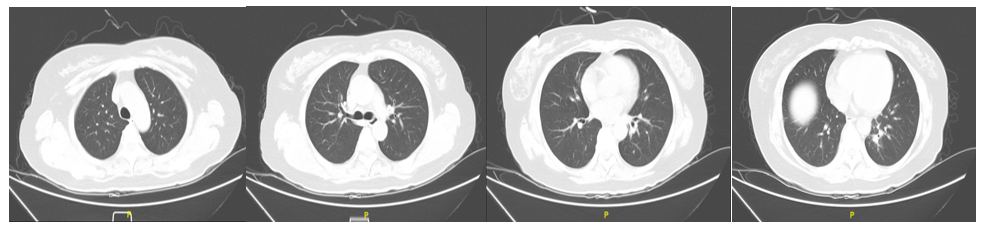
图1 4月15日胸部CT
患者入院后仍反复发热,T 38.9℃,入院后第3天(4月17日)诉左侧胸痛且持续加重。4月18日复查胸部CT及血常规,胸部CT提示双下肺阴影较前新发,WBC 28.47×109/L,NE%为90.7%,予以氨苄西林钠舒巴坦钠抗感染治疗。入院第5天(4月19日)患者出现呼吸困难,左下肺呼吸音减低,叩诊呈实音,改用注射用头孢哌酮钠舒巴坦钠,并予文丘里面罩吸氧(40%),SPO291%,氧合指数184 mmHg,再次复查血常规示WBC 30.33×109/L,NE%为91%,转入RICU进一步治疗。4月20日复查胸部CT(图2)并进行支气管镜检查,支气管镜下可见左肺开口通畅,大量淡黄色分泌物。
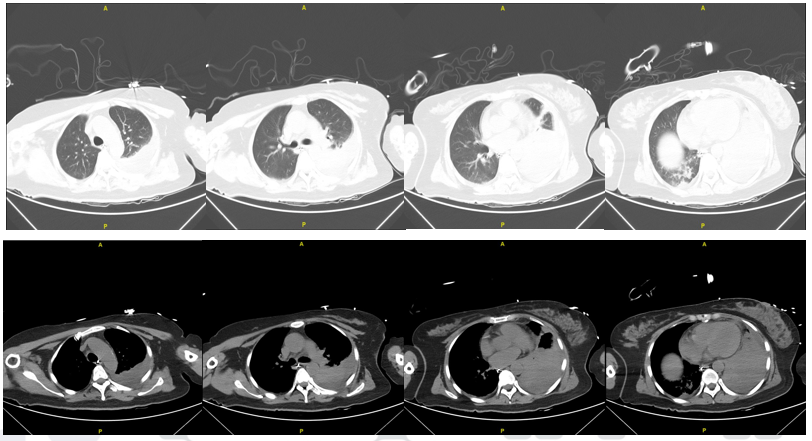
图2 4月20日肺部CT

图3 支气管镜检查
童朝晖教授提出,患者既往存在基础疾病,长期服用免疫抑制剂,入院后病情持续性进展且速度较快,她是社区获得性肺炎(CAP)还是医院获得性肺炎(HAP)?是否为免疫抑制后感染?
童朝晖教授指出,通过患者的症状、实验室检查和影像学征象综合分析,这是1例CAP患者。患者是否为免疫抑制后感染呢?无论是肺曲霉菌、念珠菌、隐球菌和肺孢子菌感染的宿主因素(表1~表4),还是实验室相关检查结果(表5),均不支持该例患者为免疫抑制后感染。因此,考虑该患者为重症CAP。
表1
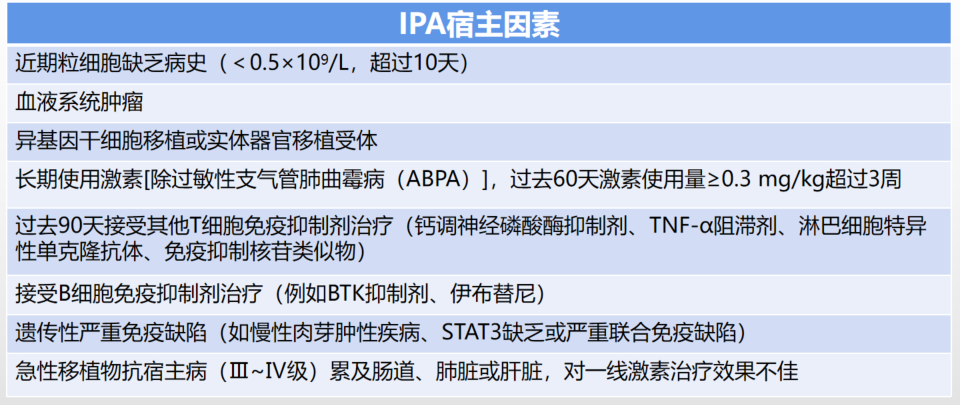
表2

表3
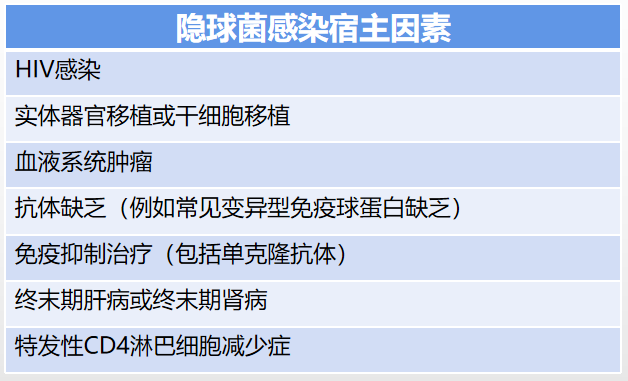
表4
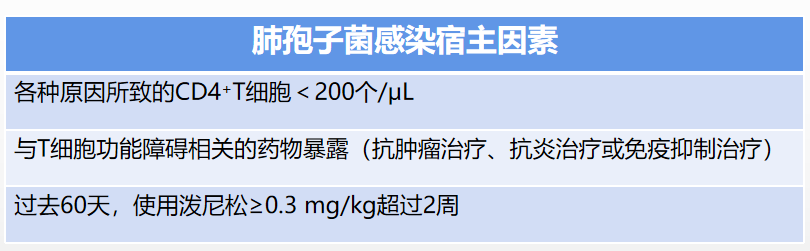
表5患者实验室检查
诊断确定后,调整经验性治疗方案为头孢哌酮钠舒巴坦钠+莫西沙星。后续BALF培养结果为军团菌,治疗方案有效,患者病情好转后出院。该病例给我们的提示是使用免疫抑制剂的患者需要注意其是否存在免疫抑制后感染,准确判断患者的感染类型以便于进一步制定治疗方案。

02
脓毒性休克1例
54岁女性,主诉发热、咳嗽、呼吸困难7天。
现病史 患者于7天前无明显诱因出现发热,Tmax 38.5℃,多于午后3时发热,自服退热片(具体不详)后体温可恢复正常,但发热反复,伴有咳嗽、咳痰,以白色黏稠痰为主,量多,可自行咳出,自觉呼吸困难,活动后可加重,伴有腹痛,以中下腹为主,胃纳差。外院予以哌拉西林/他唑巴坦、莫西沙星抗感染治疗,效果不佳,发热、咳嗽、咳痰较前加重,就诊于北京朝阳医院。
辅助检查
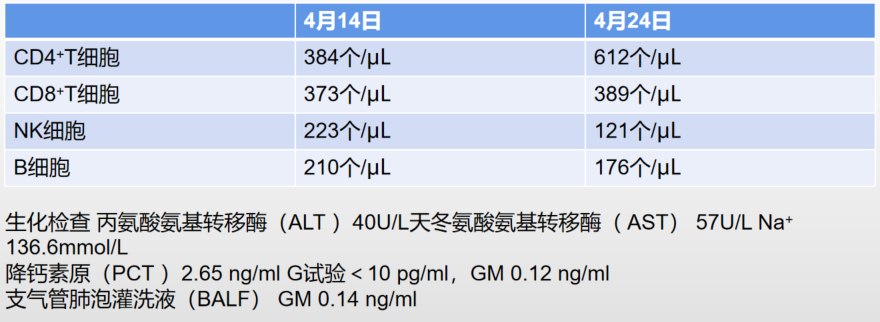
胸部CT(外院,8月12日)示(图4)双肺渗出,双肺实变;生化检查(8月13日)白蛋白(ALB )29.5 g/L,总胆红素(TBIL) 64.9 μmol/L,直接胆红素(DBIL)49.4 μmol/L;血常规 WBC19.4×109/L,NE%87.2%,血红蛋白(Hb)125g/L,血小板计数(PLT)114×109/L;血气分析pH7.39,PaO256.1mmHg,PaCO228.0mmHg,HCO3-17.1mmHg;PCT 19.19ng/ml。
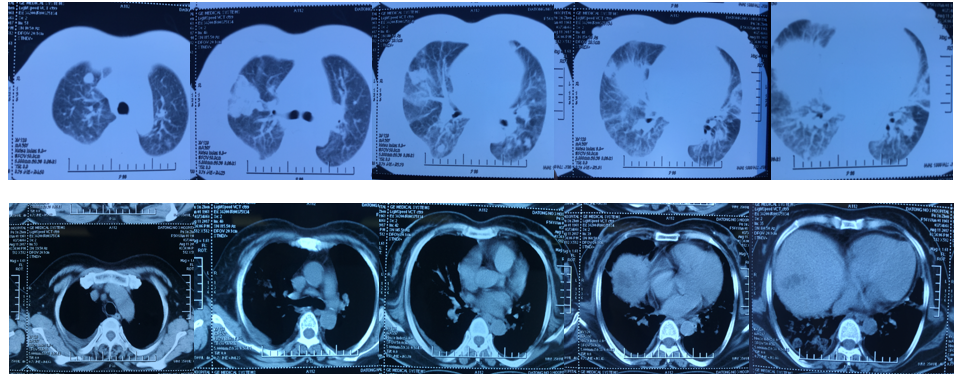
图4 外院胸部CT
查体
T37.4℃,神清,反应迟钝,颈部及浅表淋巴结未触及肿大,全身皮肤发黄,双侧巩膜黄染,咽红,扁桃体不大,双肺呼吸音粗,双肺可闻及湿啰音,右肺为著,心率109次/分,律齐,未闻及杂音、服软、中下腹压痛,反跳痛可疑阳性,肝脾未触及,双肾区无叩痛,双下肢无水肿。
患者的感染相关指标异常,出现了反应迟钝等临床表现,胸部CT也有肺炎表现,经验性治疗方案予头孢哌酮钠舒巴坦钠+莫西沙星。
患者入院当天22点突发寒战、发热,T 38.5℃,墨菲征可疑阳性,床旁超声示胆囊略粗糙,肝内胆管未见明显扩展;患者氧合逐渐下降,行气管插管,呼吸机辅助通气,并予以液体复苏(1000~1500ml/L)。
追问病史,患者发病前2~3天有油腻不洁饮食史,出现腹痛、呕吐,为食物残渣,无呛咳误吸。患者的肺炎是原发病灶吗?结合病史、临床表现及相关检查(胸部CT等)分析,患者先发生了胆囊炎、肝脓肿,进而血行到肺部感染。

8月16日胸部CT示双肺渗出,双肺实变较前加重,可见胸腔积液
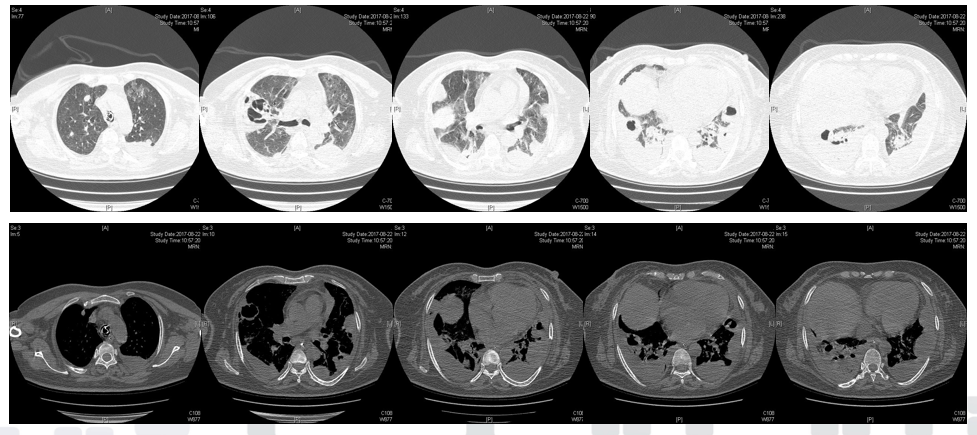
8月22日胸部CT可见空洞
后续在痰培养、肝脓肿引流液、BALF和血培养中均提示肺炎克雷伯杆菌,根据病原学培养结果将治疗方案改为万古霉素+头孢哌酮钠舒巴坦钠,同时给予伏立康唑抗真菌治疗。
童朝晖教授总结道,该病例给我们的提示是作为呼吸科医生,不仅仅要关注患者的肺部感染,还需要注意患者是否存在其他感染。不要遗漏重要的肺外主诉,准确判断患者的肺部感染是否原发对进一步治疗极为重要。
未完待续
(中国医学论坛报元璐整理,感谢童朝晖教授审阅)
中国医学论坛报是IDSC官方合作媒体,转载须授权

查看更多