查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





2021年12月16~18日,第二十一次全国消化系病学术会议(CGC 2021)在江西省南昌市盛大召开。会议期间,多位专家对即将发表的《第六次中国幽门螺杆菌感染诊治共识》进行了解读。12月17日,江西南昌大学第一附属医院消化内科祝荫教授对第7~13项幽门螺杆菌(Hp)感染根除指征进行了详细解读。
点击回顾→

南昌大学第一附属医院 祝荫
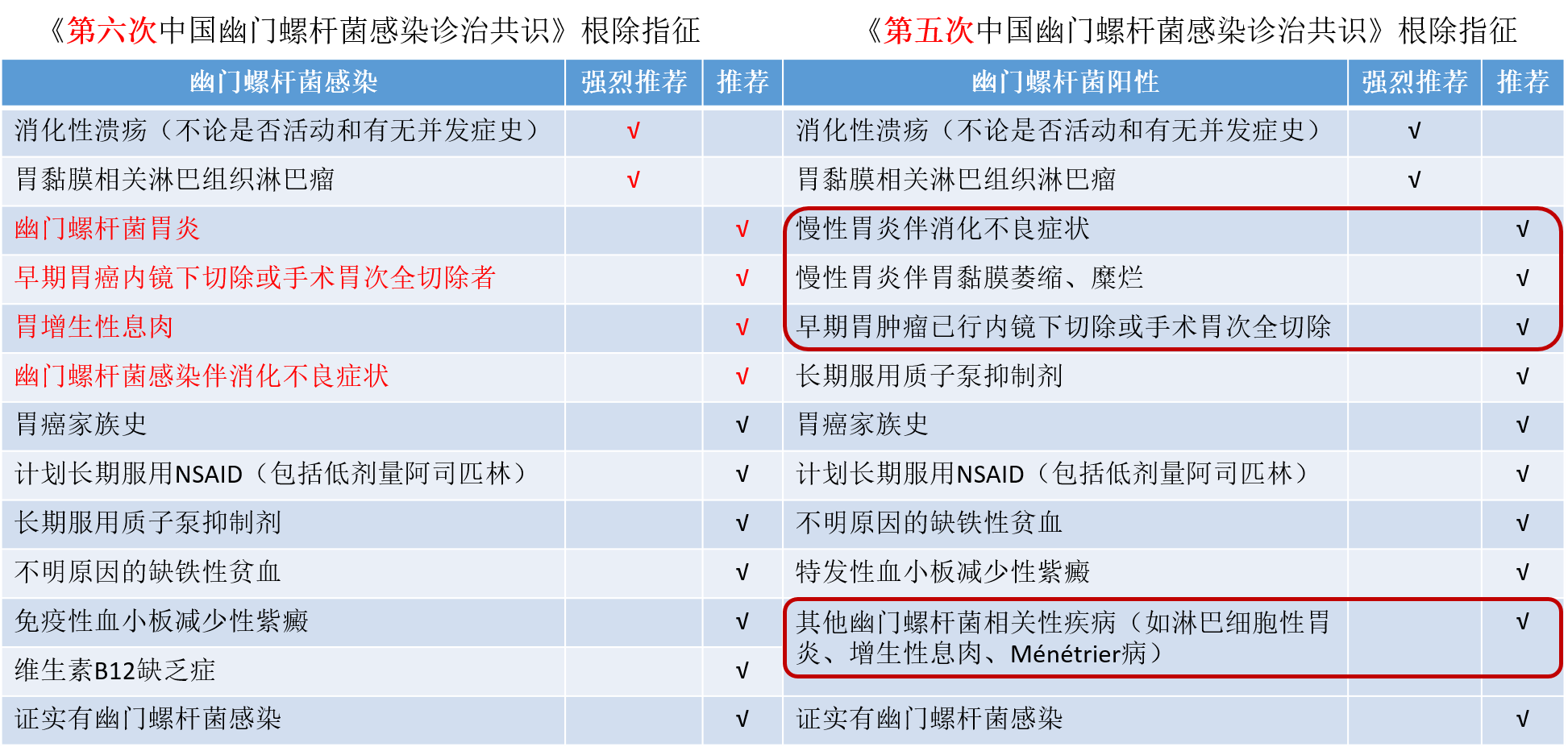
表1 第五次和第六次中国幽门螺杆菌感染诊治共识的根除指征
条款9:有胃癌家族史的幽门螺杆菌感染者胃癌的发生风险增加,应接受幽门螺杆菌根除治疗。
Hp感染及胃癌家族史患者的胃癌发生风险增加。一项纳入428例胃癌患者及368例健康对照的研究显示,胃癌患者一级亲属的患癌风险为对照组的3倍,Hp阳性胃癌患者一级亲属患癌风险是对照组的5倍以上。
Hp根除治疗可降低胃癌一级亲属的胃癌发生风险。2020年发表在《新英格兰医学杂志》(N Engl J Med)的一项研究共纳入1676例Hp阳性胃癌患者的一级亲属,其中832例患者接受Hp根除治疗,844例患者接受安慰剂治疗,结果显示,Hp根除治疗后可降低55%的胃癌发生风险,成功根除Hp可降低73%的胃癌发生风险。
条款10:幽门螺杆菌胃炎作为一种可传染的感染性疾病,与感染者共同居住的家庭成员可进行幽门螺杆菌根除治疗。
研究显示,Hp感染有家庭聚集现象,家庭成员感染的菌株可完全相同或具有高同源性。家庭成员共同治疗可以阻断Hp感染在家庭中的传播,也有助于减少根除后的再感染。2008年,发表在《世界胃肠病杂志》(World J Gastroenterol)的一项研究将纳入的140例Hp感染患者以1:1比例随机分为2组,所有患者均接受三联疗法治疗,家庭成员分别进行根除和不根除Hp治疗,结果显示,9个月后,家庭成员根除组Hp阳性率为7.2%,不根除组Hp阳性率为38.6%。因此,除了对Hp阳性患者进行根除治疗以外,有必要对家庭成员,特别是配偶同时予以治疗。
2021年,首部《中国居民家庭幽门螺杆菌感染的防控和管理专家共识》正式发布。该共识的制定对我国居民家庭Hp感染和相关疾病的防控提供了指导和建议。
条款11:长期服用阿司匹林或非类固醇类抗炎药(NSAID)的幽门螺杆菌感染者消化性溃疡发生风险增加,应在服用前根除幽门螺杆菌。
阿司匹林、NSAID药物和Hp感染是消化性溃疡(PUD)的独立危险因素。2002年,《柳叶刀》(Lancet)杂志发表一项研究显示,NSAID药物服用者(NSAID+)和未服用NSAID者(NSAID-)发生PUD的概率分别为35.8%和8.3%;服用NSAID的患者中,Hp阳性与阴性者发生PUD的概率为41.7%和25.9%;与Hp阴性的NSAID-患者相比,Hp阳性的NSAID+患者的PUD风险为61.1;Hp感染与服用NSAID类药物可分别提高1.79和4.85倍的PUD出血风险。结果提示,Hp感染及服用NSAID可提高消化性溃疡及溃疡并发症的发生风险,且两者具有协同作用。
2015年,发表在《美国胃肠病学杂志》(Am J Gastroentrol)的一项研究显示,Hp、NSAID及低剂量阿司匹林均可提高PUD出血的发生风险,RR分别为3.5、2.7和2.2;Hp阳性和NSAID+患者发生PUD出血风险的RR值为8.0,也提示两者具有协同作用,可提高PUD出血的发生风险。
此外,Hp感染可增加NSAID患者发生PUD的风险。2016年,发表在《胃肠病学和肝脏病学专家评论》(Expert Rev Gastroenterol Hepatol)杂志的一项研究总结了NSAID相关PUD的风险因素,分别为消化性溃疡病史、服用多种NSAID药物,服用高剂量NSAID药物、服用NSAID+抗凝血药物、服用NSAID+低剂量阿司匹林、Hp感染(OR=3.5),以及>65岁等。
但是,共识中关于是否需要根除Hp以预防服用低剂量阿司匹林患者发生PUD的结论尚不统一。
条款12:长期服用质子泵抑制剂(PPI)会使幽门螺杆菌胃炎分布发生改变,增加胃体胃炎发生风险,根除幽门螺杆菌可降低这种风险。
《美国胃肠病学杂志》发表的一项研究对50例接受PPI治疗8周的患者进行胃窦和胃体的炎症及Hp密度评分,结果显示,Hp胃炎一般表现为胃窦为主的胃炎,8周的PPI治疗可使胃窦的炎症评分下降,而胃体的炎症评分则增加。根除Hp可降低或消除长期PPI服用者胃体胃炎的发生风险。
条款13:幽门螺杆菌感染与不明原缺铁性贫血、免疫性血小板减少性紫癜、维生素B12缺乏症等疾病相关。在这些疾病中,应检测和根除幽门螺杆菌。
Hp感染可能与某些胃外疾病相关,例如不明原因缺铁性贫血、免疫性血小板减少性紫癜、维生素B12缺乏等。
2017年,发表在《螺杆菌》(Helicobacter)杂志的一项研究复习了13项研究的系统综述,结果显示,与Hp阴性患者相比,Hp阳性患者的缺铁性贫血发生风险增加。
1999年,发表在Helicobacter杂志的一项研究纳入22例Hp阳性的缺铁性贫血患者并随机分为3组,检测基线及8周后的血红蛋白、铁蛋白、总铁结合力及铁蛋白水平,结果显示,根除Hp后可显著提高血红蛋白水平。2007年发表在该杂志的另一项研究也显示,与单独铁剂治疗相比,Hp根除联合铁剂治疗可显著提高缺铁性贫血患者的铁蛋白及血红蛋白的水平。
2009年,《血液》(Blood)杂志的一项研究显示,Hp根除后完全应答者(血小板>100×109 /L)占42.3%;Hp根除后有应答者(血小板提高30×109 /L)占50.3%(即一般免疫性血小板减少性紫癜患者根除Hp有应答);初始血小板水平较低者,Hp根除后应答率降低。
Hp感染是否与恶性贫血(维生素B12缺乏的主要病因)具有因果关系仍不明确。2013年,《新英格兰医学杂志》发表的一项研究指出,Hp感染患者的维生素B12水平降低,Hp根除后维生素B12水平升高。
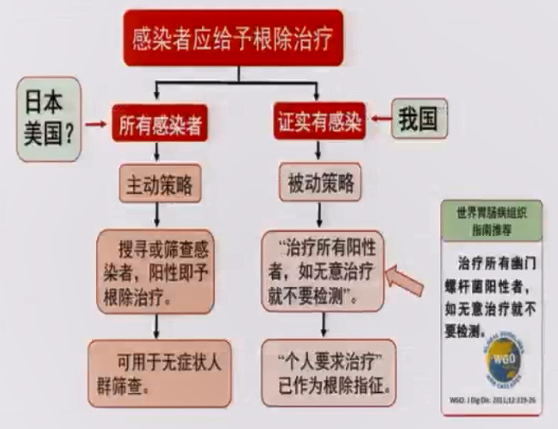
条款14:证实有幽门螺杆菌感染者,应给予根除治疗。
祝荫教授介绍,不同国家对于幽门螺杆菌感染者的治疗策略有所不同。日本和美国实施的是主动策略,即搜寻或筛查感染者、阳性即给予根除治疗;中国实施的是被动策略,即治疗所有阳性者,如无意治疗就不要检测。
30余年来,全球大量研究显示,Hp根除的获益远大于负面影响。在胃黏膜萎缩和(或)肠化生发生前根除Hp,可100%消灭胃癌;有胃癌家族史者根除Hp,可减少73%的胃癌发生;中长期随访可以降低53%的胃癌发生;早期胃癌ESD术后根除Hp可减少51%的胃癌发生;“健康个体”根除Hp可降低46%的胃癌发生;基于长期随访预测,根除Hp后可消灭2/3的胃癌发生。
因此,根除一例Hp,就可消灭一个致癌原,减少一个传染源。
(本文由《中国医学论坛报》编辑整理,转载请注明出处)

查看更多