查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





心源性休克(CS)是一种原发性心脏疾病,可导致组织低灌注及相关临床表现和生化指标异常,严重者可致多器官功能衰竭和死亡。尽管近年来,CS的治疗管理取得了一定的进展,但死亡率仍居高不下。 由于CS的治疗需要依赖机械循环支持(MCS)维持血流动力学稳定,正性肌力药和血管升压药在治疗中仍发挥着重要作用。本文旨在回顾这些药物在CS治疗中的研究现状,并探讨其临床应用的适应证和具体情境。
CS的现状
CS的定义 CS是一组临床综合征,以原发性心脏疾病为特征,因心输出量(CO)不足导致组织低灌注,临床和生化检查均可见相应证据,可致多器官衰竭和死亡。
导致CS的最常见病因 急性心肌梗死(AMI)继发的心室衰竭仍然是CS最常见的病因。尽管与其他病因相比,这一因素在过去二十年中的病因占比有所下降,但AMI继发的心肌收缩力不足或心力不足仍是CS最常见的原因。
CS的总体预后 尽管CS的治疗取得了一些进展,但这种临床综合征的预后仍然不佳,死亡率极高,院内死亡率在30%~60%。
CS的诊断
诊断要点
对于CS的诊断,关键在于找到组织低灌注的证据,这包括临床表现和/或生化指标:
低灌注临床表现:肢体湿冷、少尿、精神错乱、头晕、脉压差小等。
低灌注生化指标:血清肌酐升高、代谢性酸中毒、血清乳酸升高等。
需要指出的是,虽然低血压(收缩压<90 mmHg)常见于CS,但并非诊断的关键特征。无论是否使用血管升压药,血压都可通过代偿性血管收缩得以维持,尽管这会进一步损害组织灌注和氧合功能。
美国心血管造影和介入学会CS临床分期标准
美国心血管造影和介入学会CS临床分期标准将CS分为五个不断演进的阶段,从有CS风险的患者(A期),到以急性低血压为特征但器官灌注尚存的休克前期患者(B期),再到明显休克的患者(C、D、E期)。需要注意的是,该分期是一个动态过程,与初始评估相比,休克24小时后的情况评估对预测死亡更为合适。表1展示了美国心血管造影和介入学会CS临床分期标准[1]:
表1. 美国心血管造影和介入学会CS临床分期标准
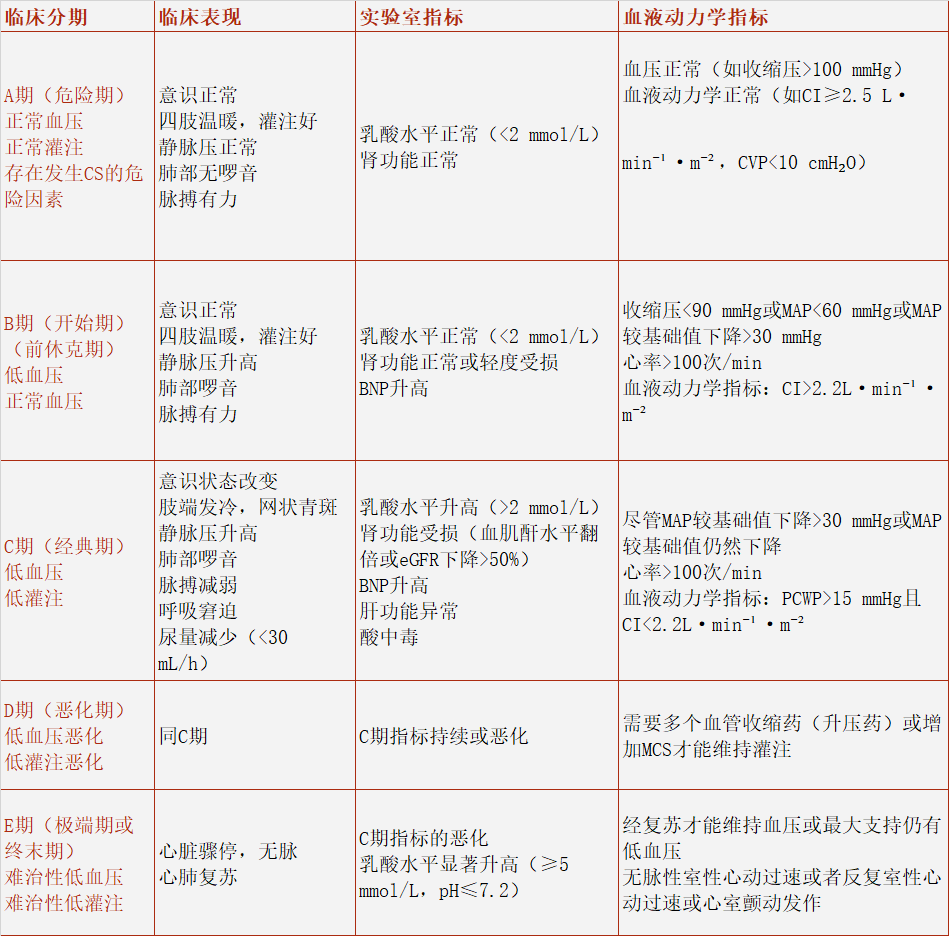
注:心源性休克(CS)、机械循环支持(MCS)、B型利钠肽(BNP)、心脏指数(CI)、中心静脉压(CVP)、估计肾小球滤过率(eGFR)、平均动脉压(MAP)、肺毛细血管楔压(PCWP) 、酸碱度(pH)。
CS初期管理目标与治疗原则
首要原则 CS的治疗基于以下因素:①立即稳定病情并转入重症监护环境;②识别和治疗潜在病因;③纠正终末器官低灌注以预防或逆转器官衰竭。因此,CS治疗的首要目标是进入“抢救阶段”,即立即稳定血液动力学参数,维持充分的组织灌注,以便完成进一步治疗,包括机械循环支持和转运至专业三级护理中心。
药物治疗的角色及定位 无论是AMI所导致的CS(AMI-CS)还是非AMI-CS,治疗的一个重要目标都是使用正性肌力药和/或血管升压药来解决心肌功能下降和低血压问题。因此,主要由二者构成的药物治疗在CS治疗中仍发挥重要作用。
药物治疗的原则 尽管当前指南显示,这些药物的适用等级仍为IIb类,但在临床实践中,约90%的CS患者仍会使用这些药物,尤其是在非缺血性病因的患者中。然而,这些药物的使用与死亡率增加相关,这可能归因于心律失常发生率的增加和心肌耗氧量的增加。因此,指南建议以最小有效剂量和最短持续时间给药。
AMI-CS的治疗 对于AMI-CS患者,冠状动脉再灌注是主要的循证治疗干预措施,在多支血管病变的情况下,首选针对罪犯血管的经皮冠状动脉介入(PCI)治疗。
治疗的具体目标 在“抢救阶段”之后,目标是根据血流动力学状态调整药物支持,直至达到稳定阶段(“优化阶段”)。平均动脉压(MAP)> 65 mmHg可被认为是一个合理的治疗目标。然而,MAP可接受的最低阈值在个体间存在差异,例如,急性失代偿性心力衰竭患者可耐受更低的MAP。因此,抢救需要找到MAP的平衡点,即在低MAP时,考虑冠状动脉损伤和全身灌注不足的风险,而在较高MAP时,考虑心肌氧需增加、后负荷增加及心律失常的风险。
治疗药物选择
去甲肾上腺素
药理作用 去甲肾上腺素具有强的α1-肾上腺素能效应和中等的β1-肾上腺素能效应,这使其成为一种血管收缩剂,但正性肌力作用较弱。
使用原因 欧洲心脏病学会(ESC)指南和美国心脏协会(AHA)/美国心脏病学会(ACC)指南均推荐将去甲肾上腺素作为CS伴显著低血压的血管升压药。当需要通过维持足够的MAP来快速恢复血压并改善重要器官的灌注时,血管升压药,特别是去甲肾上腺素,是一线药物。如前所述,在此阶段血管升压药,尤其是去甲肾上腺素,是首选药物。
多巴酚丁胺
药理作用 与其他儿茶酚胺类药物不同,多巴酚丁胺是合成来源的,对β1和β2受体均有较强的亲和力,结合比例为3:1。因其对心脏β1受体的刺激效应,多巴酚丁胺被视作一种强效的正性肌力药,同时具有较弱的变时作用。临床上,多巴酚丁胺通过增加每搏输出量和降低体循环血管阻力(SVR)来增加严重心衰患者的CO。
注意事项 尽管多巴酚丁胺在中低剂量下的变时性效应轻微,但仍能显著增加心肌耗氧量。在任何剂量的多巴酚丁胺治疗下,都观察到恶性室性心律失常事件的发生。然而,如果SVR过度下降,而CO未成比例增加,则多巴酚丁胺输注的净效应可能只是血压降低。
米力农
药理作用 米力农是非儿茶酚胺的正性肌力药,用于治疗晚期心衰和CS。米力农通过抑制磷酸二酯酶-3(PDE-3)导致环磷酸腺苷(cAMP)降解减少,从而模拟β1和β2受体的激活。最终,米力农通过增强正性肌力作用以及降低SVR和肺血管阻力来增加CO。
药物联用 在CS患者中,因为米力农不是通过β-肾上腺素能受体来调控心脏收缩力,所以可视作一种替代性的初始正性肌力药物,对正在接受β受体阻滞剂治疗的患者更为适用。米力农作为一种PDE-3抑制剂,对正在接受β受体阻滞剂治疗的患者仍能维持有利的血液动力学效应。
左西孟旦
药理作用 左西孟旦是一种钙增敏剂,可直接作用于心肌肌钙蛋白C来增强心脏的正性肌力。因此,左西孟旦的优点是不增加cAMP或Ca2+本身,并且药效不受预先使用β受体阻滞剂的影响。SURVIVE试验分析显示,在接受β受体阻滞剂治疗的患者中,左西孟旦具有有益作用,而多巴酚丁胺则无此效应。
需要避免作为一线治疗的药物
多巴胺 关于多巴胺有效性的随机对照试验证据有限。在SOAP-II随机试验中,将1679例休克患者随机分配至两组,分别接受多巴胺或去甲肾上腺素作为一线升压药物治疗,以恢复并维持血压。总体而言,28天时两组的死亡率没有显著差异(52.5%对48.5%,P =0.10)。然而,亚组分析显示,在280例CS患者中,多巴胺与28天时死亡率增加相关(P =0.03),尽管病因与治疗策略之间交互作用的不显著(P =0.87)。此外,多巴胺治疗组的心律失常事件多于去甲肾上腺素治疗组(24.1%对12.4%, P <0.001)。
肾上腺素 在一项包含30例非缺血性CS低血压患者的单中心研究中,患者分别接受短期(24小时)输注肾上腺素或去甲肾上腺素-多巴酚丁胺药物组合,均滴至相同的血压目标。这两种方案在提高心脏指数、氧输送和氧消耗的作用相似。然而,与去甲肾上腺素-多巴酚丁胺相比,肾上腺素与更多的心律失常事件、乳酸水平升高和利尿减少相关。在OptimaCC试验中,57例AMI-CS患者被随机分配到肾上腺素组和去甲肾上腺素组,两种药物均提高了MAP,但肾上腺素组出现乳酸中毒的比例更高,心率显著且持续升高,并且心率血压乘积(心肌耗氧标志)增加。最重要的是,肾上腺素组难治性休克的发生率增加,而两组之间的60天内死亡率没有显著差异(52%对37%,P =0.25)。因此,不推荐肾上腺素作为CS治疗的一线药物。
联合用药
如果使用具有血管舒张特性的正性肌力药,如PDE-3抑制剂或左西孟旦,建议同时联用去甲肾上腺素以预防或避免低血压。
个体化治疗
正性肌力药/血管升压药的选择也可能受到CS病因的影响。图1展现了不同病因的药物治疗选择。
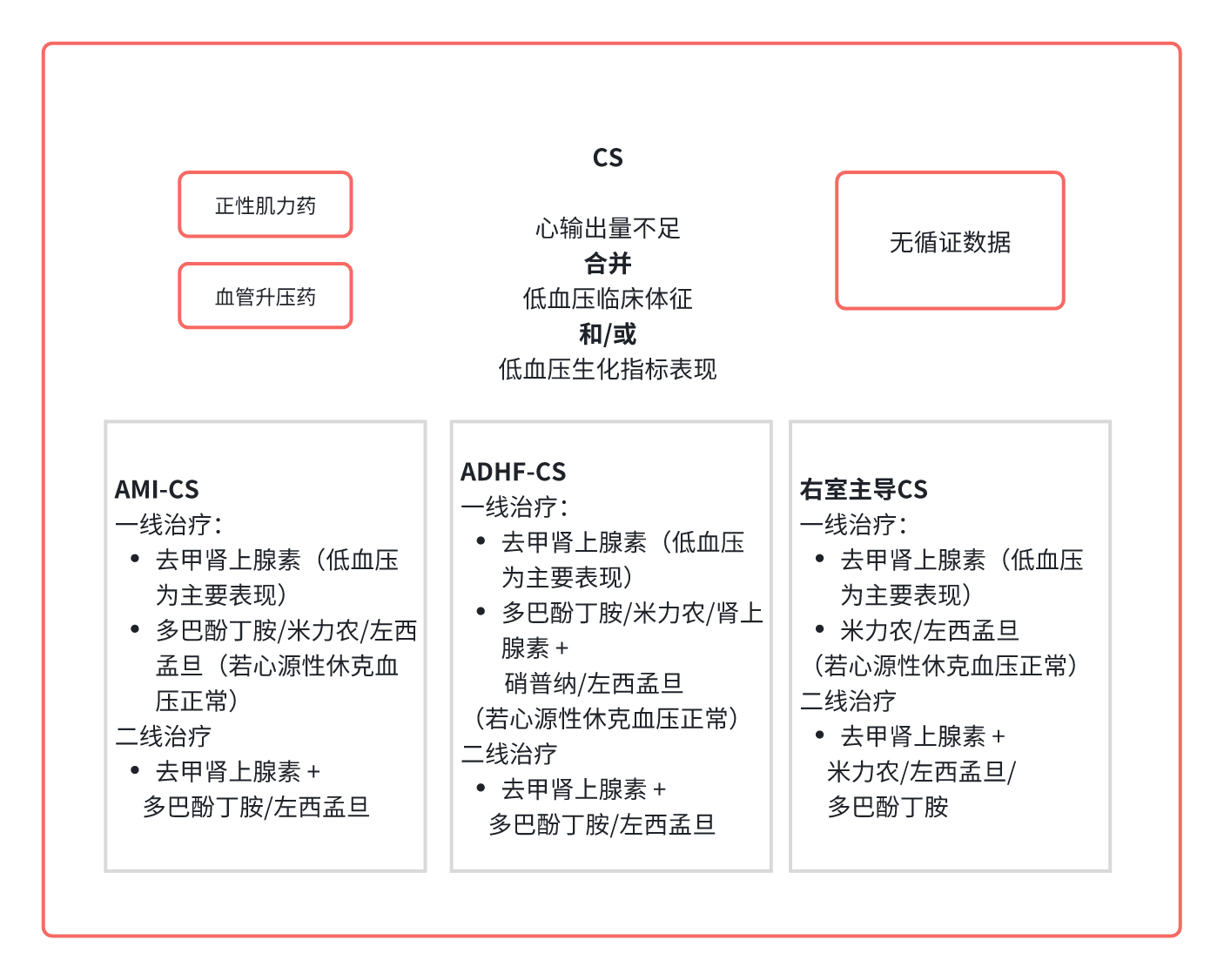
图1. CS中使用正性肌力药/血管升压药治疗的当前选择。
注:尽管缺乏循证数据,但基于患者血流动力学特征及 CS 病因,提出了一种治疗流程。心源性休克(CS)、急性心肌梗死导致的CS(AMI-CS)、急性失代偿性心衰导致的CS(ADHF-CS)。
避雷提示一:切忌仅凭血压水平诊断心源性休克,其诊断核心是存在组织低灌注的临床或生化证据。
避雷提示二:切勿将多巴胺或肾上腺素作为一线升压药物,研究表明它们与更高的心律失常风险和死亡率相关。
避雷提示三:避免在已使用β受体阻滞剂的患者中首选多巴酚丁胺,此时应优先考虑作用机制不受影响的米力农或左西孟旦。
避雷提示四:应遵循最低有效剂量和最短持续时间的原则,以降低药物相关风险。


编译:王天任
审校:邢英

互动有奖


所有参与互动答题的医生都将获得价值150元的《中国医学论坛报》数字报一年期权限和《35天医疗AI实战计划》训练营观看权限。
活动截止时间:2025年7月9日

查看更多