查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





中年女性,主诉间断性腹泻伴腹痛六月余,加重伴便血半月。
在六个月前,患者出现了阵发性腹痛伴腹泻的症状。自服中药后稍有好转,在半月前,再次出现了相同的症状,每日的腹泻次数增加至了10次以上,而且呈水样,便伴有鲜血及里急后重感。外院予以补液止泻等治疗后没有明显的缓解。在整个病程中,患者自述有乏力口渴的症状。
否认相关疾病的病史。
入院的血压69/39 mmHg。同时存在明显的神经精神系统阳性体征,包括反应迟钝、肌张力减弱以及肌力减弱等神经精神系统症状。还有汗少、皮肤弹性差,以及尿量减少等脱水症状。

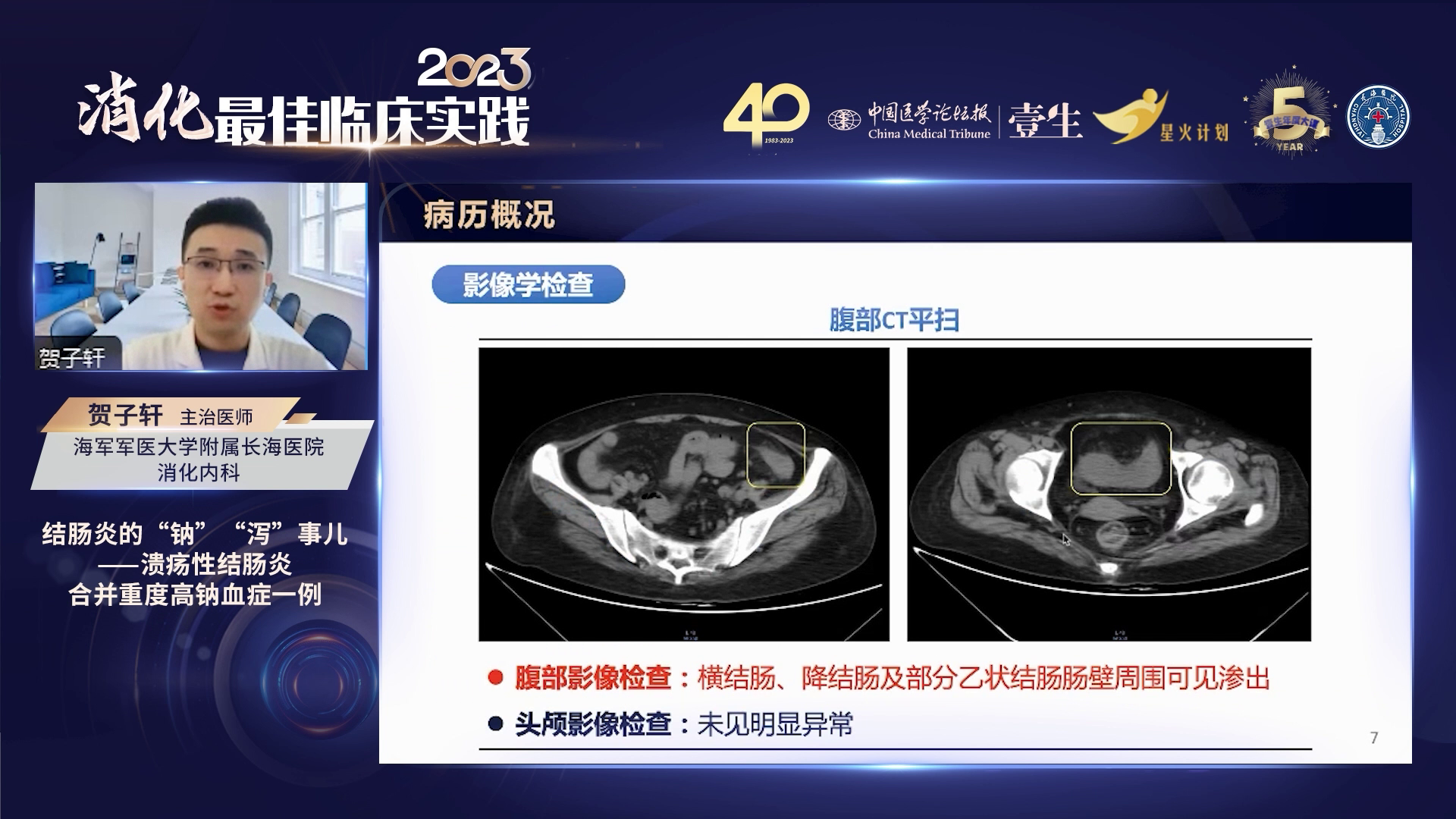
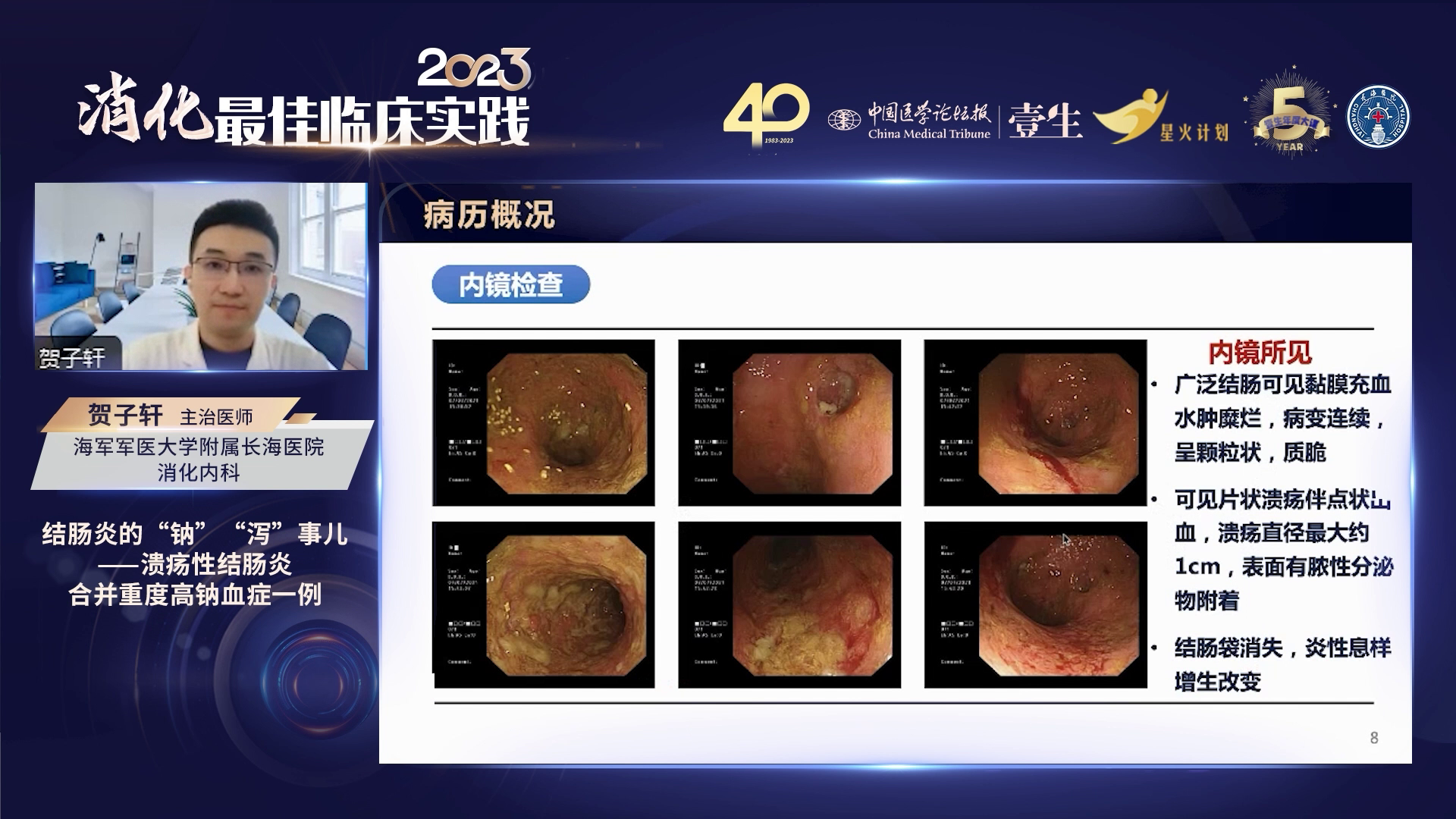

高钠血症主要有三种病因:
1) 失水多于失钠型:常见于糖尿病高渗性昏迷、急慢性肾功能不全及使用甘露醇等渗透性药物。结合患者症状、既往病史及入院肝肾功能检查,可排除该病因。
2) 钠过多型:多见于内分泌疾病,如库欣综合征、醛固酮增多症以及甲状腺功能减退。患者入院时完善醛固酮卧位试验、皮质醇节律及甲状腺功能检查,均无阳性提示,此病因可排除。
3) 单纯性失水:分为肾脏失水和肾外途径失水。结合患者大量水样腹泻病史,将高钠血症原因锁定为消化道失水。消化道失水导致高钠血症可能有以下三种情况:一是水分和电解质分布不均匀,钠离子吸收能力相对升高,致使液体大量经肠道排出;二是水分从血液进入细胞内,引起外周血钠浓度升高;三是体液溶质相对浓缩,低血容量患者丧失血容量时,通过肾小管对溶质重吸收维持水钠平衡,导致体液溶质浓缩,血钠浓缩,外周血钠浓度进一步升高。
针对该患者,依据既往指南,给予补液、利尿、补钾等治疗高钠血症,同时因患者处于溃疡性结肠炎活动期,予以激素治疗及抗生素预防性抗感染,其他症状也进行了对症治疗。考虑到患者入院时血钠高达161 mmol/L ,对补液种类、速度及补液量进行严格限制。入院前三天积极补液,每日入量5000-5500 ml ,出量4000-4500 ml ,但患者血钠却从入院前155 mmol/L升至入院第三天的184 mmol/L,并很快出现血压下降、颅内压增高等脑水肿及休克前症状。
鉴于患者年轻,无相关基础疾病,求生欲望强烈,家属也积极配合,签署知情同意书后给予积极抢救,包括输血、补液、扩容、升压药物大剂量冲击治疗,暂时挽救患者生命。此时患者已可诊断为慢性重度高钠血症,其主要病理生理学特征为脑细胞脱水,可引发一系列神经系统损伤,严重者可出现脑水肿、颅内高压、昏迷甚至死亡。既往研究报道,危重患者合并高钠血症是近期死亡的独立危险因素,短期病死率高达58%-87% 。
对于大多数慢性重度高钠血症,传统补液治疗72小时,血钠纠正率仅有19%。虽国内外多项研究表明,连续性肾脏替代治疗(CRRT)可有效降低血钠浓度,纠正高钠血症,但该患者存在矛盾之处。其入院前血压低,床旁血滤有血流动力学不稳定的相对禁忌证,且患者存在活动性消化道出血,床旁血滤抗凝会增加出血风险。若继续传统补液治疗,患者可能因血钠持续升高导致严重后果。
经全院多学科多次讨论,考虑到患者最主要的矛盾是潜在的血钠进行性升高导致脑水肿、昏迷和死亡的风险,秉持“两利相权从其重,两害相权从其轻”的原则,于入院第三天给予患者连续三天的床旁血液滤过治疗,同时辅以大剂量甲泼尼龙冲击抗炎治疗。最终患者血钠从最高184 mmol/L降至入院第八天的148 mmol/L ,其他关键指标如血压、血红蛋白、丙球以及血小板,也从危险水平逐步回升到安全水平。
患者出院后,继续口服泼尼松以及美沙拉嗪抗炎治疗。出院一个月后复查,精神状况良好,无口渴乏力症状,排便每天1-2次,为黄色成型软便,血钠稳定在140 mmol/L左右。一年后肠镜复查,黏膜炎症明显减轻,无溃疡及出血表现,Mayo内镜评分评为1分。该病例因其罕见性、诊治过程的特殊性和规范性,诊治过程被梳理总结并发表在美国IBD专业期刊上,同时获得由中国科协和中华医学会联合颁布的“中国临床案例数据库优秀临床案例奖”。

查看更多
专家点评
1) 溃疡性结肠炎合并重度慢性高钠血症,目前国内外鲜见病例报道,临床医生对于不明原因高钠血症合并腹泻患者,应考虑到溃疡性结肠炎的可能。
2) 对于慢性腹泻伴有严重脱水的溃疡性结肠炎患者,早期需关注血电解质指标,若出现电解质紊乱,应积极对症治疗。
3) 传统治疗24小时血钠未下降或反而升高的患者,充分评估后,可考虑行床旁血液滤过治疗,及时解除高钠血症患者的高渗状态。