查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





北京医师协会呼吸内科专科医师分会
咯血诊治专家共识编写组1
咯血是一种临床上很常见的症状,有时甚至会导致患者猝死。以往的教科书、专业书上对于咯血的临床诊断描述往往大同小异,不外乎是介绍其定义、咯血量之后罗列了几十种可以引起咯血的疾病(病因)之后,再分别介绍一下相关的病史、体格检查、实验室检查和特殊检查,有时画一个简单流程图,极少体现出诊断咯血中的个体化。初学者乃至多年从事临床的医生仍旧不得要领,缺少指导价值。
临床上很少会有一位医生会按照流程图那样问完病史后再做体检,之后,再做一系列实验室检查和特殊检查后才得出结论。某些比较简单的疾病,如典型的支气管扩张,通过询问病史、认真体检,再拍摄一张质量合格的X线胸片或胸部CT即可做出诊断,不一定非要做完全部检查之后才得出结论。相反,某些疑难病例即使按照流程图所示做完全部检查之后仍旧无法确诊。
此外,在某些情况下咯血属于急症,要求临床医生在短期内迅速、准确、有的放矢的进行相关检查,尽快确定病因,实施有效治疗,而不是进行大撒网式的全覆盖检查。此外,近年来许多新技术的开发和应用,为咯血的诊断和治疗提供了新的办法,包括支气管和肺动脉造影、支气管动脉栓塞等介入技术以及硬质气管镜的应用。因此,有必要制定一个对临床医生有指导意义的咯血诊治共识。
本共识分为定义、咯血量的判断、病因、相关病史询问、体格检查、实验室检查及特殊检查、诊断程序和原则、处理原则。(1-8)
一、定义
咯血是指喉以下呼吸道任何部位出血经口腔排出。
二、咯血量的判断和咯血危险性评估
对咯血量的估计有不同的定义,通常规定24小时内咯血大于500 ml(或一次咯血量100 ml以上)为大量咯血,100~500 ml为中等量咯血,小于100 ml为小量咯血。
临床上准确估计咯血量有时是很困难的,一方面咯血时血中可能会混有痰液或唾液,另一方面患者咯出来的血量并不一定等于其肺内真正的出血量,有时部分甚至大部分淤滞于肺内,如弥漫性肺泡出血就是这样。有时单次咯血量大于100 ml提示可能源于大血管破裂或动脉瘤破裂。
应注意疾病的严重程度与咯血量有时并不完全一致,对于咯血量的估计除了出血量以外还应当考虑咯血的持续时间,咯血的频度以及机体的状况,综合考虑咯血的预后和危险性,如果咯血后发生窒息,来势凶猛,如不能及时发现和实施有效抢救,患者可以在几分钟内突然死亡。因此,熟悉和掌握大咯血的诊断处理具有重要的临床意义。咯血危及生命发生窒息与下列因素有关:
1.一次咯血量的多少。
2.咯血时患者高度紧张、焦虑、恐惧,不敢咳嗽。
3.反复咯血,咽喉部受血液刺激,加上患者情绪高度紧张,容易引起支气管痉挛,血液凝块淤积在气管、支气管内,堵塞呼吸道。
4.长期慢性咯血导致混合性感染,慢性纤维空洞性肺结核以及毁损肺会导致呼吸功能衰竭。
5.不合理应用镇咳药物抑制咳嗽反射。
6.老年体弱咳嗽反射减弱。
7.反复咯血的患者,当其处于休克状态再次咯血时,虽然咯血量不大,因无力将血咳出,容易造成窒息死亡。
8.咯血最严重的并发症是气道阻塞窒息,其次还有肺不张、失血性休克、感染播散和继发性感染等。
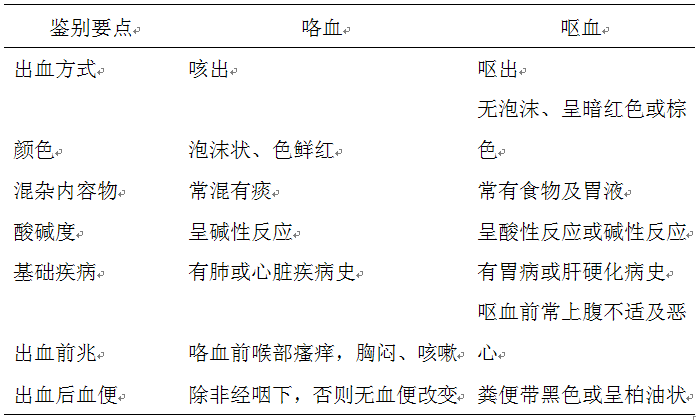
三、咯血和呕血的鉴别
咯血和呕血的鉴别见表1:
表1 咯血与呕血鉴别
四、咯血的病因和部位
咯血的病因较多,常涉及全身多个系统。按照解剖部位可分为支气管、肺、心脏及全身性疾病或其它系统(器官)疾病;按照病因可分为支气管-肺和肺血管结构异常、感染性疾病、肿瘤性疾病、血液系统疾病、自身免疫性疾病、物理因素等,按发病机制又可分为支气管性、肺源性及肺血管性、血液病性、血管炎等。
咯血的常见原因可以归纳为表2。
表2 咯血的病因


以上原因中在我国最常见的原因主要是肺结核、支气管扩张、支气管肺癌、肺脓肿。其中青少年多见于肺结核和支气管扩张,老年人则多见于肺结核和支气管肺癌。大咯血多见于支气管扩张、空洞型肺结核、风湿性心脏病二尖瓣狭窄及心源性肺水肿。
五、病史的询问
咯血原因繁多,详细询问病史是诊断的基本手段和入门途径,对于咯血患者病史询问时应从以下几个方面考虑:
1,首先明确是否为咯血,除外鼻腔、牙龈和上消化道出血。
2,询问咯血量、次数和时间
3,咯血的颜色及性状
4,起病急缓
5.伴随症状
(1)伴有发热、咳嗽、脓痰等
(2)伴呛咳
(3)伴胸痛、呼吸困难
(4)伴关节痛、肌肉痛
(5)咯血伴皮肤淤斑或口腔出血应考虑血液系统疾病。
(6)伴血尿或尿量明显减少
6.年龄、性别、吸烟史
7.基础疾病及个人生活史
8.诱因
六、体格检查
包括:口咽和鼻咽部检查、胸部检查、浅表淋巴结检查、全身其他部位
七、辅助检查
1.实验室检查包括:血常规、红细胞沉降率、肺部肿瘤标记物的检测、自身抗体、类风湿因子、抗中性粒细胞胞浆抗体、D-二聚体检测、痰液检查、尿常规检测
2.胸部X线检查到目前为止这仍旧是一项重要的检查手段,可以发现咯血的病因和部位,对于每一位咯血的患者均应进行胸部X线检查并拍摄正侧位胸片,以了解肺内出血病变的部位、性质和可能的原因。
3.胸部CT检查
(1)胸部CT检查可以发现肺内细小的病灶和隐匿性病灶,特别是普通X线检查难以发现的病灶,如纵隔旁、心脏前后部位的病变,有助于咯血病因的确定,尤其是对诊断肺癌、肺脓肿很有帮助。
(2)HRCT在诊断支气管扩张、肺动静脉瘘和肺癌引起的咯血有独到之处。
(3)增强CT可进一步显示肺血管结构的改变,有助于发现出血部位,是诊断肺血栓栓塞、肺动脉高压和肺动脉畸形的重要手段,同时还有助于发现血管炎(9-16)。
(4)咯血原因不明的患者还可在CT引导下经皮肺活检,或进行TBLB检查,以明确诊断。
4.支气管镜检查这项检查可以快速准确诊断出血的原因和部位,并且可以直视气道中出血的部位。对于咯血者应尽早考虑支气管镜检查,在确保患者生命安全的前提下快速进行支气管镜检查具有诊断和治疗的双重意义。
5.超声心动图检查和右心导管检查可发现心脏疾病和大血管异常,并评价心功能,以除外先天性心脏病、其他心脏病和肺动脉高压引起的咯血。
6.支气管动脉造影当胸部X线或CT检查阴性而咯血量较大,临床上疑有支气管动脉受累时可考虑进行此项检查,如发现支气管动脉异常,可同时进行支气管动脉栓塞手术。
八、临床诊断思维及路径
确定咯血的病因和过程涉及许多复杂的因素,在这个过程中始终要贯彻“系统、有序、快捷、准确”这八字方针。
在确诊咯血原因的过程中,务必通盘考虑,不可主观盲目,更不能丢三落四。有序和快捷是比较难以做到的,尤其是在选择实验室检查和特殊检查项目时,对于经治医生是一种严峻的考验,建议可以从以下几个方面着手:
1.首先确定是咯血而不是口腔鼻腔出血,也不是上消化出血。
2.确定咯血量及生命体征:要尽快确定是否为大咯血和需要立即进行抢救,长时间累积出血量较大固然需要引起重视,而短时间内快速、大量咯血危及生命时需要紧急处理,需要警惕的是外观无明显咯血,肺内却持续出血而蓄积于肺泡内,如弥漫性肺泡出血,危害更大。
3.进一步确定是肺源性出血还是肺外或全身性疾病引起的咯血。
4.肺源性出血中特别要注意的是容易发生大咯血的可以导致死亡的情况,包括支气管扩张、空洞型肺结核、癌性空洞内血管破裂、肺动静脉瘘、肺动脉高压、肺梗死。
5.肺外的病因中要特别注意风湿性心脏病二尖瓣狭窄引起的大咯血;全身性疾病中要特别注意钩端螺旋体病、流行性出血热引起的咯血,血液系统疾病中特别要注意白血病、血小板减少性紫癜、再生障碍性贫血引起的咯血。
6.药物和毒物引起的咯血:注意询问有无应用抗凝药物及灭鼠药物。
7.鉴别诊断中的重点和要点是务必尽快确定或除外以下几种情况:
(1)可以造成大咯血危及生命的疾病:支气管扩张、空洞型肺结核、肺癌性空洞、风湿性心脏病二尖瓣狭窄等。
(2)具有传染性的疾病:痰菌阳性的肺结核、流行性出血热、钩端螺旋体病等。
(3)预后不良的恶性肿瘤,如支气管肺癌、白血病等。
现将咯血诊断临床路径概括见图1。
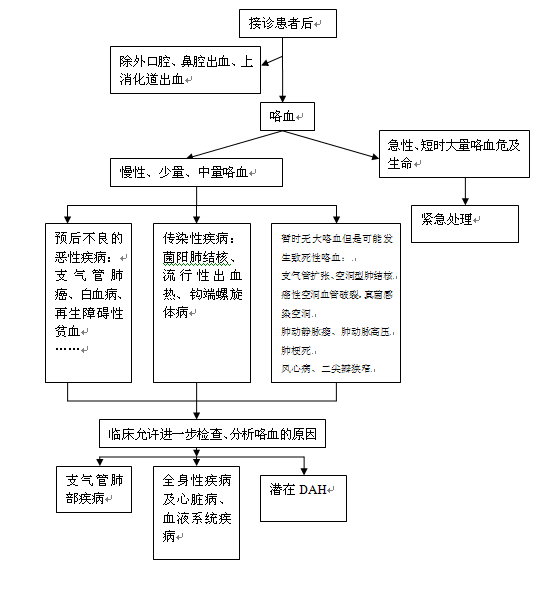
图1 咯血诊断临床路径
九、治疗
1.治疗原则:应根据患者病情严重程度和病因确定相应的治疗措施,包括止血、病因治疗、预防咯血引起的窒息及失血性休克等。
原则上咯血患者不用镇咳药物,鼓励患者将血痰咳出。频繁剧烈咳嗽后发生咯血者,考虑咳嗽可能为咯血原因时可给予可待因15-30mg,每天2-3次,或给予含有可待因的复方制剂,如止咳糖浆10ml,每日3次。或右美沙芬15-30ml,每日3次口服,禁用吗啡等中枢性镇咳药,以免抑制咳嗽反射,从而导致血块堵塞气道造成窒息。安慰患者消除紧张焦虑情绪,必要时给予小剂量镇静剂,如安定(地西泮)2.5mg,每日2-3次,或5-10mg肌肉注射,心肺功能不全或全身衰竭咳嗽无力者禁用。
2.药物治疗包括(17-19):垂体后叶素、酚妥拉明、6-氨基己酸、止血芳酸(氨甲苯酸)、止血敏(酚磺乙胺)、立止血(巴曲酶)、其他药物
鉴于临床上咯血多由支气管动脉或肺动脉血管破裂所致,故咯血的药物选择以垂体后叶素、催产素及血管扩张剂为主,其它止血药物只能作为辅助治疗措施。止血药物的应用应注意个体化,特别是应注意患者咯血的发生机制以及合并症。
3.输血
4.抗感染治疗
5.非药物治疗
(1)支气管动脉栓塞治疗(20-46)
支气管动脉栓塞治疗咯血主要适用于:①任何原因所致的急性大咯血,病因一时无法去除,为缓解病情,创造条件进行手术时。②不适合手术,或者患者拒绝手术,内、外科治疗无效者。③咯血量不大,但反复发生者。相关的禁忌症包括;①导管不能有效和牢固插入支气管动脉内栓塞剂可能反流入主动脉者。②肺动脉严重狭窄或闭锁的先天性心脏病,肺循环主要靠体循环供血者,在不具备立即手术矫正肺动脉畸形时。③造影发现脊髓动脉显影极有可能栓塞脊髓动脉者。
经支气管镜治疗尽管大咯血时进行支气管镜操作可能有加重咯血的危险,但在必要时仍不失为有效的诊断治疗措施。其优点为可以清除气道内的积血,防治窒息、肺不张和吸入性肺炎等并发症,并能发现出血部位有助于诊断,在直视下对于出血部位进行局部药物治疗或其它方法止血,效果明显。因此,对于持续性咯血、诊断及出血部位不明者、常规治疗无效、或有窒息先兆者,如没有严重心肺功能障碍、极度衰竭等禁忌症时,可考虑在咯血暂时缓解期间进行此项检查,既可明确出血部位又可局部止血。
硬质气管支气管镜是处理大咯血的有力武器。其管腔宽大,吸引方便,可进入多种器械,可在操作时进行通气,在处理大咯血时有很多优势。
(3)手术治疗对于反复大咯血经积极保守治疗无效,24小时内咯血量超过1500ml,或一次咯血量达到500ml,有引起窒息先兆而出血部位明确且没有手术禁忌证者,可考虑急诊手术止血。
6.并发症的防治包括窒息、失血性休克、吸入性肺炎和肺不张等,应注意及时通畅气道、扩容、抗感染等。
7.致命性咯血的识别与急救
致命性咯血是指频繁咯血可能引发窒息或已发生窒息。包括:
(1)识别窒息的危险因素
(2)危重咯血的表现
(3)识别窒息症状
(4)紧急处理包括:体位引流、气管插管、气管镜
临床上遇到这种情况,重点是预防和处理窒息,迅速准确地止血,必要时补充血容量,之后再进一步查明病因,其具体流程见图2。
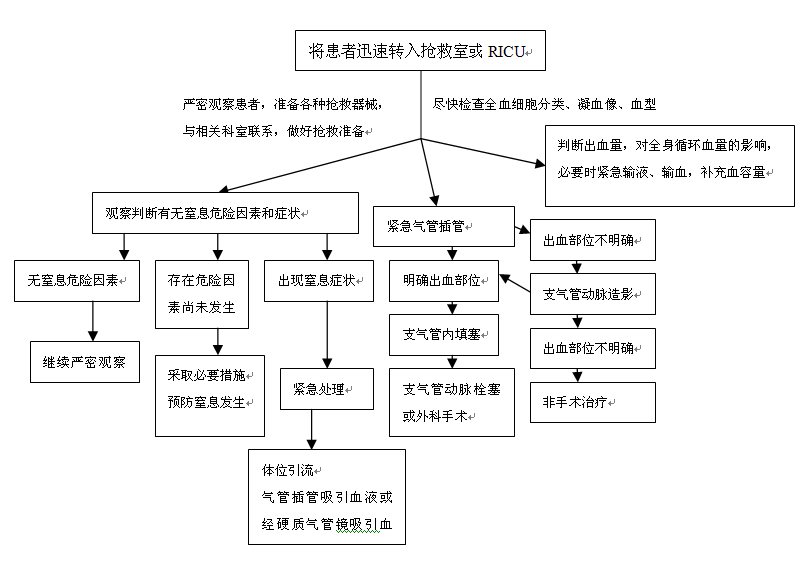
图2 致命性大咯血抢救流程
编写组成员(按姓氏拼音字母排序):
何权瀛 林江涛 王广发
编写秘书 马艳良
专家组成员(按姓氏拼音字母排序):
安福成 陈杭薇 陈济超 陈良安 陈希胜 邓晓梅 贺蓓 靳秀红 李兵 李向欣 梁志欣 刘双 刘建华 马艳良 马迎民 乜庆荣 聂秀红 孙丽 孙铁英 孙永昌 田桂珍 童朝晖 王春红 王浩彦 王虹 王晓娟 文仲光 吴国霞 夏国光 胥振阳 闫秋丽 余春晓 张波 张杰 张永明 张永祥 赵莹
参考文献:参见中国呼吸与危重症监护杂志,19卷第1期 9-11页
查看更多