查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:国家癌症中心 中国医学科学院北京协和医学院肿瘤医院内镜科 姚方
随着人口老龄化以及医学影像技术的发展和普及,偶然发现的胰腺囊性病变越来越多。文献报告,经计算机体层摄影(CT)或磁共振成像(MRI)检查发现胰腺囊性病变比例为2.4%至19.6%,有胰腺癌家族史或恶性疾病遗传倾向的高危患者中发现胰腺囊性病变的比例更可达到1/3。某些胰腺囊性病变具有潜在恶性的特点,因而临床医师应该重视胰腺囊性病变,并进行必要的甄别。
胰腺囊性病变分类
胰腺囊性病变多种多样,除胰腺炎继发的假性囊肿之外,按照其来源大概可分成以下5种类型:⑴ 来源于胰腺导管上皮,包括浆液性囊腺瘤(SCN)、黏液性囊腺瘤(MCN)、导管内乳头状黏液腺瘤(IPMN)以及导管内管状腺瘤(ITN)/导管腺癌囊性变。⑵ 来源于神经内分泌细胞,包括各种胰腺神经内分泌肿瘤。⑶ 来源于胰腺腺泡细胞,包括腺泡细胞囊腺瘤和腺泡细胞囊腺癌。⑷ 来源于间质成分,包括淋巴上皮囊肿及单纯囊肿等。⑸ 实性假乳头状瘤(SPT)。
不同的囊性病变,其恶变风险差别很大,胰腺导管腺癌和胰腺神经内分泌瘤等都有显著恶性,原本为实性病变的继发囊性病变恶性程度最高,而黏液性囊性肿瘤,包括IPMN以及MCN是潜在恶性病变,SPT也有一定的恶性风险,但程度较低。另一方面,单纯性囊肿和淋巴上皮囊肿无恶变可能,SCN恶性风险极低。因此,区分病变性质对于制定后续手术或随诊的决策非常重要。
就发生率而言,常见的囊性病变包括IPMN、SCN以及MCN,SPT较大者也常可发生囊性改变,不同类型的囊性病变在流行病变学及影像学具有一定特点,可以通过这些特点进行鉴别(表1)。
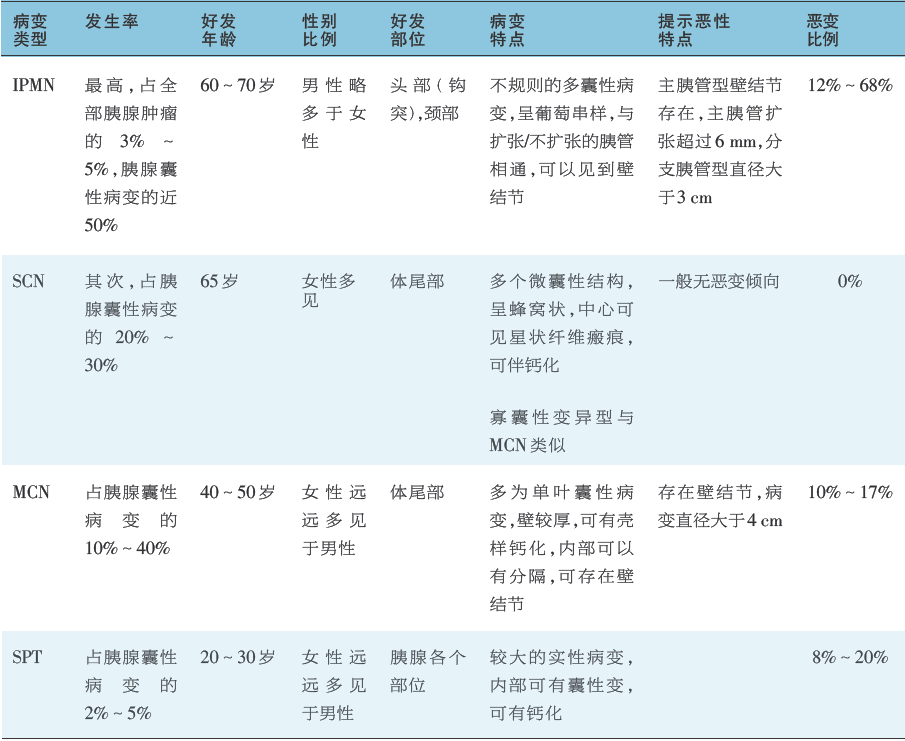
表1 常见胰腺囊性病变的流行病学及影像学特点
超声内镜应用于胰腺囊性病变
近年来,随着CT和MRI技术的高速发展,发现了越来越多的胰腺囊性病变。但是,这些技术在鉴别囊性病变的性质、识别恶性/潜在恶性的病变方面的表现并不能够尽如人意。
超声内镜(EUS)技术是将内镜与超声相结合,将先端带有超声探头的内镜直接插入消化管道,对邻近的脏器包括胰腺进行扫描,可以排除腹壁脂肪和胃肠道内气体的干扰,超声波需要穿透的距离更短,因而可以采用比经腹超声更高的频率,获得更为清晰的声像图,从而展现胰腺实质以及胰管整体和微细结构。
对于胰腺囊性病变而言,EUS既可以完整展示病变特点,包括囊壁情况(厚薄,有无钙化,有无壁结节,有无血流)、囊内特点(回声强弱,是否均匀,有无分隔,有无实性成分,囊壁和实性成分在超声造影下的强化特点,内部血流情况),又可以准确测量病变大小,完整扫查胰管并了解病变和胰管的关系,还能精确展示病变与周围脏器及血管关系,有无肿大淋巴结等,从而进一步提高胰腺囊性病变的鉴别诊断准确性。
目前EUS是发现壁结节最敏感的手段,有报告其诊断敏感性和特异性分别能达75%和83%,阳性似然比为4.41。
各种胰腺囊性病变的EUS影像特点
一般而言,EUS能够展示各种囊性病变更为典型的影像特点。
SCN常常为单发的多个微囊聚集形成,微囊内部为低回声的液体成分,但占病变的比例较小,中央可见钙化强回声。
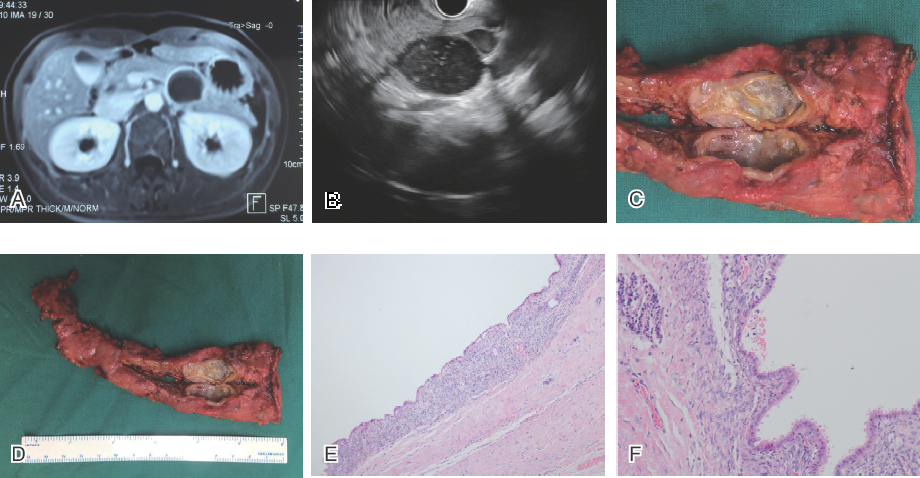
图1 胰腺体部MCN
A: MRI发现胰腺体部单发囊性病变,厚壁。B:EUS发现单叶病变,边界清楚,壁光滑,未见壁结节,内部呈低回声,散在点样强回声。C、D: 外科手术大体标本,胰腺体部的厚壁囊肿,囊液呈咖啡色黏稠,检测淀粉酶>30000 U/L,癌胚抗原为 367 U/ml 。E、F:手术病理学检查,为典型囊腺瘤表现。
MCN多为单叶囊性厚壁病变,囊壁可以有钙化,内部回声较低,可见到分隔,有时会有壁结节(图1)。
胰腺假性囊肿常常壁较厚,多不规则,内部回声不均匀,可见漂浮不定形的坏死碎屑。
IPMN呈葡萄串样的不规则多囊性病变,与扩张/不扩张的主胰管/分支胰管相通,有时可见壁结节,可以呈囊实性表现(图2)。
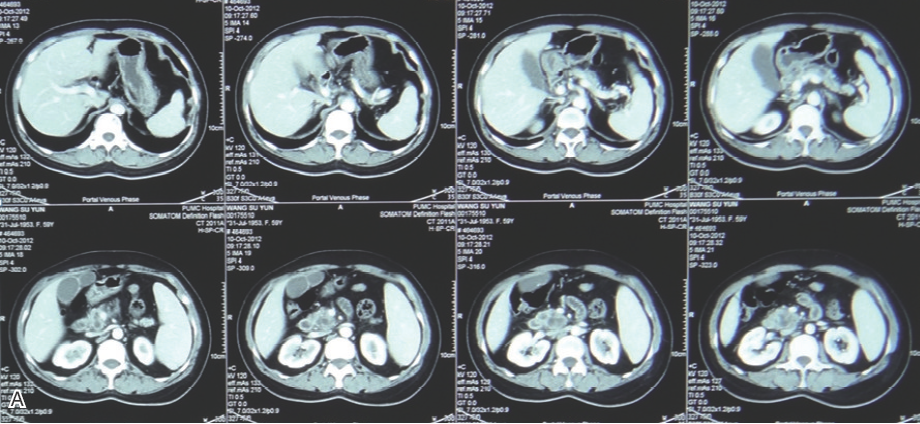
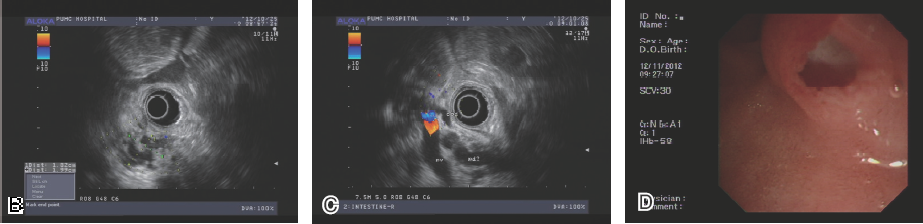
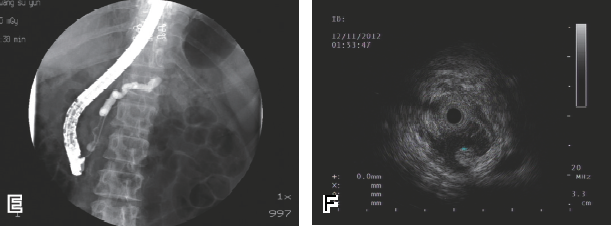
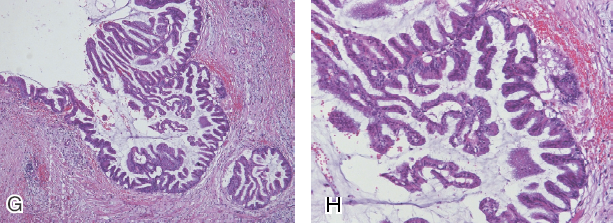
图2 胰腺头部IPMN
A:CT 提示胰腺头部囊性病变,主胰管扩张。 B、C:EUS提示胰腺头部囊性病变,可见直径约4 mm壁结节,主胰管扩张。 D、E、F:经内镜逆行性胰胆管造影及胰管腔内超声(IDUS)图像,其中D为内镜下直视,可见乳头开口呈鱼口状扩张,可见黏液;E为胰管造影,见胰腺头部长约3 cm不规则线样狭窄,上段胰管扩张;F为胰管内IDUS发现主胰管扩张,可见中等回声壁结节。 G、H:手术病理学检查的诊断为胰管IPMN伴高级别上皮内瘤变。
SPT体积较大,多呈囊实性,内部可有钙化。
尽管早期有研究者报告依据EUS声像图特点诊断胰腺囊性病变的准确性超过90%,但是,后续研究证实,除非能够发现囊性病变内较大的实性病变或有对周围脏器侵蚀表现,否则,单凭声像图鉴别良性与恶性囊性病变的准确性并不满意。
EUS-FNA用于诊断病变性质
随着介入超声技术的发展,超声引导下细针穿刺技术(EUS-FNA)在临床的应用逐渐成熟,大量研究都证实其在诊断胰腺囊性病变中具有不可或缺的地位。
EUS-FNA抽取囊性病变内囊液,针对囊液进行外观、黏稠度、淀粉酶及肿瘤指标分析,能够在声像学特点之外进一步识别不同类型囊性病变,成为鉴别胰腺囊性病变的重要手段。
除抽取囊液之外,针对囊性病变的壁结节、囊壁或内部的实性成分进行穿刺,获得细胞学乃至组织学检查标本,对于确定胰腺囊性病变的种类、明确是否恶性病变也有重要意义(表2)。
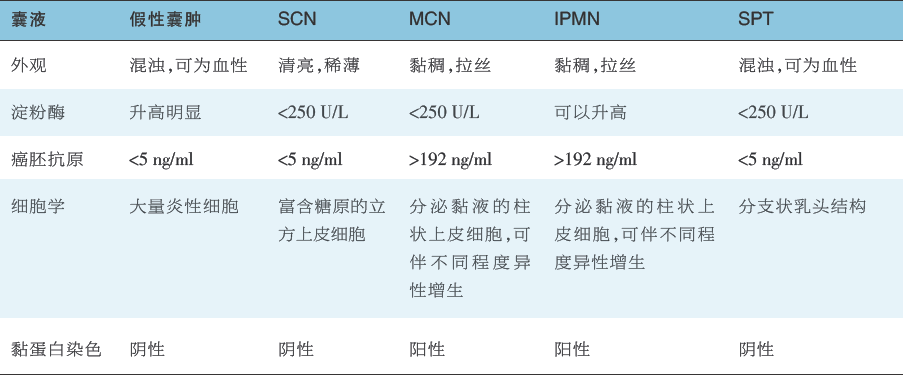
表2 不同胰腺囊性病变囊液特点
近年来,对囊液进行分子生物学分析的研究报告大量涌现。有研究显示,KRAS和GNAS突变在IPMN和MCN中存在,在囊液中也能检测这些突变,因而对IPMN/MCN的诊断有很高特异性。VHL 基因突变则仅见于SCN。此外,恶变的IPMN可能会出现TP53、PIK3CA和(或) PTEN基因突变。
研究显示,结合病变临床特点和囊液分子生物学检测,鉴别胰腺囊性病变敏感性和特异性分别可达90%~100%和92%~98%,可使多达91%的患者避免不必要的外科手术。
近年来,EUS-FNA基础上经穿刺针置入超细激光共聚焦探头,可直接对囊壁结构进行观察,诊断黏液性病变的敏感性、特异性和准确性分别为95%、94%和95%,有望进一步提高病变性质诊断率,但该技术目前仍停留在临床研究阶段。
EUS-FNA基础上的介入治疗
EUS-FNA基础上发展起来的介入技术,还能对胰腺囊性病变展开卓有成效的治疗。
EUS引导下经消化道管壁穿刺胰腺假性囊肿,置入支架或引流管进行引流。胰腺周围坏死在EUS引导下穿刺置入金属支架后,直接将内镜经支架腔插入至坏死部位,对继发感染的无壁胰腺坏死进行清创治疗。日本和美国的多中心回顾研究都证实这种治疗不仅创伤更小,疗效也不输于外科手术治疗。但有出血、感染加重和气体栓塞等并发症,因而需要严格把握适应证。
EUS引导下胰腺囊性病变的消融治疗是在EUS-FNA抽吸出囊液基础上,向囊内注射无水酒精/化疗药物以达到治疗目的,不同研究报告的囊性病变完全消除成功率可达35%~79%。
此外,还有研究者对于胰腺内分泌肿瘤和囊性病变进行EUS引导下射频消融治疗(EUS-RFA),即将射频消融探针经穿刺针插入病变内部进行射频消融治疗,也具有不错的疗效,但其应用前景还需要更多的临床研究证实。
小结
综上所述,胰腺囊性病变发现率逐渐上升,由于部分病变具有恶性/潜在恶性特点,有必要进一步鉴别诊断。
除临床特征外,病变自身影像学特点对病变鉴别也有一定作用。EUS与CT和MRI相比,能够很好展现病变某些提示恶性的特点,尤其对壁结节的发现有重要意义;此外,EUS-FNA抽取囊液可进行生化、肿瘤指标和分子生物学检查,穿刺壁结节/实性成分或囊壁能够获得细胞学诊断,在胰腺囊性病变鉴别诊断方面有不可取代的地位,这一点在多个权威指南中都有提及。
EUS-FNA基础上的介入治疗,对于无法进行外科手术患者不失为另一种有效的选择。
查看更多