查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





乳腺癌腋窝淋巴结阳性超声引导下细针穿刺与空芯针穿刺对比
作者:许志强 吴秀萍 谢旺美 江宴 何凯 赖耀龙
目前,乳腺癌发病率已经是女性恶性肿瘤的第1 位,死亡率居第5 位,严峻的发病率提示人们重视对乳腺癌早期诊断早期治疗紧迫性和必要性[1-2]。新辅助治疗是指手术前进行全身药物治疗,包括新辅助化疗、新辅助内分泌治疗以及靶向治疗等。中国临床肿瘤学会(Chinese Societyof Clinical Oncology,CSCO)指南提示,腋窝淋巴结分期是决定患者后续治疗的重要步骤[3]。腋窝淋巴结临床阴性者,新辅助治疗前后均可进行前哨淋巴结活检,以在新辅助治疗前的前哨淋巴结活检术为常见方式。腋窝淋巴结临床阳性则建议行穿刺活检[4-5]。当前临床上多通过前哨淋巴结活检术对乳腺癌患者是否存在腋窝淋巴结转移实施诊断,其能对疾病治疗起到一定的辅助作用,并能准确评估患者预后效果[6]。但此类方式为手术操作,对患者可造成一定的创伤,特别是在前哨淋巴结位置比较深时取材具有较大的难度,且耗时、耗力,因此在临床应用中具有一定局限性[7]。当前临床上在腋窝淋巴结状态的术前评估中开始普遍应用超声检查(ultrasound,US),其中应用较多的为超声引导下细针及空芯针穿刺活检。但是不同研究中关于这两种方式的具体指征及穿刺淋巴结选择标准等均存在较大差异性,其中短轴比例高长、皮质回声低等多种超声特性,能在淋巴结转移诊断期间发挥关键性作用[8]。且因淋巴结穿刺活检水平及操作方式上存在的差异性,使得细针及空芯针穿刺活检诊断的敏感性及特异性也有所不同。本研究探讨乳腺癌腋窝淋巴结临床阳性超声引导下空芯针穿刺(hollowneedle puncture,CNB) 与细针穿刺(fine needle puncture,FANB)应用对比,报道如下。

1.1一般资料
选取2020 年1 月—2021 年10 月福建省漳州正兴医院收治的乳腺癌患者83 例,同时接受细针穿刺和空芯针穿刺活检检查。纳入标准:(1)临床触诊或者超声提示淋巴结阳性。(2)临床资料完整。(3)智力状况能够满足后续治疗工作的配合需求。排除标准:(1)凝血与其他重大脏器功能异常者。(2)参与研究前有放疗治疗或腋窝手术史。(3)伴随严重血液与免疫系统疾病等。(4)排除妊娠期患者。其中年龄31 ~ 61 岁,平均(48.7±1.3)岁,均为女性。本研究经医院伦理委员会批准。
1.2 方法
麻醉方式为局麻。
术后细针穿刺标本行非妇科液基细胞学检查。空芯针穿刺组织行快速冰冻切片、快脱石蜡及常规石蜡切片病理检查。最终以手术病理诊断为金标准,从中比较两种穿刺方法在临床淋巴结转移诊断应用的可靠性。
仪器:选择SonoSite M-Turbo 便携式超声诊断仪(上海涵飞医疗器械有限公司,型号:M-Turb),探头则选用浅表器官高频线阵探头,其中频率需设置在8 ~ 14 MHz。而空芯针穿刺期间用到的穿刺针型号为巴德全自动穿刺枪(西安百德仪器设备有限公司,型号:美国巴德全自动活检穿刺枪MG15-22,产地:美国;国械注进20172150925),针为14 ~ 16 G 穿刺针,细针穿刺期间穿刺针型号为5 mL 注射器,7 号针头。
穿刺方法:穿刺之前需要全面检查患者心电图、凝血酶及血小板等多项指标水平,并提前将存在穿刺禁忌证的患者排查出来。引导患者选择仰卧位,并缓缓抬起患者双臂,将双侧乳房及腋窝彻底显露出来,于患者皮肤位置放置探头,对腋窝处进行全面探测,对此部位是否存在肿大淋巴结进行有效检查。其中选择穿刺淋巴结的具体准则为:淋巴结本身层次及结构等受到严重侵害、淋巴结皮质髓质改变、体积愈发增加、边界不清晰、邻近处及其内部血流信号愈发丰富、中央型血管分布特点彻底消失、原本正常的扁椭圆形状不存在等。穿刺期间选用的方式为十字定位法,全部操作已经要在无菌状态下完成。(1)细针穿刺:局麻,5 mL 注射器抽取约2 mL 利多卡因经皮肤至淋巴结被膜浸润麻醉,麻药注射完成即可进行淋巴结穿刺,针头进入淋巴结被膜后十字定位法确定位于淋巴结内,开始呈负压状态于淋巴结皮质髓质反复抽吸,退出针头呈负压状态。穿刺液体置于非妇科液基送病理检查。(2)空芯针穿刺:局麻,5 mL 注射器抽取约2 mL 利多卡因经皮肤至淋巴结被膜浸润麻醉,更换巴德全自动穿刺枪(BARDMAGNUM),穿刺针为14 ~ 16 G,调整针槽长度为1.5 cm,针尖突破淋巴结被膜后同样十字定位法确定位于淋巴结内,激发穿刺,一般取2 ~ 3 条穿刺组织,标本送冰冻切片或快速石蜡或常规石蜡病理。以上穿刺方法穿刺后立即局部纱布压迫,肩关节内收夹闭腋窝。穿刺过程中超声下见出血者予加压包扎,其余无需另外加压包扎。在此期间均由同一位医生在相同位置完成细针及空芯针穿刺操作,且有关标准也要完全相同。
1.3 观察指标
(1)分析穿刺方式敏感度、特异性及准确率。
(2)分析不同诊断方式穿刺满意度。评分范围为0 ~ 100 分,按照相关标准分为满意、基本满意和不满意3 个等级[5]。满意度=(满意+ 基本满意)例数/ 总例数×100%。
(3)分析不同诊断方式并发症发生率,包括疼痛、血肿、出血的发生情况。
1.4 统计学方法
采用SPSS 18.0 统计学软件进行数据分析,计量资料以(![]() ±s )表示,进行t 检验;计数资料用n (%)表示,行x2检验。P < 0.05 为差异有统计学意义。
±s )表示,进行t 检验;计数资料用n (%)表示,行x2检验。P < 0.05 为差异有统计学意义。

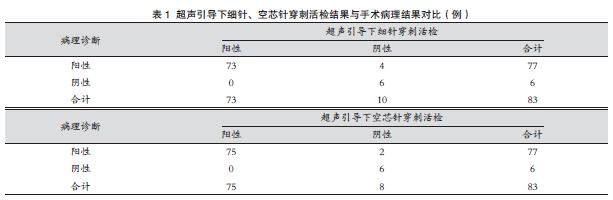
2.1 超声引导下细针、空芯针穿刺活检的结果与手术病理结果对比
83 例乳腺癌患者中,以77 例腋窝淋巴结转移、6 例无腋窝淋巴结转移作为手术病理结果。细针穿刺活检和空芯针穿刺活检诊断腋窝淋巴结转移的特异性100%,空芯针穿刺活检敏感性(75%)高于细针穿刺活检(60%),但两者差异无统计学意义(P > 0.05), 见表1。
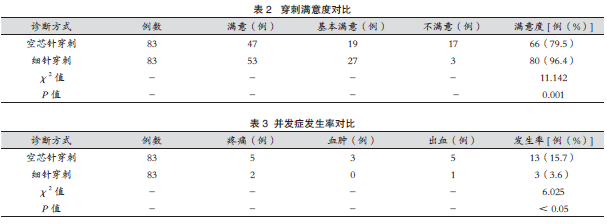
2.2 穿刺满意度对比
与空芯针穿刺比细针穿刺满意度明显较高(P < 0.05),见表2。
2.3 并发症发生率对比
与空芯针穿刺比,细针穿刺并发症发生率相对较低(P< 0.05),见表3。

近年来超声引导下空芯针及细针穿刺活检因具有诊断处理迅速、不会造成较大侵袭性等优点在临床诊断中得到广泛使用[9]。从乳腺癌患者本身来看,对预后造成不利影响的一项关键性因素就是腋窝淋巴结转移。以往临床上多通过腋窝淋巴结清扫术(axillary lymph node dissection,ALND)对患侧腋窝淋巴结进行全面清除,但是这种方式极易对患者造成较大创伤,还会导致部分腋窝淋巴结阴性患者的治疗痛苦显著加剧[10-11]。前哨淋巴结活检术(sentinel lymph node biopsy,SLNB)能对乳腺癌腋窝淋巴结转移状况进行精确反映,能对ALND 的一些弊端进行有效弥补,但是这种方式仍然具有一定的创伤性,极易导致感染、血肿及上肢水肿等多种严重不良症状,而且会花费较高的费用,从而使患者经济压力显著增大[12]。超声引导下细针穿刺操作起来比较简易,而且不会造成较大的创伤性,能更加高效地诊断乳腺癌腋窝淋巴结转移,并能精确地反映具体转移状况,使一些不必要的创伤明显减少,患者的痛苦也会显著减轻,还能对患者预后效果及临床分期进行准确判断,从而促进患者生活质量改善[13-14]。研究发现,与空芯针穿刺比,细针穿刺满意度明显较高(P < 0.05),且细针穿刺并发症发生率相对较低(P < 0.05),这说明细针穿刺造成的创伤性相对较低,也不会引发较严重的术后并发症,能使患者满意度进一步提升。
影响因素分析主要有以下几点,操作技术方面:(1)因不同组医生穿刺水平不同,可能存在准确性影响。(2)个人掌握超声引导的技术水平不同。(3)多个淋巴结肿大靶目标淋巴结选择偏差。进行该项目操作均经过严格曲线
学习,以上因素影响较小。病理报告判读的影响:病理科医生报告解读水平影响。病理科质控标准严格,各级别医师审核,该影响较小。
两种穿刺方式优劣主要有以下几点内容,空芯针穿刺优势:(1)穿刺为组织,可行免疫组化进行分子分型。(2)组织量较大,诊断准确性较为可靠。空芯针穿刺的劣势:(1)费用较细针穿刺高。(2)穿刺风险较细针高。(3)疼痛感及穿刺体验感较细针明显。(4)创伤较细针大,血肿风险较高。(5)穿刺耗费时间较长。细针穿刺的优势:(1)耗时短。(2)风险低。(3)体验感好,基本无疼痛。(4)血肿发生率低。细针穿刺的劣势:(1)无免疫组化,不能对肿瘤原发灶进行分子分型对比。(2)细胞量少,准确性比组织低。
83 例乳腺癌患者中,以77 例腋窝淋巴结转移、6 例无腋窝淋巴结转移作为手术病理结果。细针穿刺活检和空芯针穿刺活检诊断腋窝淋巴结转移的特异性100%,空芯针穿刺活检敏感性更高,但两者差异无统计学意义(P > 0.05)。据有关研究显示,细针穿刺虽然具有较高的安全性,且操作起来非常简易,但是也产生大量问题,相关例子来说:(1)取材不足、假阴性等不良事件发生率较高。(2)在标本收集与解释方面缺乏经验丰富的细胞病理学专家。(3)只是局限于简单的细胞学检查手段。而空芯针穿刺活检在病理组织学诊断过程中需要足够的组织学标本进行支持,其准确率及敏感性相对较高,但是创伤较细针大,血肿风险较高,患者疼痛感较强烈,因此需要依据患者的具体情况对穿刺活检方式进行恰当选择[15]。此文的研究结果为腋窝淋巴结转移诊断的后期标准制定提供了借鉴内容。
综上所述,超声引导下细针穿刺及空芯针穿刺活检均能对腋窝淋巴结转移进行准确诊断,同病理诊断具有较强的一致性,而在侵袭性等因素进行详细考虑后,可以将细针穿刺活检作为首选方式。

[1] 曹威,何英剑,李金锋,等. 超声引导下空芯针穿刺活检诊断的乳腺导管原位癌病理学低估的危险因素分析[J]. 中国癌症杂志,2020,30(3):217-223.
[2] 程勇,兰永树,陈澜菁,等. 增强CT 纹理分析预测乳腺癌腋窝淋巴结转移的价值[J]. 实用放射学杂志,2021,37(1):62-66.
[3] HE Y,ZHANG X B,LIU Z C,et al. Analysis of early recurrence within 6 months in patients of esophageal squamous cell carcinoma after neoadjuvant therapy followed by surgery[J]. Chin J Surg,2021,59(8):655-659.
[4] 张春,禹雪,张永辉,等. 超声引导空芯针穿刺活检诊断乳腺癌激素受体状态的价值[J]. 中国微创外科杂志,2020,20(2):977-980,992.
[5] 邱俊,袁慧明,罗铭,等. 麦默通活检与空芯针穿刺活检诊断乳腺癌的价值对比分析[J]. 山东医药,2020,60(2):43-45.
[6] MORRISON S,HAN D. Re-evaluation of sentinel lymph node biopsy for melanoma[J]. Curr Treat Option On,2021,22(3):1-19.
[7] 石可心,纪晓惠,魏梦莹,等. 超声引导下空芯针和针吸活检对乳腺癌内乳淋巴结诊断价值的比较[J]. 中国肿瘤临床,2021,48(19):1544-1546.
[8] 陈相宏,董福仁. DCE-MRI 联合前哨淋巴结活检对腋窝淋巴结阳性乳腺癌患者新辅助化疗后状态转变的诊断价值[J]. 广东医学,2020,41(12):1280-1283.
[9] OPPONG K W,MAHESHWARI P,NAYAR M K,et al. Utility of endoscopic ultrasound-guided fine-needle biopsy in the diagnosis of type 1 autoimmune pancreatitis[J].EIO,2020,8(12):E1855-E1861.
[10] 韦雯娟,姬逸男,金观桥,等. MRI 在乳腺癌空芯针穿刺活检与手术标本检测Ki-67 表达差异中的预测价值[J].临床放射学杂志,2021,40(5):894-898.
[11] 张丽荣,赵峰,胡博奇,等. 空心针穿刺和超声造影在乳腺癌诊疗中的联合应用[J]. 中华实验外科杂志,2020,37(7):1351-1352.
[12] VENCZEL L,MARÁZ R,AMBRÓZAY V,et al. The role of indocyanine green fluorescence in sentinel lymph node biopsy for breast cancer[J]. Orvosi Hetilap,2021,162(8):293-297.
[13] 胡小丽,廖春雁,吴大浪,等. 多参数超声联合穿刺诊断三阴性乳腺癌腋窝淋巴结转移[J]. 中国临床医学影像杂志,2020,31(5):325-329.
[14] 高娜,杨颖涛,段奇,等. 超声联合肿瘤标志物诊断乳腺癌腋窝淋巴结转移的临床价值分析[J]. 解放军医学杂志,2020,45(10):1072-1076.
[15] TAN A,RAJAKULASINGAM R,SAIFUDDIN A.Diagnostic concordance between ultrasound-guided core needle biopsy and surgical resection specimens for histological grading of extremity and trunk soft tissue sarcoma[J]. Skeletal Radiol,2021,50(1):43-50.
查看更多