查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





摘要
据世界卫生组织(WHO)统计,截止至4月10日上午8时,全世界新型冠状病毒(SARS-CoV-2)感染者已达到1,439,516人,死亡85,711人,共212个国家出现确诊病例[1]。自2019年12月下旬新型冠状病毒肺炎(COVID-19)爆发以来,关于其合并获得性免疫缺陷综合征(AIDS)的相关临床数据尚未有报道。解放军总医院第五医学中心发表在Lancet EClinical Medicine 2020 (preonline)的一篇文章报道了一例合并AIDS的重症COVID-19患者成功恢复的病例。该患者患有持续低水平的循环CD4+和CD8+ T淋巴细胞和中性粒细胞减少症;住院第10天的胸片显示双侧肺弥漫性实变;治疗策略包括综合性的抗病毒、抗细菌、抗真菌和糖皮质激素治疗。该患者的SARS-CoV-2病毒转阴时间为发病后的第39天,提示人类免疫缺陷病毒(HIV)的感染可能会延缓SARS-CoV-2的清除。此外,该患者血液中的白细胞介素-6(IL-6)和C反应蛋白(CRP)有过短暂的升高,提示在免疫功能低下的情况下,重症COVID-19患者可能不会发生炎性细胞因子风暴。因此,由于COVID-19合并感染HIV患者的免疫功能低下,可能具有独特的临床特征,对该类患者的治疗策略也面临着挑战。此病例的成功恢复可能要归功于综合性的抗病毒、抗细菌和真菌及糖皮质激素治疗。
前言
COVID-19患者临床表现多样,轻者可呈自限性呼吸道症状,严重者可能表现为进展性肺炎,甚至引起多器官衰竭或死亡。由于目前还没有针对冠状病毒感染的特定抗病毒药物,因此临床上对于危重症COVID-19患者的治疗仍然是一个挑战。据报道,HIV感染者在感染包括中东呼吸综合征(MERS)和严重急性呼吸综合征(SARS)在内的人类冠状病毒时,由于免疫功能不全,症状往往较轻。HIV和糖皮质激素的免疫抑制作用可能导致病毒的播散性感染和较差预后。然而,目前有关COVID-19患者合并HIV感染的病例尚未见报道。该文章报道了一例经抗逆转录病毒治疗方法成功恢复的合并HIV感染的重症COVID-19患者病例
结果
患者是一位来自武汉的50岁男子,畏寒10天,随后出现高热(39℃)、疲劳、咳嗽、咳痰和气短(图1)等症状,于2019年12月27日被送往北京一家医院。该患者既往感染HIV已9年且正在接受高效抗逆转录病毒治疗(HAART)。该方案的构成为齐多夫定150mg 2次/天,拉米夫定300mg 1次/天,依法韦伦600 mg 每晚一次。患者自2010年10月开始接受HAART治疗后服药依从性良好。此外,该患者还患有慢性乙型肝炎,HBV DNA病毒载量持续<40 IU/mL且肝功能正常。该患者2015年5月的体检结果显示淋巴细胞计数和HIV病毒载量分别为0.63×10^9/L和<20 IU/mL。该患者此次入院前的疾病诊断并不明确,曾在武汉当地一家医院就诊并按医嘱接受了抗生素治疗,病情逐渐加重。
 图 1 疾病病程时间表(首次发病到入院的天数以及从2018年5月到2020年3月的随访天数)
图 1 疾病病程时间表(首次发病到入院的天数以及从2018年5月到2020年3月的随访天数)
该患者入院时发热至38.3℃,血压135/86 mmHg,脉搏86次/分;无吸氧时的血氧饱和度为94%,动脉血气检测氧合指数为214 mmHg;左下肺听诊可闻及湿性啰音。入院第2天的胸部计算机断层扫描(CT)显示双肺多灶性模糊浑浊表现,左肺中下区部分实变(图2-B)。实验室检查发现白细胞和淋巴细胞计数减少;肝肾功能检查、凝血酶原时间和肌酸激酶水平均正常。该患者入院后经鼻导管氧疗以改善缺氧情况,并经验性地静脉滴注哌拉西林/他唑巴坦(4.5 g/8小时)以治疗可能的细菌感染。由于齐多夫定可能导致中性粒细胞减少症,因此用替诺福韦代替,用量为300mg 1次/天。同时,经皮下注射粒细胞集落刺激因子(G-CSF)以提高患者血液中的中性粒细胞数量。
由于患者有武汉暴露史,在其入院的第5天(发病第15天,发病时间为入院前的10天),采集咽拭子和痰液标本并经由北京市疾病预防控制中心(CDC)进行SARS-CoV-2核酸检测,并于入院的第9天被确诊为COVID-19。该患者的发热和胸部症状在入院的第6天均加重,胸片显示双侧肺实变(图2-C),体温升至40.2℃,氧合指数为169 mmHg,给予无面罩吸氧治疗以改善缺氧状况。血液检测显示粒细胞缺乏症,给予其皮下注射G-CSF 100 μg/次。肺炎常见的其他病原体检查结果均呈阴性。
入院第10天,CRP和IL-6分别升高至52.3 mg/L和63.54 pg/mL。胸片显示双侧肺弥漫性实变(图2-D)。而随着病情的进展,患者的氧合指数下降至182 mmHg,遂改为高流量鼻导管氧疗(HFNC)支持。并开始给予其人体免疫球蛋白以增强基本的免疫力(20g/天、静脉注射5天);甲基泼尼松龙以减弱过度的炎症反应(160 mg,2次/天、静脉注射);干扰素α-2b抗病毒(250万单位、2次/天、雾化吸入);卡泊芬净抗真菌(70mg、1次/天、静脉注射,血清G实验呈显著阳性)。
该患者经上述药物治疗后,体温于入院第18天恢复正常。临床症状和肺部影像学表现均得以改善(图2-E),肺部听诊啰音消失。在接下来的两周,除了咳嗽以外其它症状逐渐减轻,氧合指数升至242 mmHg,氧疗的方式由HFNC改为鼻导管。入院第28天,患者痰液标本SARS-CoV-2核酸检测仍为阳性。拉米夫定改为洛匹那韦和利托那韦口服200mg/50mg 2次/天。入院第30天停用哌拉西林/他唑巴坦和卡泊芬净,在减少糖皮质激素用量同时给予静脉注射葡萄糖酸钙(10mg 1次/天)以避免因激素应用超过30天所引起的骨质疏松,此时白细胞和中性粒细胞计数已恢复正常。在第入院35天和第37天,痰液标本中SARS-CoV-2核酸检测均为阴性。患者入院第38天CT扫描显示肺部有多处斑点状和轻度的毛玻璃样阴影(图2-F),于入院第41天出院。
该患者出院后继续接受抗病毒治疗,包括替诺福韦联合洛匹那韦和利托那韦,对其继续随访一个月,随访期间没有再出现发热和咳嗽等症状。中性粒细胞计数恢复至正常。对患者的尿液、痰液、咽拭子标本进行多次SARS-CoV-2 核酸检测,均为阴性。胸部CT扫描显示双侧肺多发稍高密度影(图2-G)。
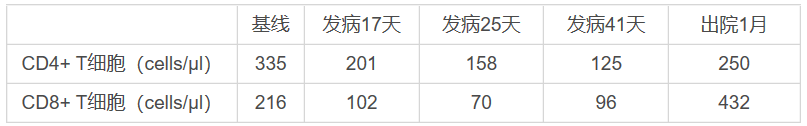 表1 CD4+ T和CD8+ T细胞计数变化
表1 CD4+ T和CD8+ T细胞计数变化
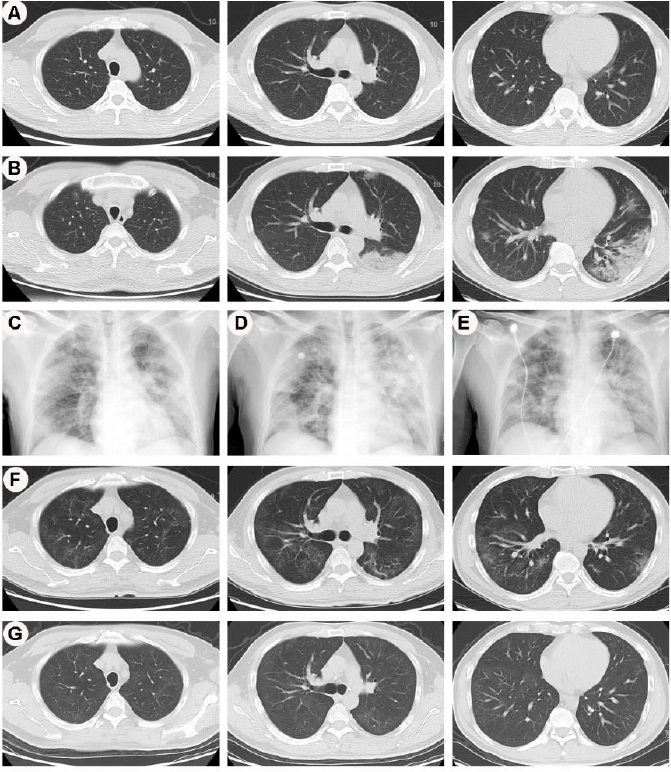 图2 患者2018年5月至2020年3月的影像学图像。
图2 患者2018年5月至2020年3月的影像学图像。
(A)2018年5月患病前的胸部CT,双侧肺正常(上/中/下)。(B)住院第2天胸部CT扫描示双侧肺毛玻璃样阴影,左肺实变(上/中/下)。(C)入院第6天胸片示双侧肺实变。(D)住院第9天胸片示双侧肺弥漫性实变。(E)入院第28天胸片示双侧肺残留实变。(F)入院第38天胸部CT示双侧肺(上/中/下)多发斑点状和轻度毛玻璃样阴影。(G)出院后1个月随访胸部CT,双侧肺多发稍高密度影(上/中/下)。
讨论
在本案例中,患者有武汉暴露史,起病症状有高热、疲劳、咳嗽、咳痰和气短,胸部CT提示明显肺炎表征,到发病第9天时病情恶化至危重状态。该患者自发病起到病毒清除历经39天,远超过武汉队列中病毒清除所需的中位时间24天(22-30天)。其病程表明,HIV感染引起的免疫抑制可能会延缓SARS-CoV-2的清除。
既往研究报道,大约有38%的重症COVID-19患者血常规中性粒细胞高于正常参考值上限。本文报道的这例患者在感染SARS-CoV-2前,中性粒细胞水平正常,但入院时迅速发展为中性粒细胞减少症,甚至在第6天出现了粒细胞缺乏症。重症COVID-19患者的不良预后可能与过度炎症反应和细胞因子失调有关。但这位患者仅在发病早期出现了一过性的CRP和IL-6升高。在本病例中,持续低水平的循环CD4+和CD8+ T淋巴细胞水平可能引起细胞因子产生不足,从而避免了细胞因子风暴的发生,这可能是预后的有利因素。因此,适应性免疫的缺陷可能是某些患者的保护性因素。而最近有研究报道,COVID-19治疗术后发生的细胞因子风暴可能会加重COVID-19的病情进展,这进一步提示了细胞因子风暴在COVID-19加重过程中的意义。
考虑到患者并发粒细胞缺乏症,医生使用替诺福韦替代了抗HIV所用药物齐多夫定,以避免中性粒细胞进一步减低。同时,加用高剂量的G-CSF来刺激骨髓产生粒细胞。根据WHO的试行指南,糖皮质激素类药物不应作为COVID-19患者的常规用药。患者IL-6、CRP等炎性指标相对于无HIV感染的COVID-19重症病例一过性中等水平升高,且持续时间较短。由于患者病情不断加重,肺部CT显示多灶性毛玻璃样改变, 住院第16天胸片显示双肺实变,为防止ARDS发生,因此决定使用糖皮质激素预防性干预,降低患者的炎症反应,避免病情进一步恶化。此外,为了预防继发感染,该患者还接受了抗细菌和抗真菌治疗。停用糖皮质激素后,没有出现任何不良反应,据此推测其痊愈可能与这些疗法直接相关。
在抗病毒治疗方面,该患者使用替诺福韦、洛匹那韦和利托那韦联合治疗4天后实现了SARS-CoV-2的清除。尽管如此,目前仍不能断定是洛匹那韦和利托那韦发挥了抗SARS-CoV-2作用。根据现有报道,洛匹那韦联合利托那韦可能对患者临床症状和死亡率没有影响。但是,最近一个三期临床试验报告称,对于使用洛匹那韦治疗的AIDS患者来说,利托那韦联合地瑞那韦可能是一种能抑制HIV的安全有效的替换选项,这可能是一种治疗HIV并发SARS-CoV-2感染的可选手段。
由于COVID-19和HIV合并感染患者的临床症状较重,为这类患者制定治疗策略更具挑战性。然而,这类人群中的重症COVID-19患者可能会因免疫功能低下而避免发生细胞因子风暴。对COVID-19免疫缺陷和免疫功能正常个体进行大样本的比较研究应是未来研究中需要持续关注的问题。
 文章通讯作者解放军总医院第五医学中心赵景民教授(中)及主要作者李曦(右)和蒋丽娜(左)
文章通讯作者解放军总医院第五医学中心赵景民教授(中)及主要作者李曦(右)和蒋丽娜(左)
文献来源:
Xi Li, Lina Jiang, Fang Lin, et al Successful recovery of a severe COVID-19 patient with acquired immunodeficiency syndrome.
参考文献
[1(世界卫生组织)
来源:片警实验室
查看更多