查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





在肾脏科的日常诊疗活动中,肾活检病理检查至关重要,其不仅仅能辅助肾脏疾病诊断,也能指导临床治疗和判断预后,在揭示肾脏疾病发病机制中亦能提供相关信息。肾活检病理检查包括光镜、免疫荧光和/或免疫组化、电镜三部分,三者各有侧重、互为补充。目前国内开展肾活检诊断的医院和机构众多,操作方法、染色质量及病理报告模式亦存在差异,因此,制订规范的肾活检病理诊断报告模式非常必要。
2017年由刘志红教授主持、国内肾脏病领域多位专家组成的专家委员会共同制订了《肾活检病理诊断报告模式专家共识》。本《专家共识》制订了我国肾活检病理检查的操作规范,从肾活检取材、病理染色、病理检查观察项目等各方面,分别提出光镜、免疫荧光、电镜三种检查的描述规范,并整合为肾活检病理诊断报告模板。本文对这一专家共识进行简要概述。
1.1肾活检取材
目前多采用经皮肾活检穿刺技术,主要包括切割式和抽吸式两种方法。穿刺针以16G为主,也可选择18G或14G,尽量避免使用内径过细的穿刺针。肾活检要求取至少两条肾组织,一是使病变更具代表性,二是可以获取足够的肾小球。合适的组织长度以1.0~1.5cm为宜,肾穿刺单针取组织过长,出血并发症发生率增加。合格的肾活检标本应包括肾皮质、皮髓交界部位,保证有足够的肾小球、肾间质以及血管。一般情况下,光镜需要8~10个肾小球才能满足诊断条件。免疫荧光或免疫组化至少2个肾小球,3~5个肾小球为宜。电镜至少1个肾小球,2~3个肾小球为宜。
肾穿刺病理取材时病理技术员必须到现场对组织进行分取,如果技术员不能到现场,需对标本处理者进行严格培训。技术员需记录穿刺针数及所取组织的条数和长度,实穿和空穿针数,并快速对组织进行正确的分割和处理,记录分取后送检光镜、冰冻和电镜的组织条数及长度,推荐切割方法见图1。如因各种因素导致取材不佳时,应根据肾活检目的及临床倾向性分配标本。
光镜组织通常使用4%中性甲醛(又称10%福尔马林)进行固定,如怀疑为结晶性病变(如尿酸结晶等)可使用酒精固定并在染色过程中避免使用有机溶剂,以避免结晶被溶解。冰冻组织分取后,有条件的单位可采用OCT包埋组织并使用液氮罐运送标本至病理实验室,对于与病理实验室距离较远的单位可用“Zeus”等介质充分浸泡肾组织送至病理实验室进行冰冻切片。电镜组织块应<1mm3,可以切取3~4块以确保有肾小球。电镜组织固定包括前固定和后固定,前固定通常采用2~4%戊二醛,或1~4%多聚甲醛,后固定采用1%四氧化锇。
图1 肾活检组织分割示意图
1.2肾组织光镜染色
光镜组织处理后石蜡切片厚度以1.5~2µm为宜。连续切片15到20张后按顺序编号,每张切片上有2~3个切面。常规染色项目包括苏木素-伊红(Hematoxylin-Eosin,HE)染色,PAS染色(Periodic-acid Schiff,PAS),Masson-Trichrome三色染色以及银染色,银染色法包括PASM(Periodic acid-silver methenamine,PASM),或PASM-Masson套染,或JONES染色法。推荐使用PASM-Masson套染,不仅能很好观察基底膜病变,同时较好反映免疫复合物和坏死性病变。
不同染色方法显示的组织结构特征各有不同,因此用以观察的目的也有所区别。表1显示了四种染色方法显色特点及主要作用。各种染色反映不同病变和性质,各有优势,互为补充,只有四种染色齐全,才能全面观察组织病变。
表1 光镜不同染色的特点及主要作用

除常规染色外,一些特殊疾病的诊断还需结合其他光镜染色方法作为补充。包括刚果红、甲苯胺蓝、普鲁士蓝、VonKonsa等等染色方法。
1.3肾组织免疫荧光和/或免疫组化染色
免疫病理染色对肾活检病理诊断不可或缺,包括免疫荧光和免疫组化染色,其目的在于明确肾脏各部位如肾小球、肾小管间质、以及血管是否存在各种免疫反应成分的沉积。
免疫荧光染色常选用冰冻组织,切片厚度以3~4µm为宜;免疫组化染色则选用常规石蜡组织切片,厚度为2~3µm。肾活检免疫病理常规染色项目为IgG、IgA、IgM、C3和C1q,优先推荐免疫荧光直接染色法,具体检测项目及其意义见表2。在肾活检病理取材不理想,缺乏冰冻组织或冰冻组织无肾小球时,建议用石蜡切片进行抗原修复后的免疫荧光或免疫组化染色以辅助诊断。如果临床提示单克隆丙种球蛋白血症,同时怀疑肾组织有单克隆免疫球蛋白沉积,但常规冰冻组织免疫荧光染色阴性,建议进行石蜡切片免疫荧光染色。
在上述常规免疫病理染色项目的基础上,为了进一步明确诊断和鉴别诊断,还需备有多种免疫荧光和/或免疫组化辅助诊断抗体,具体项目及意义见表3。有条件的单位可采用激光显微切割技术分离肾组织,再利用质谱分析的技术来确定淀粉样变性前体蛋白物质、补体成分或其他物质,为疾病诊断或发病机制探讨提供依据。
表2 肾组织免疫荧光常规检查项目及临床意义
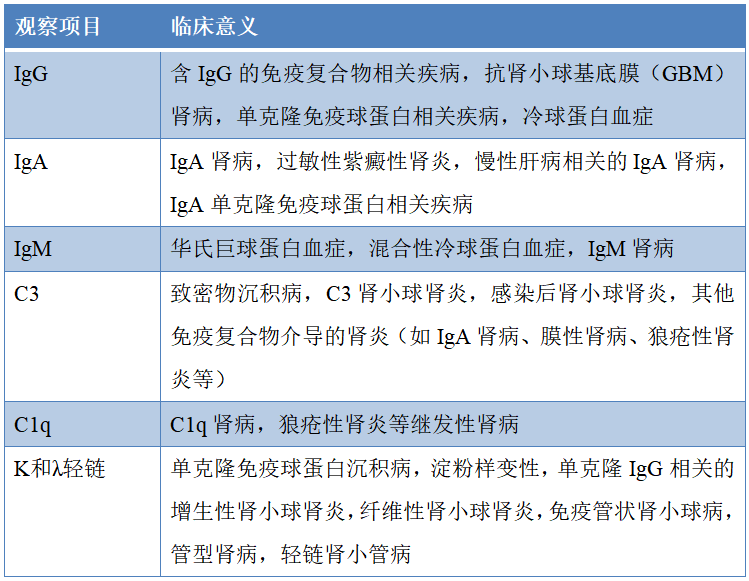
表3 肾组织免疫荧光和/或免疫组化辅助诊断检查项目及临床意义
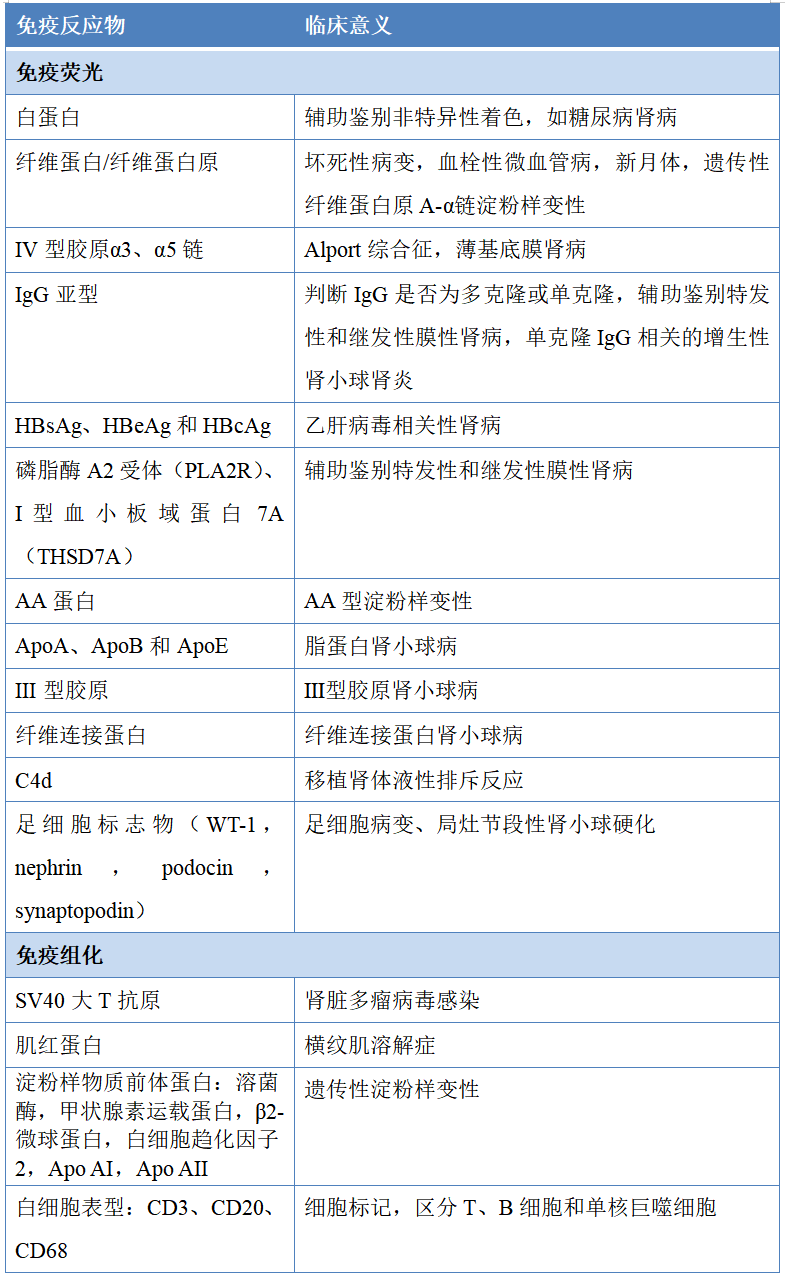
1.4电镜标本制作及染色
电镜对于肾活检诊断具有非常重要的价值,建议所有自体肾活检均需取肾皮质进行电镜检查。尽管部分肾小球疾病通过光镜、免疫荧光和/或免疫组化即可明确诊断,但仍需考虑行电镜检查,以免漏诊(如早期膜性肾病、早期糖尿病肾病、细胞内结晶)。电镜便于观察沉积物部位,有无特殊的超微结构,对于免疫复合物和/或补体相关的肾小球肾炎的鉴别诊断具有重要意义。
所有电镜组织块需行半薄切片(1µm)甲苯胺蓝染色,并在光镜下阅片,观察是否存在节段性病变,如局灶节段性肾小球硬化,然后技术员在病理医师指导观察后进行定位,尽量选择与光镜下病变一致并具有代表性的肾小球或需观察的部位进行修块切片,修块时还应避免取到球性硬化、大部分节段硬化及缺血的肾小球,修块的目的是使组织不宜太大而影响染色效果。对于需要电镜明确诊断而无电镜组织,或电镜组织无肾小球或仅见硬化/缺血的肾小球时,应尽可能采用石蜡组织再经电镜常规处理后进行电镜观察,但其观察具有一定的局限性。对于一些特殊病例,也可借助免疫电镜进一步确诊,但免疫电镜对技术要求较高,不作为常规方法开展。
2.1 光学显微镜下肾活检组织形态学病变的描述
首先观察切片上组织的条数与所记录的组织条数及长度是否相符,然后在低倍镜下观察取材组织中皮质和/或髓质及各自所占比例,按表4所列的观察项目依次进行观察。描述肾小球系膜区增宽程度时分为轻度(系膜区宽度<毛细血管袢直径)、中度(系膜区宽度>毛细血管袢直径)及重度(系膜基质挤压袢呈结节、团块或分叶状)。肾小管间质慢性病变,即皮质区间质纤维化/肾小管萎缩程度分为轻度(10%~25%)、中度(26%~50%)或重度(大于50%),并在病变分级后标明具体比例。2017年提出慢性病变评分分级系统,对肾小球硬化、肾小管萎缩、间质纤维化、动脉硬化等四个指标进行半定量评分,算出总的慢性化分级。动脉内膜增厚根据累及程度分为轻(内膜增厚厚度<中膜厚度)、重度(内膜增厚厚度>中膜厚度)。动脉透明变性分为轻(1%~25%)、中(26%~50%)及重度(>50%)。
表4 光学显微镜下肾活检组织形态学病变描述

2.2 免疫荧光显微镜下肾活检组织形态学病变的描述
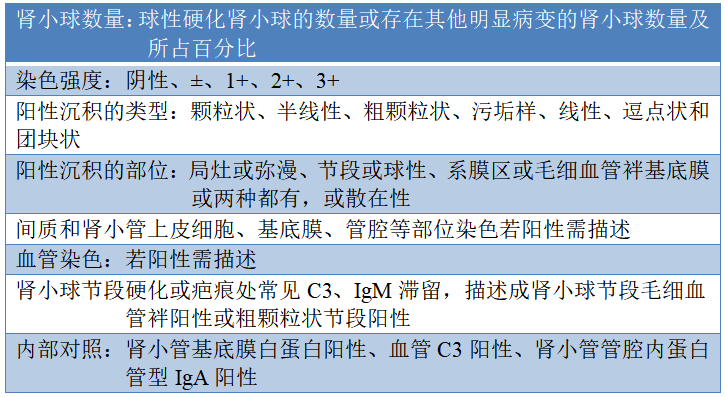
免疫荧光显微镜下肾活检组织形态学病变的描述见表5。先观察组织条数和长度与记录是否相符。再对免疫荧光的各个染色项目分别观察,并描述各种反应成分在肾小球、肾小管、间质及血管的分布及染色强度等特点。
表5 免疫荧光显微镜下肾活检组织形态学病变的描述
2.3 电子显微镜下肾活检组织形态学病变的描述
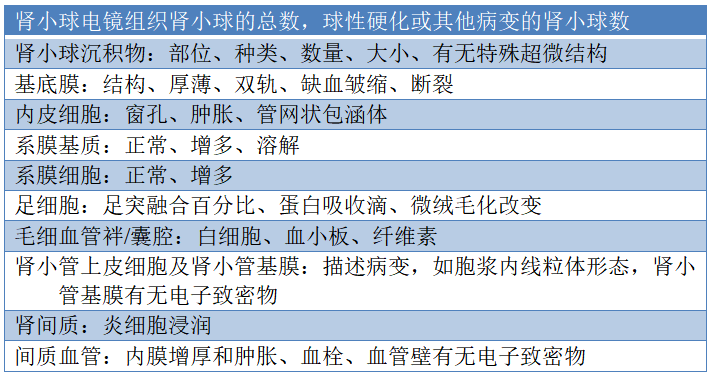
电镜报告描述内容见表6。在电镜的观察中,应对肾小球基底膜厚度进行测量、记录,以免漏诊部分疾病,如薄基底膜肾病、糖尿病肾病等。电镜有助于确定沉积物的部位和超微结构特点,对免疫复合物性肾小球肾炎鉴别具有重要意义。此外对于细胞的超微结构观察优势明显,包括结晶物和足突融合,线粒体的变化等。对膜性肾病的分期也很重要。
表6 电子显微镜下肾活检组织形态学病变的描述
肾活检病理诊断报告中应显示患者的基本信息,包括姓名、性别、年龄、病人ID号、住院号、病理号、申请医师、申请科室、申请时间、临床初步诊断、肾穿刺时间及次数等。规范的病理诊断报告应包含光镜、免疫荧光和电镜三部分内容,但实际操作过程中,电镜标本制作耗时长,有的单位无条件行电镜检查而需外送标本,因此时间和条件不允许的情况下可以暂不包含电镜报告描述。
2016年梅奥诊所/肾脏病理学会提出自体肾肾小球肾炎病理分类、诊断及报告共识,在此基础上我们建立了我国的肾活检病理诊断报告模板(见表7)。其包括以下几个方面:(1)主要诊断即疾病名称,如果病因和发病机制不明确、疾病名称无法确定时,则以病变类型替代;(2)肾单位各部分的损伤类型及损伤程度,包括肾小球病变类型、球性硬化和节段硬化比例、新月体比例、肾小管间质急性病变和慢性病变程度、血管病变及程度;(3)如果存在国际间已达成共识的疾病评分或分级,应如实记录,以提供临床参考选择治疗方式及判断预后,如IgA肾病牛津分类、狼疮性肾炎ISN/RPS2003分型、ANCA相关性血管炎肾损害Berden/EUVAS分级和糖尿病肾病分级等;(4)独立的第二诊断或次要诊断,如存在两种致病机制导致的肾脏损害时可同时诊断,如ANCA相关性血管炎肾损害合并IgA肾病;(5)提供给临床医生的建议。
表7 肾活检病理报告模版
 *:狼疮性肾炎ISN/RPS2003分型
*:狼疮性肾炎ISN/RPS2003分型
**:IgA肾病牛津分类,ANCA相关性血管炎肾损害Berden/EUVAS分级、糖尿病肾病分级
项目主持者:刘志红 南京总医院 国家肾脏疾病临床医学研究中心
执笔者:曾彩虹 梁丹丹 南京总医院 国家肾脏疾病临床医学研究中心
专家委员会委员(按姓氏拼音排序):
陈江华(杭州),陈晓农(上海),关天俊(厦门),
郝传明(上海),胡伟新(南京),李贵森(成都),
李明喜(北京),李荣山(太原),李世军(南京),
李雪梅(北京),梁馨苓(广州),刘 健(乌鲁木齐),
刘章锁(郑州),梅长林(上海),彭 艾(上海),
万建新(福州),王金泉(南京),王力宁(沈阳),
夏 天(天津),谢红浪(南京),邢昌赢(南京),
杨琼琼(广州),尹爱萍(西安),张 苗(南京),
章海涛(南京),赵景宏(重庆),周巧玲(长沙)
来源:东部战区总医院供稿,摘自《肾脏病与透析肾移植杂志》
查看更多