查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





本文来自“血液透析并发症的处理”专题策划,由东部战区总医院、国家肾脏疾病临床医学研究中心刘志红院士、蒋松医生组稿。

作者:国家肾脏疾病临床医学研究中心 东部战区总医院 吕桂兰 孔凌
尿毒症肌少症是维持性血液透析患者的慢性并发症之一。国外文献研究发现,60岁以上血液透析患者,尿毒症肌少症的发病率为3.9%~63.3%。东部战区总医院、国家肾脏疾病临床医学研究中心131例维持性血液透析患者尿毒症肌少症发病率为13.7%,60岁以上的患者发病率高达33%。尽管尿毒症肌少症患病率高,但血液净化医务人员对其认知度不高,缺乏对其的干预,从而严重影响了血液透析患者的预后,极大增加死亡率以及导致医疗费用巨增,须加以重视。
1、什么是尿毒症肌少症?临床表现有哪些?
定义:
肌少症,亦称骨骼肌减少症(Sarcopenia)或者说是增龄性骨骼肌减少,是以骨骼肌质量、力量以及功能降低为主要特征的退行性综合征。肌少症虽然不是仅见于尿毒症患者,但在尿毒症患者更为突出,发病率更高,导致医疗费用剧增,极大增加死亡率。尿毒症患者出现肌肉力量降低、选择性肌肉结构改变和明显的肌肉萎缩,称之为尿毒症肌少症。
临床表现:
肌力减退,患者的活动能力降低,患者易疲劳、乏力,行走、坐立、登高和举重物等日常动作完成困难,甚至导致平衡障碍、难以站立、极易跌倒等表现。我院单中心统计一年内血透患者跌倒率为20%。
2、怎么诊断尿毒症肌少症?
诊断方法:
常用的方法主要有双能X 线扫描法(DXA)、CT、MRI、生物电阻抗法(BIA)等。然而,由于DXA、CT、MRI操作复杂,费用较高等,难以在临床推广,而 BIA操作方便,费用低,可在床旁测量,因而常用来评价肌肉质量。肌力常用握力(HGS)评价。
诊断标准:
尿毒症肌少症的诊断尚缺乏统一的检测方法及诊断标准,主要参考欧洲老年肌少症工作组(EWGSOP)制定的诊断标准。包括3个要素,即肌量减少、肌力减少和肌肉功能减退。BIA测定的肌肉质量,常用骨骼肌质量指数(SMI,SM/height2)来评价。正常男性SMI≥10.76 kg/m2, 正常女性SMI≥6.76 kg/m2。肌少症患者男性HGS<30 kg,女性HGS<20 kg。
3、为什么血透患者容易发生肌少症?
引起肌少症病因及发病机制可能与多因素有关,包括激素、致炎因子增加、蛋白摄入减少、肌细胞的改变及运动减少等;而尿毒症肌少症病因及发病机制除以上因素外,还包括代谢性酸中毒,蛋白-能量消耗以及肌抑素过度表达等。其中,营养不良是主要因素之一,尿毒症患者常有食欲减退,甚而出现厌食症。摄食减少必然导致营养不良,影响肌肉蛋白代谢。此外机体的微炎症状态也会加剧营养不良,从而导致骨骼肌消耗增加。
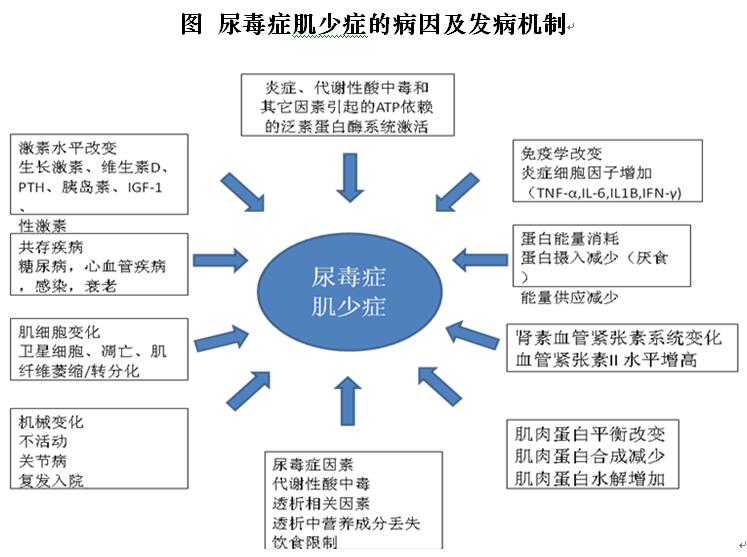
4、为什么要重视尿毒症肌少症的预防?
肌少症不仅使患者生活方式改变、生活质量降低,而且还能增加患者心血管并发症、从而增加发病率和死亡率。我们近来的研究发现维持性血液透析合并肌少症的患者死亡率1年为11.1%,明显高于无肌少症的患者。尽管终末期肾病(ESRD)患者发生肌少症风险增加,然而强有力的证据表明,尿毒症肌少症可经药物治疗及生活方式干预,特别是在早期进行干预可以逆转。
5、预防及治疗尿毒症肌少症的措施有哪些?
营养支持联合运动是一项有效的预防措施,营养支持能够一定程度上提高尿毒症患者的生活质量,特别是增加机体蛋白质和氨基酸的摄入,对肌少症的预防甚至治疗有一定的作用,然而营养支持并不能有效地提高尿毒症肌少症患者的肌肉量和改善其功能状态。高强度阻力锻炼比低中强度阻力锻炼能显著提高肌量和肌力,对尿毒症肌少症具有一定的预防及治疗作用。
补充性激素(包括睾酮和雌激素)、生长激素、VitD也可促进肌肉的合成。
近年来,一些研究表明黑皮素-4受体拮抗剂、肌抑素抑制剂、IL-6拮抗剂及合成的生长激素释放肽等在防治肌少症过程中也起着一定的作用,但其作用机制及疗效有待进一步论证,尤其需要系列的临床研究以进一步明确。

综上所述,维持性血液透析患者肌肉减少症的发生率较高,建议医护工作者应提高尿毒症肌少症的认知,尤其需要关注高龄、营养不良的患者,定时评估,早期干预。
点击查看更多“血透并发症的处理”专题文章。
扫描下方二维码入群参与讨论并获取更多肾病诊疗资讯。

本文来自中国医学论坛报“壹生”平台专题策划,转载请联系授权。
如果您觉得这篇文章对临床工作有帮助,欢迎转发给更多人~~
查看更多