查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





宫颈癌主要是由于感染高危型人乳头瘤病毒(HPV)所致,因此避免高危型HPV感染是预防宫颈癌的第一道防线。接种预防性HPV疫苗后能产生保护性抗体,与侵入机体的HPV抗原结合,防止HPV感染,起到预防宫颈癌的作用。目前,已上市的预防性HPV疫苗包括二价、四价和九价疫苗。
最初,临床上普遍建议所有HPV疫苗都需要接种3剂次,而后世界卫生组织(WHO)建议接种1剂次或2剂次(至少间隔6个月)。最近两项随机对照试验结果表明,9~20岁的女性接种1剂次或2剂次的HPV疫苗,对于HPV感染的免疫原性和预防癌变有效性与接种3剂次效果相当。但迄今为止,尚未有相关随机对照试验评估减少疫苗接种剂次对宫颈癌前病变和癌症本身的影响。
近日,The Lancet Regional Health – Europe杂志发表的一项研究结果表明,17岁前,特别是15岁前接种1剂次或2剂次HPV疫苗,预防高级别宫颈病变的效果与接种3剂次的效果相当,研究结果支持WHO目前关于在青少年中接种1剂次HPV疫苗的建议。而对于年龄超过20岁的女性,可能需要接种更多剂次才能达到显著有效的预防作用。

这是一项基于登记的队列研究,研究纳入了2006年至2022年在瑞典居住的10~35岁女性220万例。73.4%(160万)女性未接种疫苗,26.6%(58万/220万)的女性接种了至少1剂次的四价HPV疫苗,其中8.3%、40.3%和51.5%的女性分别只接种了1剂次、2剂次或3剂次的四价HPV疫苗。所有女性中,60.9%的女性在15岁前完成首次接种。
研究结果显示,中位随访10年间,未接种疫苗和接种疫苗的女性中分别有7.1万例和1.0万例发生高级别宫颈病变事件。
相比于未接种HPV疫苗的女性,接种至少1剂次的四价HPV疫苗女性高级别宫颈病变发生率降低了38%(IRR=0.62,95%CI:0.60~0.63)。
对不同接种年龄女性进行分层分析,发现相比于未接种疫苗的同龄女性,在10~14岁、15~16岁、17~20岁和21~35岁接种HPV疫苗的女性高级别宫颈病变发生率分别降低了50%(IRR=0.50,95%CI:0.47~0.52)、46%(IRR=0.54,95%CI:0.52~0.56)、34%(IRR=0.66,95%CI:0.64~0.68)和11%(IRR=0.89,95%CI:0.85~0.94),即接种HPV疫苗年龄越小,预防高级别宫颈病变效果越好,但即使是21~35岁的女性接种HPV也仍然可降低高级别宫颈病变发生率。
那么接种不同剂次的效果是否相同呢?研究人员发现,与未接种疫苗的女性相比,接种1剂次、2剂次、3剂次HPV疫苗的女性,高级别宫颈病变发生率分别降低了27%(IRR=0.73,95%CI:0.69~0.78)、30%(IRR=0.70,95%CI:0.66~0.74)和41%(IRR=0.59,95%CI:0.58~0.61)。
研究人员进一步将首次接种年龄和剂次结合分析,如下图所示,相比于未接种疫苗同龄的女性,在17岁前开始接种疫苗的女性,无论接种了几剂次HPV疫苗,高级别宫颈病变发生率均显著降低,具体而言;
15岁前首次接种1剂次、2剂次和3剂次HPV疫苗的女性,高级别宫颈病变发生率分别下降了58%、46%和50%;
15~16岁接种1剂次与2剂次、3剂次HPV疫苗在预防高级别宫颈病变方面的作用相当,高级别宫颈病变发生率分别下降了40%、45%和46%;
17~20岁首次接种1剂次、2剂次和3剂次HPV疫苗的女性,高级别宫颈病变发生率分别下降了27%、28%和36%;
20岁之后首次接种HPV疫苗的女性,仅有接种3剂次以上可观察到统计学差异性,高级别宫颈病变发生率下降了14%。

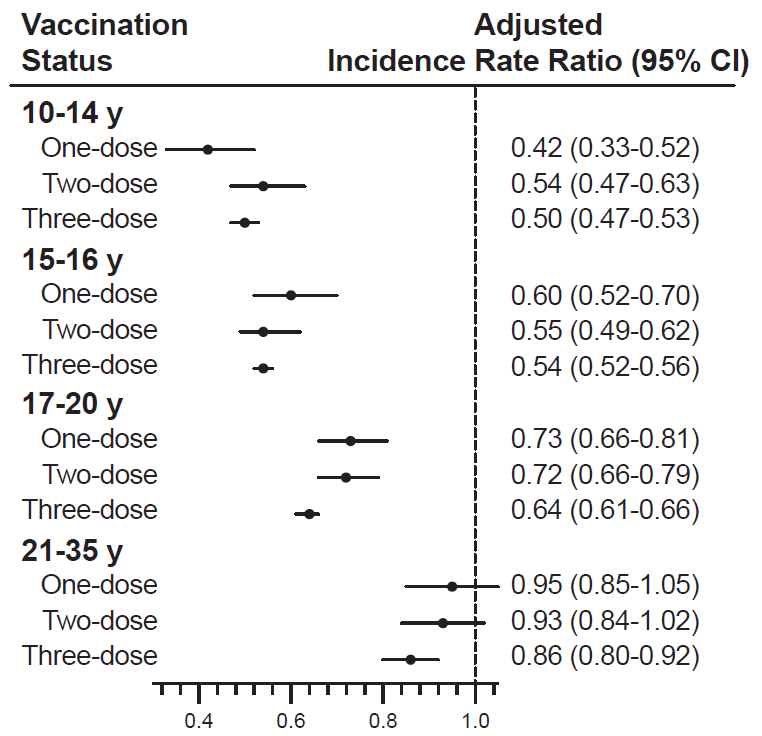
总之,本次研究结果显示,四价HPV疫苗在预防高级别宫颈病变方面显示出显著的有效性。17岁前,特别是15岁前接种1剂次或2剂次HPV疫苗,预防效果与接种3剂次的效果相当。
这一潜在接种策略,在相关中国指南共识中也有体现:
2021年《人乳头瘤病毒疫苗临床应用中国专家共识》指出, 9~14岁女性接种2剂次二价HPV疫苗可获得与接种3剂次相同的免疫效果;
2024年《中国子宫颈癌防治科普指南》推荐:在性行为前接种HPV疫苗可获得更好的保护效果;9~14岁女孩行HPV疫苗接种,推荐2剂次接种程序,2剂间隔1年内(至少间隔6个月);免疫功能低下者尽可能接种3剂次,但至少应接种2剂次(间隔6个月)。

此外,本次研究涉及的研究对象最大年龄在35岁,那么35岁以后的女性是否需要接种HPV疫苗呢?根据《中国子宫颈癌防治科普指南》的推荐:对于已经发生性行为的女性,接种HPV疫苗也有保护作用,目前在中国,27~45岁的女性可选择接种二价、四价或九价疫苗。此外,这个年龄段的女性有较高的HPV感染风险和患宫颈癌前病变的风险,因此对于有性行为的女性建议定期进行宫颈癌筛查,可根据个人情况选择每5年一次的HPV单独监测,或与细胞学联合筛查,或每3年一次细胞学检查。
来源:医学新视点
查看更多