查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过







患儿,男,1岁3月,主因“间断发热1月余”入院,查体:腹稍膨隆,肝脏肋下6 cm,剑突下3 cm,脾脏肋下1 cm。辅助检查:血常规:CRP 39.2 mg/L,白细胞32.6×10^9 /L,嗜酸性粒细胞61.7%,血红蛋白79 g/L。肝功:AST 118.5 U/L,ALT 206.8 U/L。骨髓穿刺检查:符合嗜酸性粒细胞增多症骨髓象。腹部增强核磁提示:肝大,肝实质T2W信号不均匀,其内多发点状低信号,未见明显强化,肝门区淋巴结肿大,考虑感染性病变。肝穿病理活检:肝脏寄生虫感染性肉芽肿性炎症,虫卵形态符合肝毛细线虫。
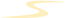
一、概述
肝毛细线虫病是由肝毛细线虫(capillaria hepatica)引起的一种人畜共患寄生虫病。该虫在全球野生啮齿类动物中广泛流行。人群感染病例较少,主要因误食感染其虫卵污染的食物或水而致病。鼠患严重、个人卫生条件差、生食动物肝脏、异食癖是导致人群感染的危险因素。虫体主要侵袭肝脏,导致宿主肝脏损伤、肝功能紊乱、肝脏纤维化,也可异位寄生于其他组织、器官。临床表现缺乏特异性,诊断困难,治疗不及时可导致严重肝衰竭而死亡。
二、致病机制与组织病理学
肝毛细线虫属于土源性线虫,生活时不需要中间宿主,可直接发育。虫卵在土壤中发育为感染性虫卵,人或动物吞食感染性虫卵后,在盲肠开始孵化出第1期幼虫,幼虫穿过大肠壁,经肠系膜静脉、门静脉到达肝脏,在此经蜕皮、脱鞘、性分化发育为成虫。成虫寄生于肝血窦内受精并产卵,使其出现不同程度的扩张。虫体和虫卵周围出现明显的炎性细胞浸润包裹形成肉芽肿结节,组织间隔逐渐形成纤维化。被包裹的虫体或虫卵缓慢而持续地释放解体产物可促进纤维化的发展,激活Kupffer细胞,导致合成过多的纤维结缔组织,短的时间内发展为肝硬化(图1)。虫卵在肝脏中不能发育,当宿主死亡分解后释放污染土壤,并在土壤中发育成熟。这是肝毛细线虫完整的生活史。若人或动物食用未成熟虫卵不会致病,经消化道排除虫卵,形成假性感染。(图2)
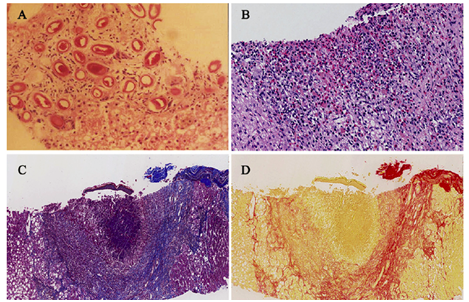
图2 A、B:HE染色显示出虫卵与炎性细胞浸润;C、D:天狼星和马松三色显示胶原沉积
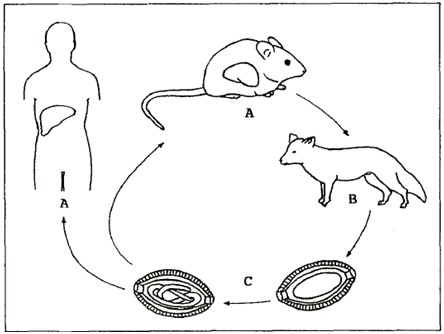
图3 A:成熟虫卵感染人或动物致病;B:吞食未成熟虫卵后经肠道排出污染土壤;C:虫卵在土壤中发育为感染性虫卵
三、临床表现
患者主要的临床表现为长时间发热、肝大、嗜酸性粒细胞增多,还可出现脾肿大、胃肠道症状、肺部症状、神经系统症状等。大部分患者也存在高伽马球蛋白血症和乳酸脱氢酶(LDH)、谷草转氨酶(AST)和谷丙转氨酶(ALT)水平升高。重度感染时肝实质和间质严重损害可导致肝功能急剧衰竭引起死亡。
四、诊断
肝毛细线虫人体病例少见,临床表现缺乏特异性,易导致误诊或漏诊。肝脏活检发现虫体或虫卵为诊断金标准。影像学、血清学可用于辅助诊断。
1.影像学检查 可用于探查肝脏病变,肝毛细线虫病患者的超声检查均见界限不清的低回声或高回声多结节肿块,肝脏回声结构不均,边界不清。腹部CT可发现肝大、肝脏肿块或囊性病变。在腹部MRI均表现为肝脏肿大的不均匀肿块,肿块周围可观察到高强度水肿。
2.血清免疫学检查 通过免疫荧光法或ELISA可进行血清特异性抗体检测,是有效的辅助诊断方法,免疫荧光法适合于感染早期检测,而对于晚期病人则优先考虑ELISA法。
3.肝组织病理学检查 肝活检仍是诊断肝毛细线虫病的金标准。镜下可见到不同程度的肉芽肿性病变,大小在1毫米至3.5厘米之间,包含卵和/或蠕虫(或坏死物质),虫卵间的肝组织呈凝固性坏死,周围环绕着各种炎症细胞。肉芽肿与周围肝组织清晰分隔。
五、治疗
肝毛细线虫病目前仍缺乏特效的治疗药物,已报道的可用药物有甲苯咪唑、丙噻咪唑、硫苯咪唑、锑剂、阿苯达唑、奥芬哒唑、双碘硝酚和酒石酸噻吩嘧啶等。糖皮质激素被报道可用于减轻肝脏炎性反应和纤维化。部分研究报道手术切除病变组织可作为一种治疗手段。若肝组织大量破坏需行肝移植手术。
六、预后
预防人体感染主要做好防鼠灭鼠、讲究环境卫生和个人卫生、不生吃保虫宿主的肝脏、加强健康教育提高防病意识。
作者:北京儿童医院感染内科 郭志娟、李勤静
本文首发自BCH儿童感染
查看更多