查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:南京医科大学第一附属医院(江苏省人民医院) 刘康
良好的血糖控制是延缓糖尿病及严重并发症发生发展的基石。糖尿病肾病是糖尿病患者常见的微血管并发症,也是终末期肾病的主要原因之一。近年来,越来越多的研究和指南强调了严格血糖控制在预防和管理糖尿病肾病中的重要作用。
多项临床试验已经证实早期强化血糖控制不仅可使血糖水平接近正常,也可延缓早期糖尿病肾病的发生和病程进展。
糖尿病控制和并发症试验(DCCT)研究显示1型糖尿病患者的强化血糖控制与微血管并发症(视网膜病、神经病和糖尿病肾病)的发生率和进展率降低50%~76%相关。
英国前瞻性糖尿病研究(UKPDS) 是一项针对新诊断2型糖尿病患者、为期超过20年、随机、多中心试验,结果显示强化降糖能降低2型糖尿病患者糖化血红蛋白(HbA1c)水平、减少微血管并发症的风险,而在为期10年的后续随访研究中,进一步证实了强化血糖控制持续存在获益。
另外三项具有里程碑意义的试验(ACCORD、ADVANCE、VADT)评估了检测血糖接近正常化对2型糖尿病患者心血管结局的影响。ADVANCE和VADT试验发现,通过强化血糖控制可以改善糖尿病肾病,但由于强化血糖控制组的死亡率较高,ACCORD试验中位时间3.5年后终止。
基于临床试验结果,目前国内外糖尿病肾病临床诊疗指南均有关于强调血糖控制在糖尿病和糖尿病肾病管理中的重要性的内容(表1)。各临床指南和专家共识大多推荐控制HbA1c目标值低于7.0%,以预防和延缓糖尿病微血管病变发生和进展。值得注意的是,虽然HbA1c升高是中国糖尿病患者蛋白尿的独立危险因素,严格控制血糖是防止糖尿病患者发生蛋白尿的有效措施,但为了避免低血糖等不良预后,降糖策略和目标应根据患者年龄、病程、预期寿命等因素综合考虑,进行个体化治疗,建议糖尿病肾病患者根据HbA1c分层管理(图1)。
表1、国内外糖尿病肾病临床诊疗指南
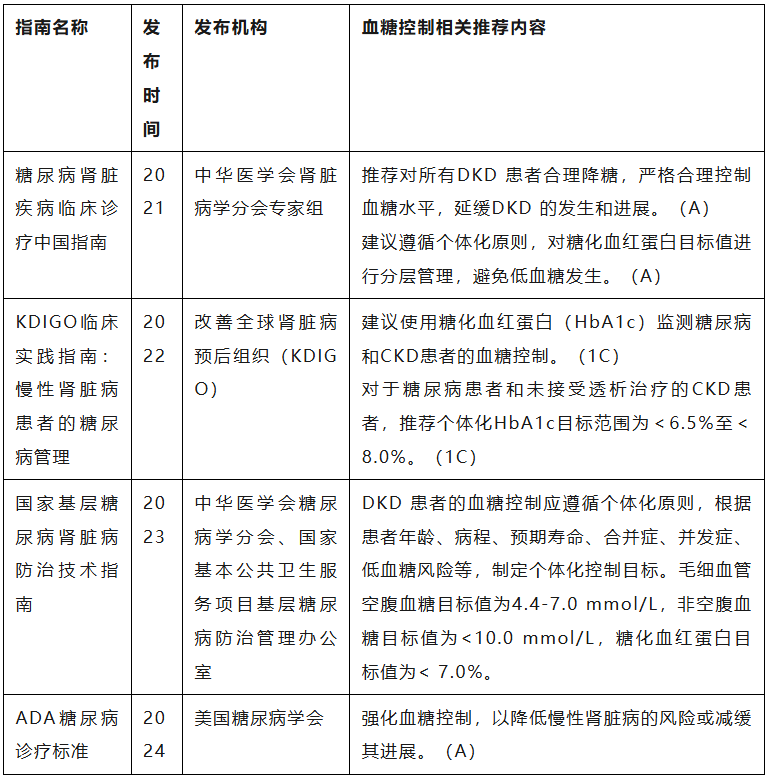
 图1、糖尿病肾病患者HbA1c分层管理
图1、糖尿病肾病患者HbA1c分层管理减缓肾功能下降:血糖控制良好的患者肾功能下降速度显著减缓,肾小球滤过率保持相对稳定。
减少蛋白尿:早期糖尿病肾病的标志之一是微量白蛋白尿。严格控制血糖有助于减少白蛋白尿的发生和发展,从而延缓糖尿病肾病的进程。
减少其他糖尿病并发症:良好的血糖控制不仅有助于预防和管理糖尿病肾病,还能减少视网膜病变、神经病变和心血管疾病等其他糖尿病并发症的发生。
降低并发症严重程度:血糖控制良好的患者,其并发症的严重程度通常较轻,生活质量也相对较高。
减少全因死亡率:糖尿病肾病患者的死亡率较高,主要由于心血管疾病和肾功能恶化。研究表明,血糖控制良好的患者其全因死亡率显著低于血糖控制不良的患者。
降低心血管事件发生率:糖尿病肾病患者常伴有心血管疾病高风险。严格控制血糖可以减少心肌梗死和中风等心血管事件的发生。
4、改善总体健康状况
提高生活质量:通过控制血糖,患者的总体健康状况得到改善,生活质量提高。血糖控制良好的患者更容易管理糖尿病和其他相关健康问题,心理压力也会减轻。
降低医院就诊和住院率:良好的血糖控制可以减少因糖尿病并发症导致的医院就诊和住院次数,从而减轻患者和医疗系统的负担。
优化药物治疗:血糖控制良好的患者对降糖药物的反应更好,药物的剂量和种类可以适当减少,治疗复杂性和成本降低。
提高药物依从性:良好的血糖控制提高了患者对药物治疗的依从性,促进病情的进一步控制。
糖尿病肾病发病机制复杂,血糖升高是重要的危险性因素之一,基础研究发现良好的血糖控制可能通过以下机制或途径改善糖尿病肾病进展:
代谢途径:
多元醇途径(Polyol Pathway):葡萄糖通过醛糖还原酶转化为山梨糖醇,导致山梨糖醇和果糖的积累,增加细胞内渗透压,引发细胞损伤和氧化应激。
蛋白激酶C(PKC)激活:二酰基甘油(DAG)生成增加,激活PKC,导致血管通透性增加、血流动力学改变和炎症反应。
己糖胺途径(Hexosamine Pathway):葡萄糖转化为果糖-6-磷酸,通过己糖胺途径生成尿苷二磷酸N-乙酰葡萄糖胺(UDP-GlcNAc),修饰蛋白质,导致细胞损伤。
血流动力学变化:
肾小球高压和高滤过:高血糖引起肾小球内血流动力学改变,导致肾小球高压和高滤过,最终引发肾小球基底膜增厚和系膜基质增多,促进肾功能进展。
高血糖状态下,细胞内的活性氧(ROS)生成增加,导致氧化应激反应。ROS会引起DNA、蛋白质和脂质的损伤,激活多种信号通路,如NF-κB,促进炎症和纤维化过程。
血糖升高后非酶促糖基化反应增加,形成高级AGEs。AGEs可以通过与其受体(RAGE)结合,激活多种细胞内信号通路,促进炎症、纤维化和细胞凋亡。这些过程在糖尿病肾病的发生和进展中起重要作用。
高血糖状态下,肾脏组织内的炎症因子如肿瘤坏死因子α(TNF-α)、白细胞介素-6(IL-6)和单核细胞趋化蛋白-1(MCP-1)水平升高,促进炎症细胞浸润,导致肾脏损伤。此外,高血糖还可以激活补体系统,进一步加重炎症反应。
高血糖导致促纤维化因子如转化生长因子β(TGF-β)和血小板衍生生长因子(PDGF)水平升高,促进ECM的合成和沉积,导致肾小球硬化和肾间质纤维化。
严格控制血糖对糖尿病肾病患者疾病发展和预后具有显著的积极影响,包括延缓病情进展、预防和减少并发症、降低死亡率、改善总体健康状况和优化药物治疗。多项临床研究和诊疗指南强调了严格血糖控制在预防和管理糖尿病肾病中的重要作用。糖尿病肾病患者应在医生指导下,通过合理的饮食、适当的运动和规范的药物治疗,努力实现良好的血糖控制,以最大程度地改善预后和生活质量。
刘康
主治医师 讲师
南京医科大学第一附属医院(江苏省人民医院)肾内科
中国微循环学会微循环药物研究专委会委员
南京市医学会肾脏病分会青年委员
主持和参与国家级、省级课题3项,南京市科技进步三等奖1项,授权发明专利1项
主要研究方向为急性肾损伤和连续性血液净化,在《Nature Communications》《JSAN》等杂志上发表SCI论文10余篇
查看更多