查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






作者:黄浙勇 副主任医师 (复旦大学附属中山医院心内科)
急诊PCI尽快开通罪犯血管,可挽救濒死心肌,提高生存率,是迄今为止最有效的AMI救治手段,意义非凡。但从医生的“自虐观”出发,有2个事实值得重视:
(1)AMI患者存活并非都是急诊PCI的功劳。从AMI救治历史看,CCU将AMI院内死亡率从30%降低一半,是第一功臣;而紧急溶栓将死亡率从15%再降低一半;急诊PCI凭借更加可靠的血管开通率,将死亡率从7%左右再次腰斩,实属不易(图1)。但鉴于绝大部分AMI患者D-B时间超过6小时,挽救的心肌数量可能没有你想的那么多。
图1AMI死亡率变迁示意图
(2)AMI患者死亡可能是急诊PCI惹的祸。AMI本来就是危急重症,死亡本无可厚非;但如果是PCI手术不当操作成为患者死亡的导火索,那便是问题了。如何正确地进行急诊PCI操作,避免给脆弱心脏添加最后一根稻草,这便是本文的出发点。
一根稻草就能压垮一头骆驼?这个骆驼肯定不是一般的病骆驼,而是奄奄一息的垂死骆驼(图2)。
图2压垮垂死骆驼的最后一根稻草
AMI是危急重症,与坏死面积相当的OMI相比,由于AMI额外存在顿抑心肌(存活但无功能心肌),加上缺乏心肌肥厚或扩张等代偿机制,因此血流动力学障碍更加显著。事实上,AMI患者PCI风险的决定因素是泵功能,即“基础心脏功能-AMI泵功能丧失”。Killip泵功能分级可大致确定PCI风险,关键临床指标是血压、心率和肺部啰音。
本文讨论的,主要局限于心脏功能极差、或血流动力学显著异常的AMI患者。对于这类患者,任何不当操作,均可致命(图3)。
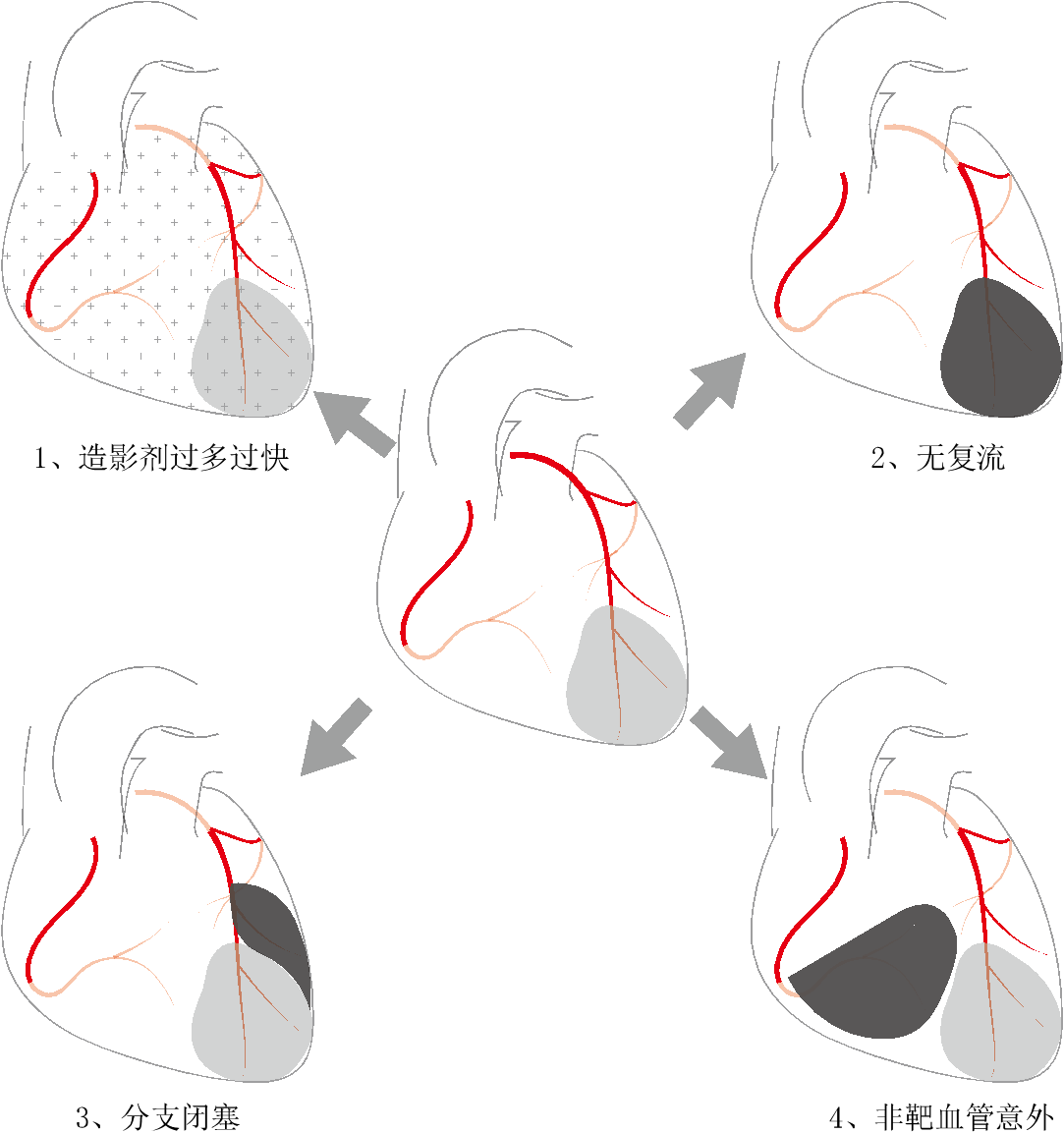
图3 急诊PCI的最后一根稻草
稻草1:造影剂
曾经历过一例极端的缺血性心肌病、NSTEMI患者,术前心超EF30%。当术者非常流畅、快速的做完标准体位造影(左冠6体位、右冠3体位)(图4)后,患者突发血压下降、心率减慢,伴阿斯综合征发作。排除常见术中低血压原因(血管闭塞、血管穿孔、过敏反应、迷走反射)后,考虑与短时间内快速大量的造影剂诱发心肌缺血和心衰有关。
一般情况下,我们强调冠脉造影体位的标准性和系统性,如中山医院常规采用9个体位,即左冠6体位(RAO30、RAO30+CRA30、RAO30+CAU30、LAO45+CAU30、LAO30+CRA30、CRA30)加上右冠3体位(LAO45、LAO20+CRA20、RAO30)。短时间内反复多次造影对于一般患者没有问题,但对于基础心功能极差的患者(如急性大面积心肌梗死、三支严重病变、缺血性心肌病)来说,可能就是灾难性的。
急诊造影建议简化体位,常规采取3个体位造影,包括左冠CRA30和CAUA30、右冠LAO45,必要时增加。
图4 造影剂诱发心跳骤停
68岁糖尿病女性患者,反复胸闷胸痛5年,加重2天。术前心超EF30%,诊断为缺血性心肌病、NSTEMI。2分钟内快速完成左右9个体位的冠脉造影,显示三支弥漫性严重病变。造影刚结束患者突发心跳骤停伴阿斯发作,经心脏按压1分钟后恢复意识,病情渐趋平稳,结束手术。3天后在CABG前全麻时再次发生心跳骤停、死亡。下一行黑图表示可暂且省略的造影体位。
稻草2:无复流
无复流指闭塞的心外膜血管经介入或溶栓开通,但血流明显缓慢(TIMI血流0-2级)或心肌仍无有效组织灌注。微血管栓塞和钙超载/自由基损伤介导的再灌注损伤被认为是无复流的主要机制。关于急诊无复流,有三个问题需要回答。
1.已经心肌梗死,无复流又有何妨?
粗略一想挺有道理,梗死区心肌已经缺血坏死或顿抑无功能,无复流损伤又有什么危害呢?!事实上,梗死是一个自缺血区中央向周边波浪状进展的动态过程,梗死周边区接受正常区心肌的血流救济,残存大量的存活心肌。如一旦发生微血管栓塞,将彻底封闭救济通道,相当于发生梗死延展,这对心脏功能无异于雪上加霜。
因此,无复流的危害并非堵塞了前向血流通道(原本就是闭塞状态),而是封闭了逆向血流微通道(原先侧枝开放)。
2.为何急诊无复流大多预后良好?
该问题在血栓抽吸章节已有论述(点击蓝色文字阅读)。血栓微栓子和斑块微栓子的后果完全不同:血栓微栓子具有可变性、可溶性和可吸收性,尤其是在目前强力抗栓(双抗负荷+IIbIIIa拮抗剂)条件下,更易消散,因此血栓堵塞效应为一过性、暂时性;而斑块微栓子不易分散吸收,堵塞效应相对持久。
AMI急诊PCI时,大多为血栓微栓塞导致的无复流,表现为一过性的严重心脏反应,极大多数患者能安全度过数分钟的急性无复流反应,并无长期或慢性后遗症或并发症。严重持续的无复流临床上多见于斑块负荷过重或旋磨的择期PCI患者,而并非血栓负荷重的急诊PCI患者。
3.哪些无复流可致死?
无复流的危害取决于微栓子的数量、性质和基础心功能状态。微栓子越多,损伤面积越大(空间性);微栓子越不容易消散,损伤越持久(时间性);基础心脏功能越差,越不容易耐受。
由此推论:基础心脏功能极差+ 大量微栓塞+ 斑块碎屑微栓塞= 死亡可能!
这就能理解,为何左主干或前降支近段急性闭塞患者的无复流极有可能万劫不复(图5):其一,心脏功能极差;其二,血管粗大导致栓子数量众多;其三,血栓栓子还好,若是粗大支架植入挤出大量粥样斑块栓子,后果最为严重。
通晓上述点,将有助于各位术者正确预测无复流的发生和后果,从而采取正确的手术策略,譬如争论旷日已久的左主干急性闭塞的开通策略问题。
图5 急诊无复流导致死亡
58岁男性,广泛前壁AMI。造影显示粗大前降支近段完全闭塞,回旋支的第一钝缘支和第二钝缘支闭塞。右冠临界病变。前降支Thrombuster抽吸血栓3次,抽吸出二块2*4mm左右红色血栓,前向血流恢复为TIMI2级(慢血流)。冠脉内注射替罗非班20ml后,直接植入4.0*30mm药物支架12atm*20秒释放,出现前降支无复流,经微导管先后分次注射替罗非班10ml、硝普钠400ug、维拉帕米200ug,无复流未见缓解,期间患者血流动力学恶化并突发室颤,抢救无效死亡。
稻草3:分支闭塞
先看一个病例:急性前壁心肌梗死,造影显示前降支近段发出粗大对角支后急性闭塞,对角支近段狭窄80%(图6A)。第一根导丝开通前降支,还是留守对角支?前降支开通后(图6B),如何处理分叉病变?
图6闭塞近端高危的分支血管
问题没有标准答案,但有内在原则。未闭塞的对角支,其重要性远大于闭塞的前降支。急诊PCI可以不开通罪犯血管,但不可以闭塞通畅的分支。恰如做人底线:可以不做好事,但不可以做坏事。
因此,在笔者急诊实践中,第一根导丝永远是分支保护。至于主支开通后,如何有效保护对角支通畅,做边支球囊拘谨还是双支架技术,那是智者见智的事情。总原则是坚决保护对角支通畅!
另一个病例为前降支发出对角支处齐头闭塞(图7A),开通前降支并球囊扩张后,对角支次全闭塞(图7B),此时绝对不能收手,必须保证对角支血流TIMI3级才能下台,至于采取边支球囊拘谨还是双支架技术,均可!
图7分支闭塞
介入实践中我们体会到,相比其他分支闭塞,对角支闭塞的临床后果更为严重,可能与其闭塞后不易形成侧枝、供血的前侧壁心肌功能比较重要等因素有关。
稻草4:非靶血管干预
尽管非靶血管干预是AMI急诊PCI的IIa类指征,尤其对于心源性休克患者。这是一个极具争议的指南意见。一方面,开通非靶血管无疑对于心脏功能恢复具有重大意义,但另一方面,对于这类奄奄一息的患者而言,开通非靶血管具有极大风险,手术操作时间延长、造影剂的延长使用、可能的无复流、球囊或支架一过性阻塞非靶血管等均可成为最后一根稻草。
个人理解,这类患者开通非靶血管对改善生活质量非常重要,但手术风险极高,可能置患者于死地。保命是改善生活质量的前提。只有术者有成功的把握和信心时,才值得尝试,否则可先开通罪犯血管保命,然后待病情稍稳定再处理非罪犯血管(图8)。再次重申,文中观点纯属个人理解,仅供参考。
图8 AMI仅干预靶血管
47岁男性,活动后咽部不适2月,加重伴大汗11小时。临床诊断急性前壁心肌梗死入院。急诊造影显示三支中段闭塞(A-C)。根据造影和心电图表现,确定前降支为罪犯血管。干预前降支后结束手术(E)。患者1个月后再次入院开通回旋支和右冠。
小结
急诊PCI最高原则:不要雪上加霜,不要做最后一根稻草!
雪,是既有梗死,
霜,是新发缺血。
那是无休止的造影,挤走了血,干旱的心肌更加干涸;
那是无复流,微循环堵塞,边缘心肌失去了侧枝的微薄供养;
那是分支闭塞,新的梗死,生命中不能承受之重;
那是没分寸的非靶血管操作,中流砥柱再也不能有所闪失;
霜,是压垮骆驼的最后一根稻草!
查看更多