查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





上
期
答
案
1. 我国慢性肝病患者糖尿病的总体发病趋势如何?
答:目前我国慢性肝病患者糖尿病的总体发病率尚不明确,不同地区、不同群体、不同病因的慢性肝病患者其糖尿病发病率并不一致。但与普通人群来比慢性肝病患者其糖尿病总的发生率有明显升高,并且其糖尿病的严重程度及其恢复状况随着慢性肝病的改善,不同程度上也会有所好转。
2. 慢性肝病患者特别是肝硬化患者糖尿病的临床分型如何?
答:对于慢性肝病患者糖尿病目前尚无一致的临床分型,但对于慢性肝病特别是进展为肝硬化的患者糖尿病的临床分型国内外尚不一致。我国肝硬化合并糖尿病患者血糖管理专家共识认为肝硬化患者糖尿病的基本临床分型可分为四大类:MAFLD相关肝硬化合并T2DM、其他原因肝硬化合并T2DM、肝源性糖尿病、肝硬化合并其他特殊类型糖尿病。
MAFLD合并糖尿病的临床特征
作者:丁雯瑾
一
一例MAFLD住院病例

患者男性,22岁。
主诉:发现脂肪肝4年,体重快速增加两年。
现病史:患者4年前体检时发现脂肪肝,无腹痛腹胀等不适,未予重视,当时体重90~95 kg。
近两年患者自觉体重过快增长,遂于当地医院就诊。
(2023-05-22外院):AST 58.18 U/L↑,ALT 137.09 U/L↑,肌酐 97.63 μmol/L,尿酸 595.83 μmol/L。总胆固醇 6.7 mmol/L,甘油三酯 4.41 mmol/L,葡萄糖 5.86 mmol/L。
(2023-06-10外院)腹部B超:重度脂肪肝,脾大,双肾小结石。糖化血红蛋白6.1%↑,总胆红素14.2 μmol/L,直接胆红素3.8 μmol/L↑,间接胆红素10.4 μmol/L,ALT168.5 U/L↑,AST 90.3 U/L↑,ALP 64 U/L,GGT 176.2 U/L,总胆固醇 8.03 mmol/L↑,甘油三酯 3.77 mmol/L↑,高密度脂蛋白 2.29 mmol/L↑,低密度脂蛋白 4.22 mmol/L↑,葡萄糖 6.7 mmol/L↑。
现为进一步诊治,拟“重度脂肪肝”收治入院。
追问病史患者身高170 cm,2年前曾通过运动节食等方式减重至65~70 kg左右,近两年体重再次明显升高,现至100~105 kg。
发病以来,患者精神可,胃纳可,大便正常,小便可见泡沫,体重近两年增加35 kg。
既往史:否认传染病史、过敏史及手术外伤史,按时按计划预防接种。系统回顾:否认呼吸系统、循环系统、泌尿系统、造血系统及内分泌系统、神经肌肉系统、肌肉骨骼系统等疾病。
婚姻及生育史:未婚未育。
家族史:父亲肥胖症,否认其他家族性疾病、遗传性疾病、家族精神性疾病。

入院完善相关检查(血常规、肝肾功能、DIC、心电图等),监测患者血压,多次随机血压>140/90 mmHg,考虑存在高血压状态。
患者 Fib-4 指数 0.42,结合肥胖(BMI 35.9)、腰围(114cm)、高甘油三脂血症(甘油三酯3.77 mmol/L↑)、高血压,符合代谢综合征诊断标准。
Fibroscan:CAP:368 db/m E:6.2Kpa,排除禁忌后行肝穿刺活检术,提示肝细胞轻度气球样变,大泡性脂肪变约为80%,小叶内点灶状坏死偶见;未见汇管区炎症和纤维化,界面清,未见界面炎,窦周轻度纤维化,诊断为脂肪性肝炎(S3A2F1)。
多学科讨论
住院期间行多学科(内分泌、营养科、康复科、药剂科等)病例讨论。
内分泌科医生根据患者葡萄糖耐量试验(OGTT)结果(见图1)认为:因患者胰岛素抵抗指数(HOMA-IR)4.22,需要考虑血糖调节受损、糖耐量异常、胰岛素抵抗,建议二甲双胍 500 mg tid 口服;
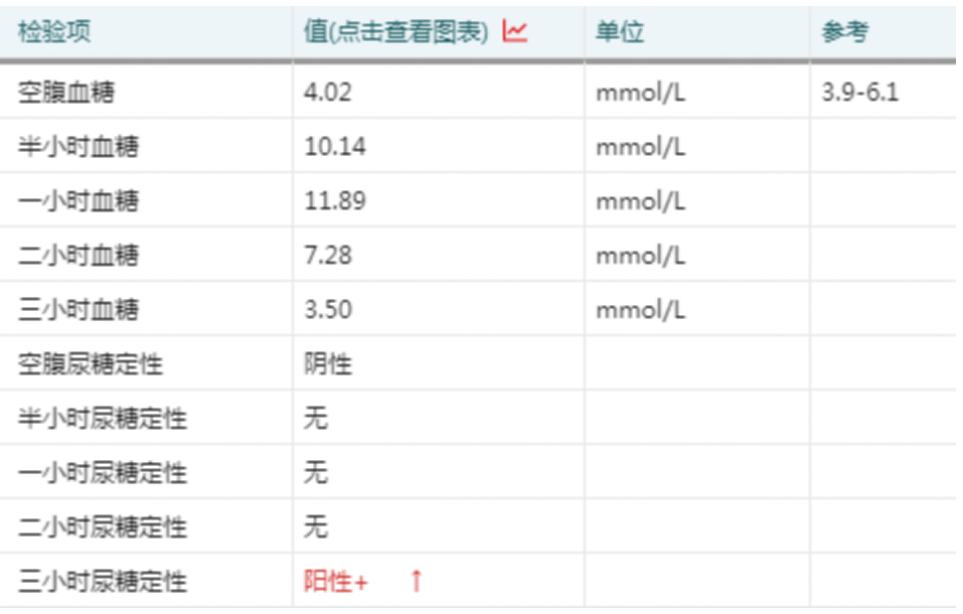
图1 患者OGTT结果
营养科医生予患者及家属膳食指导,嘱优先改善饮食习惯及膳食烹调方式,并予简单食物定量指导,建议患者每日摄入1700kcal热量,减少目前每日蛋白质摄入;
康复科目前建议运动强度:心率控制在100-150次/分;运动方式:散步、慢跑等;运动频率:1周3~5次,每次保持30分钟以上,运动前后注意肌肉拉伸。
住院期间予双环醇片保肝降酶,依折麦布降脂、二甲双胍片改善胰岛素抵抗,后复查肝功能好转,予以出院。
出院诊断:1.MAFLD(脂肪性肝炎);2.代谢综合征(糖耐量受损伴胰岛素抵抗、肥胖症、高脂血症、高血压病);
其实,临床上这样的脂肪肝病例并不少见,但由于临床症状不明显,容易被患者和接诊医生疏忽,且很少能因这类疾病而举行多学科讨论(MDT),着重强调代谢因素和量化具体的饮食、运动强度。故而,我们想通过这个病例引申“代谢相关脂肪性肝病(MAFLD)合并糖尿病(DM)”的临床特点,提高基层医生对疾病的认识。

二
MAFLD与DM临床特征的相关性
MAFLD是全球最常见的肝病之一,是一种与胰岛素抵抗(IR)相关的代谢应激性肝损伤。其发病机制复杂,目前较为接受的“多重打击”学说中认为肥胖、IR、2型糖尿病(T2DM)是疾病进展的高危因素。
MAFLD被认为是代谢综合征累及肝脏的表现,这类患者均存在肝脏脂肪变性及(或)肝细胞炎症、高脂血症、体重超重、血糖调节能力受损。
有学者认为肝脂肪沉积可作为IR重要的预测指标之一,而IR同时也是DM的主要驱动因素。无论是1型糖尿病(T1DM)还是T2DM,当合并MAFLD时,患者肝病、心血管疾病和糖尿病并发症发病率均显著增加。受到IR影响,糖尿病进展的过程中会降低胰岛素对肝糖输出的抑制功能,提升游离脂肪酸通量,促进甘油三酯出现,反过来诱发甚至加重MAFLD。
临床曾指出,MAFLD肝脏脂肪含量与糖尿病肾病的严重程度存在一定关联,且会增加糖尿病视网膜病变和周围神经病变的发病率。MAFLD和DM共同的发病因素包括但不局限于IR、脂代谢异常、炎症反应、肝细胞因子表达异常和肠菌紊乱等。因此,这两大疾病存在“你中有我,我中有你”的密切相关性,也正因此,近几年国际学术界提出对非酒精性脂肪性肝病(NAFLD)更名,以强调代谢功能障碍是疾病发生发展的重要因素。
我们这个病例中的患者以“脂肪肝”收治入院,有肝功能异常和肥胖的表现。经过入院评估,我们发现脂肪肝仅是其疾病的“冰山一角”,数次血糖和糖化血红蛋白的结果虽不能达到糖尿病标准,但已经存在胰岛素抵抗,在联合内分泌科行OGTT后,认为患者确实存在血糖调节受损和糖耐量异常,属于糖尿病前期表现,故予以二甲双胍诊治。此外,患者年龄较轻,仅22岁,既往否认高血压病史,但入院期间多次随机血压偏高,排除继发性原因后,可以认为存在高血压病,这也是代谢综合征的表现之一。
针对这类患者,临床上除了要重视脂肪肝引起的肝损外,还必须改善IR状态,以防止进展至2型糖尿病及出现心血管疾病的并发症。
三
从疾病发展看临床特征
MAFLD的疾病谱包括单纯性脂肪肝(NAFL)、非酒精性脂肪性肝炎(NASH)及其相关肝硬化和肝细胞癌(HCC)。
当肝脏组织学上存在≥5%的肝脂肪变性,但无肝细胞损伤的证据时,定义为NAFL;
当伴有肝细胞损伤的炎症如气球样变、炎症反应,伴或不伴纤维化,称为NASH。
一项关于MAFLD全球患病率和发病率的meta分析显示,MAFLD全球患病率大约为32.4%,至少20%~30%的MAFLD患者发生NASH,如不及时管控,脂肪肝导致的肝硬化、肝癌、肝衰竭甚至等待肝移植的病例将日益增多。
MAFLD合并DM的疾病早期往往存在甘油三酯升高等血脂紊乱,但是随着进展至肝纤维化,血脂系列反而呈现降低趋势,考虑可能与肝脏疾病的恶化导致脂质代谢能力减退有关。
有文献报道BMI、肝酶AST、甘油三酯和空腹C肽是T2DM合并MAFLD的独立危险因素,其中空腹C肽和HOMA-IR不仅是此类人群中肝纤维化进展的危险因素,还对新诊断T2DM合并MAFLD及其进展性肝纤维化具有良好的预测价值。因此,早期识别和干预MAFLD及其肝纤维化的同时,临床医生应强调对胰岛功能的评估和监测。也有临床研究发现可通过BMI、腰臀比、甲状腺功能、尿微量白蛋白等指标评估T2DM群体的MAFLD肝病状态,若机体存在严重代谢紊乱,则应首先加强其代谢紊乱情况的分析,为患者预后的改善奠定基础。
血常规是临床上最常用的检测指标,不仅简单易测,而且能快速地出结果。研究证实单核细胞的募集参与激活肝星状细胞,而后者的活化标志着肝脏纤维化进程的开始。单核细胞与高密度脂蛋白的比值(MHR)是T2DM合并MAFLD的危险因素,具有一定的预测价值,当筛查的T2DM人群中出现MHR增高,应建议患者完善肝脏影像学。
血小板/白细胞比值(PWR)作为评估乙型肝炎患者肝脏纤维化的检测指标而被临床医生熟知,它在MAFLD合并DM患者中同样有重要作用。当已有MAFLD的患者发现PWR下降,则应高度警惕肝脏纤维化,及时进行肝纤维化分期和诊治,避免发展至肝硬化。由于大部分MAFLD和(或)DM患者治疗过程中会使用调脂药物,所以MHR更适用于MAFLD合并DM的早期筛查,而PWR更适用于纤维化的预测。
脂肪性肝硬化是MAFLD晚期的疾病阶段,虽然脂肪肝患者早期大多无明显症状,但一旦发展为肝硬化,其预后往往不佳。2022年我国专家共识中将“MAFLD相关肝硬化合并T2DM”定义为MAFLD肝硬化患者发生的T2DM,无论两者的发病顺序如何。建议此类患者可根据肝脏功能和年龄情况选择针对代谢综合征组分的药物,此外,该类患者不仅需要关注肝脏相关并发症,还需要注意心血管系统的并发症,在应用降糖药物的同时可以使用调脂(他汀类)、抗血小板聚集(阿司匹林)及降压药物,以防止心血管疾病的发生。
小结
1. MAFLD与DM密切相关。诊治MAFLD患者时,需评估患者是否存在血糖异常或糖尿病风险,通过合理饮食、运动及药物来改善胰岛素抵抗。
2. MAFLD合并DM时,MHR适合早期筛查,空腹C肽和HOMA-IR、PWR可应用于预测进展性肝纤维化。为避免不良结局,建议监测此类疾病人群的肝脏病变程度和DM并发症。
学后小测
1. MAFLD和DM有哪些共同的高危因素?
2. 临床上,“MAFLD相关肝硬化合并T2DM”的定义及治疗原则?
作者简介
丁雯瑾
上海交通大学附属新华医院消化内科
副主任医师、医学博士、硕士研究生导师
学术任职情况: 中华医学会肝病学分会药物性肝病学组委员,上海市医学会消化系病专科分会青年委员,上海市中西医结合学会器官纤维化专业委员会委员。
专业特长:1)消化性溃疡、胃食管反流病及功能性胃肠病的诊治;2)脂肪性肝病、药物性肝病及其它急慢性肝病的诊治。
承担科研任务(课题)情况: 近几年主持国家自然科学基金1项、省部级课题1项、局级课题3项等
获得荣誉情况: 获得“上海科技进步二等奖”、“上海市教委优青科研专项基金”、“上海市教委中青年教师国外访学计划”、“院优秀青年人才培养计划”、“上海交通大学医学院协同创新团队骨干”及交大医学院“杰出带教老师”、新华医院“优秀青年教师”、“优秀带教老师”等。
原创内容,转载须授权
查看更多