查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:复旦大学附属中山医院 陈巍峰 周平红
病例简介
患者,男性,52岁。因“反复上腹部隐痛不适3个月,外院胃镜检查发现胃角黏膜病变”于我院就诊。
患者3个月前无明显诱因出现反复上腹部隐痛,空腹时尤为明显,不伴有反酸、嗳气。外院胃镜检查发现胃角一平坦隆起黏膜病变,活检提示黏膜中度异型增生,遂转我院就诊。
内镜检查
普通胃镜检查:可见胃角小弯偏胃窦侧一直径1 cm的Ⅱa型病灶,近观可见病灶高低不平,表面略充血,中央可见凹陷糜烂,伴浅溃疡形成,边界清晰但不规则(图1)。
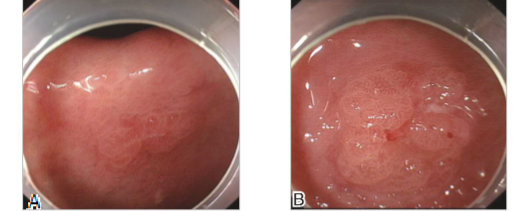
图1 病变处胃黏膜普通胃镜下所见
胃镜下靛胭脂染色:可见病灶轮廓,有助于判断病灶的范围(图2)。
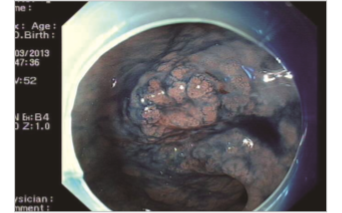
图2 病变处胃黏膜靛胭脂染色后胃镜下所见
窄带成像(NBI)内镜检查:可见病灶界限较为清晰,色泽较周围正常黏膜深,提示病灶区域血供较正常组织丰富。NBI+放大内镜下可见分界线,病灶中央的腺管开口形态与排列明显紊乱,并可见少许粗细不规则的微血管(图3)。
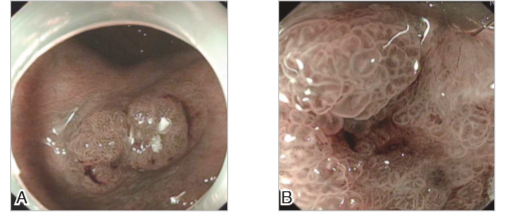
图3 病变处胃黏膜窄带成像内镜下所见
内镜诊断
高级别上皮内瘤变可能性大。
治疗
根据患者病史资料,结合我院内镜诊断,建议患者行内镜黏膜下剥离术(ESD,图4)。手术耗时30分钟,切除3 cm×3.5 cm大小标本。
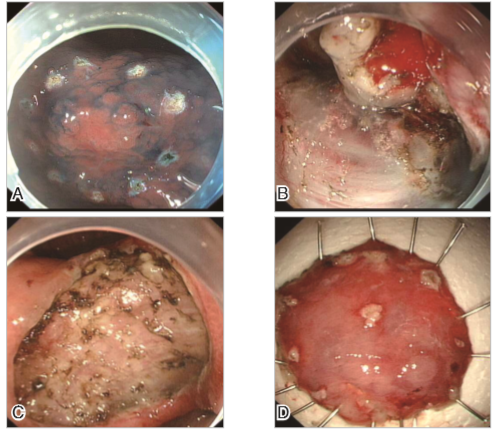
图4 ESD手术步骤(A 对病灶进行靛胭脂染色明确范围后进行边缘标记,B 边缘切开后进行黏膜下剥离,C 病灶切除后对创面暴露的黏膜下血管进行电凝凝固,D 完整剥离的标本)
病理检查与诊断
标本以5%福尔马林溶液固定后(图5),每隔2 mm进行切片。病理诊断:黏膜慢性炎症伴中度肠上皮化生,部分腺体中管状腺瘤改变伴高级别上皮内瘤变(图6)。基底切缘及周切缘未见病变累及。
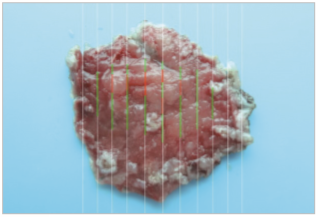
图5福尔马林溶液固定后的ESD切除标本(绿线区域为黏膜低级别上皮内瘤变,红线区域为高级别瘤变区域)
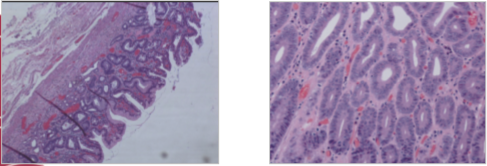
图6 ESD切除标本的病理切片
专家会诊意见与点评——ESD治疗胃黏膜病变:安全、微创
会诊专家:日本东京医科大学 后藤田卓至(Gotoda Takushi)
同意该例早期胃癌病例的内镜诊断。在病理诊断方面,按照日本现行的病理诊断标准,本例患者的病变应属于高分化腺癌,癌症局限于黏膜层内,对此,ESD是最佳的治疗方案。从术后病理检查结果来看,本例患者已完成治疗,不需要追加外科手术,只须定期随访即可。
早期胃癌患者术前是否须作超声胃镜以判断病变浸润深度?个人认为,有经验的内镜医师,通过普通内镜+NBI+放大内镜,对早期胃癌的诊断率以及病变浸润深度判断的准确率可达80%以上;而超声内镜检查受到黏膜下层纤维化、溃疡等因素的影响,其诊断准确率也仅为80%左右。因此,超声胃镜可以不作为ESD术前的常规检查项目。
对于内镜下发现的可疑病灶,如活检未能取到肿瘤组织,不必进行反复活检,可行ESD完整切除病灶,待明确病理诊断后再决定下一步治疗方案。因此,ESD也可被称之为“诊断性ESD”。
本文来自中国医学论坛报,未经授权,请勿转载
查看更多