查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





现病史
6周男性患儿,主诉呕吐伴腹泻2天,周身皮肤黏膜青紫1天。
患儿生后纯母乳喂养,2天前第一次喂养普通奶粉后3小时出现喷射性呕吐,日5-6次,呕吐物为胃内容物,无胆汁及血性物质,随后出现腹泻,7-8次/日,黄色稀水样便,家中口服“益生菌及蒙脱石散”治疗1天,症状无好转,1天前患儿再次喂养普通奶粉后出现周身皮肤黏膜青紫,逐渐加重,为求进一步诊治,于我院门诊就诊,门诊以“腹泻病、青紫原因待查”收入我科。病来患儿无感染患者接触史,无发热,无咳嗽流涕,精神状态较差,进乳较差,睡眠较前增多,尿量明显减少。
既往史、个人史、过敏史
无特殊。
家族史
患儿父亲有过敏性鼻炎病史,余无特殊。
入院检查
(1)体格检查
体温:36.1℃;呼吸:50次/分,血压:70/30mmHg;心率:200次/分,W:5.5kg,鼻导管吸氧2L/min 下经皮血氧饱和度可维持90%左右,一般状态差,前囟及眼窝明显凹陷,呼吸急促,无鼻扇及三凹征,皮肤、口唇黏膜、甲床呈明显紫绀,双瞳孔等大正圆,对光反射灵敏,咽赤,口腔黏膜光滑,颈软,气管居中,双肺听诊呼吸音粗,未闻及明显干湿啰音,心音低钝,心律齐,各瓣膜听诊区未及明显病理性杂音,腹略胀,无压痛,反跳痛及肌紧张,肝、脾肋下未及,未触及异常包块,肠鸣音5~6次/min,四肢活动可,肌张力可,肢端凉,CRT5 秒,神经系统查体未见异常。
(2)实验室检查
经皮血氧饱和度降低但动脉血气氧分压升高,明显的代谢性酸中毒,血常规白细胞↑,CRP↑,低白蛋白血症,便常规、便培养等未见异常。
动脉血气分析,血液呈巧克力样褐红色,高铁血红蛋白水平36.9%。
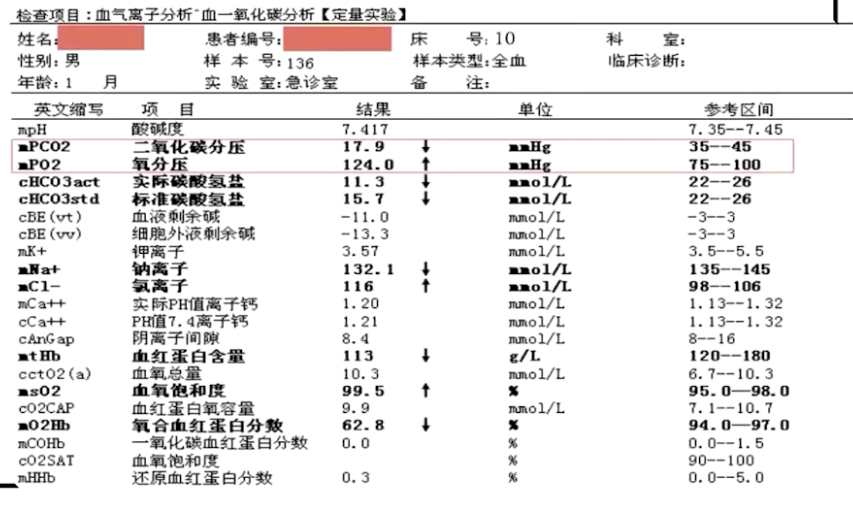
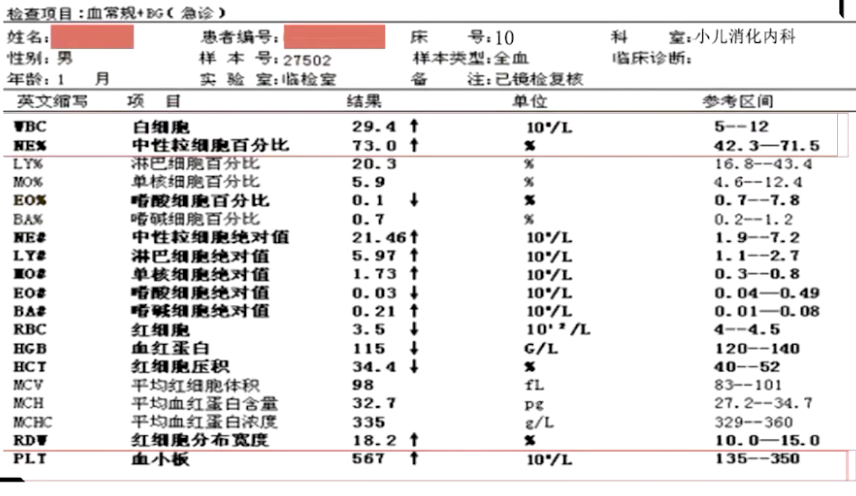
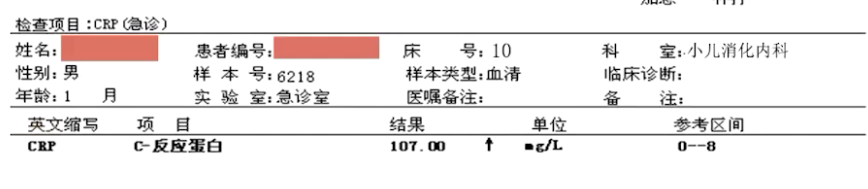
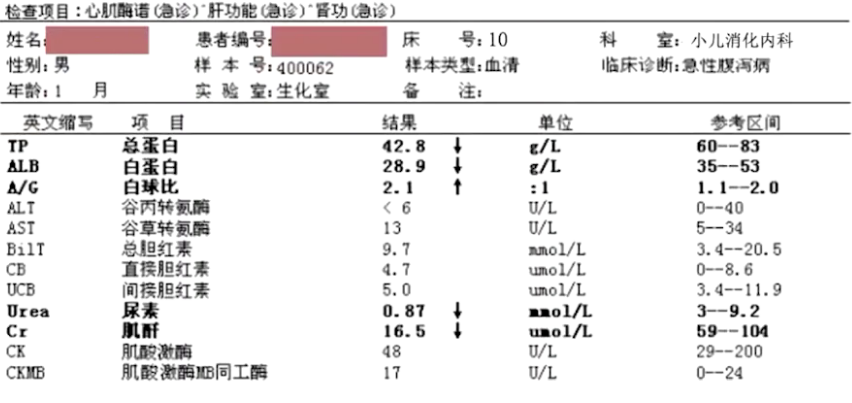

(3)影像学检查
胸片和心脏彩超未见异常。
全腹CT:全腹肠管扩张积气、积液,结肠内粪块较多。
初步诊断及治疗
败血症?中毒?食物过敏?遗传代谢病?
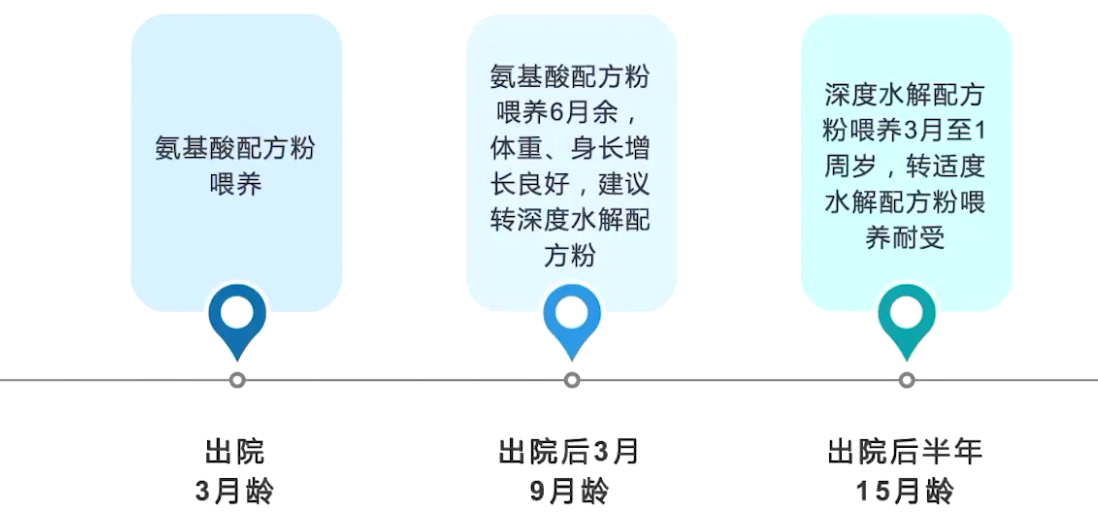
更换氨基酸配方粉喂养,经过积极的液体复苏等有效治疗,患儿各项指标逐渐恢复正常;告知家属患儿高度怀疑严重牛奶蛋白过敏;出院后建议母乳+氨基酸配方粉喂养,母亲严格回避牛奶制品饮食;需要进行口服激发实验阴性后方可再次摄入。
第二次住院
出院1个月后,患儿家属自行更换氨基酸配方粉为羊奶后2小时患儿再次出现呕吐,伴有周身皮肤黏膜紫绀。
查体皮肤、口唇黏膜、甲床轻度紫绀。
各项结果同第一次住院相似:白细胞计数和CRP升高;代谢性酸中毒;高铁血红蛋白血症;血尿遗传代谢病筛查未见异常。
明确诊断
食物蛋白(牛奶蛋白)诱导的小肠结肠炎综合征
1.定义
青紫(cyanosis),是指皮肤黏膜浅表毛细血管血液中的还原血红蛋白增多(>50g/L)或变性血红蛋白增多(高铁血红蛋白含量超过血红蛋白总量的15%)时,皮肤黏膜呈现青紫色,多见于黏膜及皮肤较薄、毛细血管丰富处,如口唇、鼻尖、两颊及指(趾)甲等处。
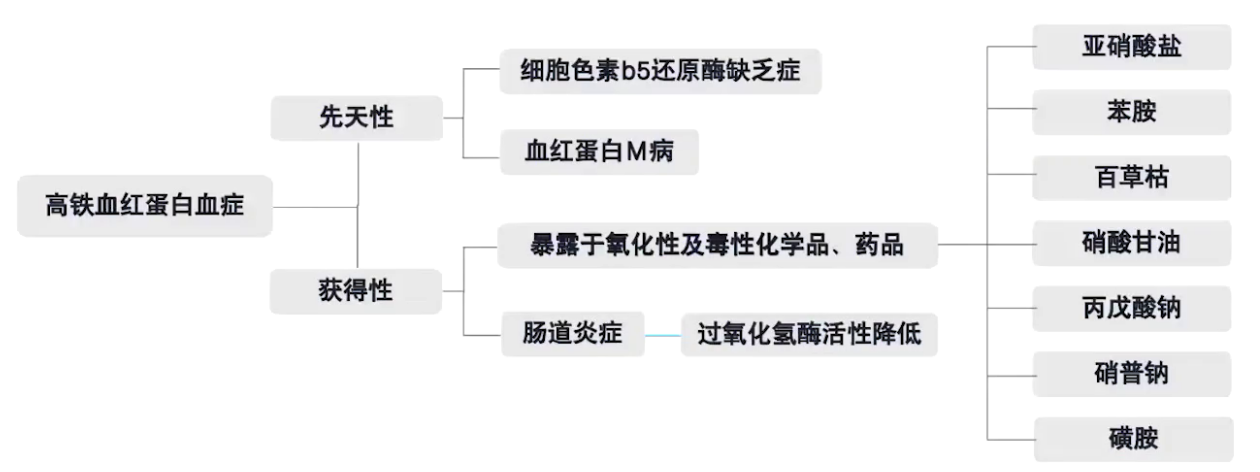
2.常见原因及分类

1.疾病特点
食物蛋白(牛奶蛋白)诱导的小肠结肠炎综合征(food protein-induced enterocolitis syndrome,FPIES)是一种非IgE介导的胃肠道过敏性疾病。目前发病机制尚未完全明确,普遍认为抗原特异性T细胞抗体和细胞因子共同参与肠道炎症,增加肠黏膜通透性与腔内液体渗出。也有研究认为是T细胞介导的IV型过敏反应,T细胞受食物特异性抗原刺激增殖,释放肿瘤坏死因子、白介素-5、白介素-13等细胞因子引发变态反应。内镜和病理活检发现结肠和回肠存在非特异性炎症反应,固有免疫细胞如单核细胞、中性粒细胞等也参与发病。
典型临床表现通常始于婴儿期,疾病的轻重程度主要取决于食物过敏原的暴露剂量和暴露频率;通常伴有中性粒细胞、血小板数目增加和CRP升高。
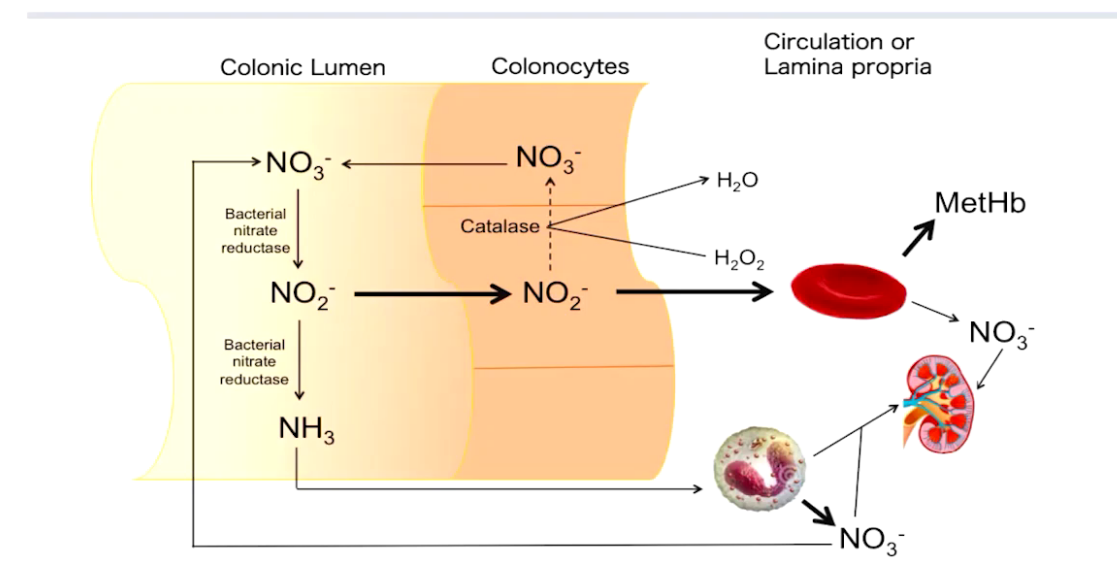
2.FPIES并发高铁血红蛋白血症
高铁血红蛋白血症 (Methemoglobinemia)是指由于各种化学物质或药物中毒引起血红蛋白分子中二价铁被三价铁所取代,致使其失去与氧结合的能力。当血中高铁血红蛋白量达到30g/L(3g/dL)时可出现发绀。
3、临床表现
(1)急性FPIES:符合主要标准(摄入可疑致敏食物1-4小时内呕吐,无经典IgE介导的皮肤或呼吸道过敏症状)及至少三个次要标准(再次进食同样食物出现反复呕吐、进食另一种食物1-4小时内反复呕吐、发病时重度嗜睡或皮肤苍白、需急诊就诊、需静脉输液支持、进食24小时内腹泻、低血压或低体温等)。症状仅发生一次时,确诊需进行口服激发试验。
(2)慢性FPIES:饮食中剔除可疑致敏食物后症状消退,再次引入该食物时症状急性复发,如1-4小时内呕吐,24小时内腹泻。未进行口服激发试验时,诊断为推断性诊断。
4、辅助检查
(1)实验室检查:约20%患者可并发IgE介导的食物过敏反应,有并发速发过敏反应者需进行食物特异性IgE检查。FPIES常导致全身性炎症反应,白细胞明显增多,C反应蛋白显著升高。慢性炎症可见贫血、低蛋白血症及外周血中性粒细胞及嗜酸性粒细胞增加。粪便检查多为非特异性,红细胞可增加,潜血试验阳性,粪便培养及病原学检查阴性。
(2)影像学检查:无特异性表现。慢性FPIES患儿胃肠道影像学检查可见气液平、直肠乙状结肠非特异性狭窄和指压征、十二指肠和空肠环形皱襞增厚、肠腔内液体增多,易误诊为坏死性小肠结肠炎。
(3)内镜检查:表现为黏膜损伤、直肠溃疡和出血。病理检查显示不同程度绒毛萎缩、组织水肿、隐窝脓肿及炎症细胞浸润等,但不推荐常规使用。
(4)口服激发试验(OFC):是诊断FPIES的金标准。主要标准为摄入可疑食物后1-4小时内出现呕吐,无典型IgE介导的皮肤和呼吸道过敏症状;次要标准包括嗜睡、皮肤苍白、进食5-10小时后出现腹泻、低血压、低体温、中性粒细胞绝对值增高大于1500等。满足主要标准且至少两个次要标准视为阳性。
5、鉴别诊断
(1)感染性胃肠炎:通常单次发作,常伴发热,有感染接触史。(2)败血症:补液治疗无效。
(3)坏死性小肠结肠炎:多在新生儿和小婴儿发病,病情进展迅速,有血便、休克,腹部平片可见肠壁积气。
(4)乳糖不耐受:进食液态奶和大量含乳糖制品后,出现排泄增多、腹胀、肠绞痛、腹泻、肠鸣音及呕吐等症状。
(5)神经系统疾病:发病与进食特定食物无关。
(6)胃食管反流性疾病:表现为慢性呕吐或仅上消化道症状,无腹泻。
6、治疗手段
(1)紧急治疗
及时建立静脉通道,维持血流动力学稳定;给予吸氧、机械通气或无创通气支持治疗;使用血管活性药物维持血压;可使用昂丹司琼预防和抑制呕吐,但有心脏疾病患儿慎用;常用甲强龙1mg/kg(最大剂量60-80mg)治疗;高铁血红蛋白血症使用亚甲蓝纠正;不推荐使用肾上腺素。
(2)长期管理
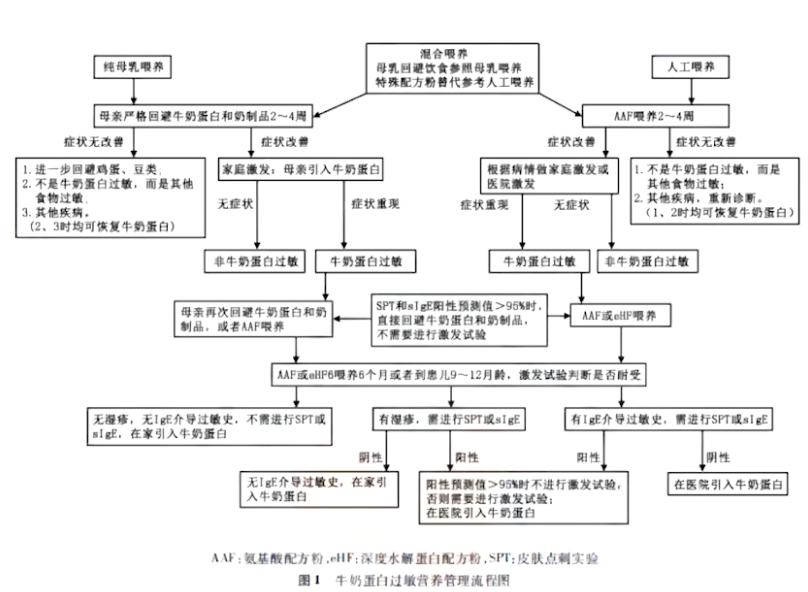
1)回避过敏食物:牛奶过敏婴儿若不能母乳喂养,建议更换为氨基酸配方粉或深度水解配方粉;母乳喂养婴儿发生FPIES,母亲应完全回避致敏食物。
2)辅食添加:不推荐将添加辅食时间推迟到6月龄之后,6月龄时从水果蔬菜开始,陆续添加其他辅食。
查看更多
专家点评
婴幼儿 FPIES(食物蛋白诱导小肠结肠炎综合征)诊治关键指引:
1、疾病认知:非 IgE 介导的 “凶险” 过敏
(1)本质:婴幼儿高发的非 IgE 介导胃肠道过敏性疾病,急性发作可致脱水、休克,慢性病程影响生长发育,需高度警惕。
(2)发病率:婴儿期累积发病率约 0.015%-6.7%,以色列队列研究显示为 0.34%,并非罕见病。
(3)致敏食物:急性 FPIES 以大米、燕麦最常见,其次为牛奶、大豆等;慢性 FPIES 以牛奶、大豆为主;年长儿多对鱼、贝类过敏,部分患儿可对多种食物过敏。
2、核心特征:呕吐为关键信号,需辨清急慢性表现
(1)急性 FPIES(典型表现)
发作时间:摄入致敏食物后 1-4 小时喷射性呕吐,5-10 小时后可能出现腹泻。
伴随症状:嗜睡、皮肤苍白,严重时脱水、代谢性酸中毒、低血压,甚至高铁血红蛋白血症(紫绀)、休克。
缓解特点:回避致敏食物 24 小时内症状多缓解。
(2)慢性 FPIES
表现:间歇性呕吐、慢性腹泻、体重不增(生长发育迟缓),严重者可出现低蛋白血症、脱水。
缓解特点:回避致敏食物 3-10 天症状才逐渐消失。
3、诊断要点:金标准 + 临床判断,避开检测误区
核心诊断:以 “症状 + 食物回避 - 激发试验” 为核心,口服食物激发实验(OFC)是金标准。
无需OFC:典型症状 + 回避致敏食物后缓解,首次诊断可临床判定。
需做OFC:病史/症状不典型、无法确定致敏食物、回避后症状持续,或需评估病情缓解情况(需在医院监护下进行,开通静脉通道,观察至少24小时)。
实验室检查:无特异性指标,血常规可见白细胞、中性粒细胞、血小板升高,CRP多正常或轻度升高;慢性病例可能有贫血、低蛋白血症;特异性 IgE 检测对诊断无效,不推荐常规做。
鉴别关键:需与急性胃肠炎、败血症、坏死性小肠结肠炎、速发过敏反应(无皮肤 / 呼吸道症状)、遗传代谢病等区分,核心是 FPIES 症状集中于消化道,无 IgE 介导的皮肤 / 呼吸道表现。
4、治疗与管理:紧急处理 + 长期回避,兼顾营养
(1)紧急治疗
核心:建立静脉通道,补液纠正脱水、维持血流动力学稳定;吸氧、必要时用血管活性药物。
对症:昂丹司琼止吐(心脏疾病患儿慎用)、甲强龙抗炎,高铁血红蛋白血症用亚甲蓝纠正;不推荐使用肾上腺素。
(2)长期管理
饮食回避:严格避免致敏食物,母乳喂养者母亲需回避相关食物,配方奶喂养者更换氨基酸配方粉。
辅食添加:不推迟至6月龄后,建议6月龄起从低敏食物(蔬菜、水果)开始逐步添加,密切观察反应。
复查监测:定期评估是否对致敏食物耐受,避免过度限制饮食导致营养不足。
5、预后提示:多数可耐受,无需过度焦虑
耐受规律:牛奶、大豆过敏者多在1岁左右耐受,谷类、鱼、贝类过敏可能持续至幼儿期,小麦耐受中位年龄约4.7岁。
关键:早期识别、规范回避与科学添加辅食,多数患儿预后良好,不影响长远生长发育。