查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





现 状
随着CT肺部体检或肺癌筛查已广为接受,并越来越普及。肺部小结节的发现率越来越高,已逐渐成为公众关注的健康热点问题。
少数小结节患者被诊断为早期肺癌,最终得到了及时手术而完全康复。
由于早期肺癌与良性病变的CT表现差异细微,甚至极为相似,两者鉴别诊断往往依赖于医生的经验和技术,有相当一部分患者需要持续的CT观察随访。
由于缺乏这方面的知识和科学指导,因此患者往往非常纠结和焦虑,生过恶性肿瘤的患者如查出肺小结节就更为恐慌了。
小编今天很给力
特别请到了
医院第一临床医学院副院长
放射科主任胡春洪教授
来给大家讲讲关于肺小结节那些事!
肺小结节是啥概念?
第一问
肺结节并不是一个疾病的名称,它是指在胸片和CT上存在的直径小于3cm、边界较清楚且密度高于正常肺组织的类圆形阴影,所以它是一种征象。
当阴影(亦称病灶)直径小于2 cm时,称为小结节;直径在1 cm以下的,称为微小结节。目前的多层螺旋CT可发现小至2-3 mm的结节。
需要特别说明的是:X线胸片是难以检出微结节的!
X线胸片是难以检出微结节的。由于胸片技术的局限性,有时甚至对小结节都不能很好的显示,更不用说诊断结节的性质了,这也是为什么肺癌筛查建议用螺旋CT的原因和依据。
哪些疾病可表现为小结节?
第二问
临床上许多疾病都可以以肺小结节的形式出现,如肺部炎症和感染、肺泡出血、肉芽肿、肺泡塌陷、碳末沉积、肺内淋巴结、良性肿瘤等等,当然还有肺癌。
所以说,肺小结节不等于肺癌,而且大部分不是癌!
磨玻璃结节是不是更可怕?
第三问
肺内病变一般都会沿着肺泡壁或者直接向肺泡内生长,最终填满或者破坏整个肺泡。当病变组织仅仅沿着肺泡壁生长而肺泡大部分保存时,但病变密度升高但又不足以掩盖其中走行的正常血管和支气管影,犹如透过磨砂玻璃仍然观察到窗外的树影般,故名纯磨玻璃影(结节),英文缩写pGGO(pGGN)。
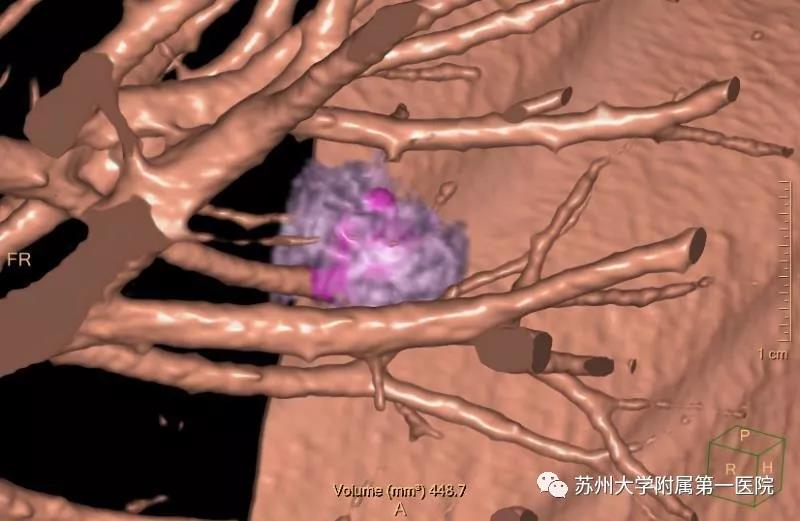
三维影像下的磨玻璃结节(紫色状物)
随着病变的发展,当病变组织完全填满肺泡时,病变密度掩盖了其中走行的血管和支气管影,称为实性结节(SN)。如果磨玻璃影基础上部分区域出现实性成分,则称为混合磨玻璃结节(mGGN)
从上可见,磨玻璃结节、实性结节与病变的生长方式及状态有关,与病变的良恶性并无直接对应关系,因此,不能简单认为磨玻璃结节比实性结节更可怕。
如何确定肺小结节的性质?
第四问
小编提醒,最重要最关键最核心的问题来了,请大家放慢手指滑动的速度哦!
既然肺小结节可由多种疾病引起,而且肺癌的总体概率并不高,有文献报道称,恶性占比不足10%。但是对每个患者而言,只有0和100%之分。因此,肺小结节的定性诊断是核心问题。
医生判断肺小结节的良恶性主要依据高分辨率薄层CT肺窗图像上的表现,比如结节的大小、密度、形态及边缘、内部情况等综合判断。一般而言,体积较大,密度混杂,具有毛刺、分叶、胸膜牵拉、内部有空泡征及细支气管通气征等表现者,恶性的概率增大。具有上述表现越多,诊断肺癌的可信度越高。
遗憾的是,现实情况要复杂得多!一方面,恶性肺小结节中具有上述典型征象者并不多;另一方面,上述提示恶性的征象认定带有一定的主观性,受阅片医生的经验影响较大,往往是仁者见仁,智者见智。
对于良恶性质难以确定者,多数情况下,需要CT随访复查。
随访中如发现病灶增大、密度增高或实性成分增加等征象时,提示病变极可能为恶性,应建议手术切除。
如果没有变化,则需要继续随访观察。至于隔多长时间CT复查,要持续随访多久,是有专家共识的。
过度频繁的CT复查非但对诊断无助,而且射线辐射对人体有害;反之,故意拉长复查时间甚至不随访,可能失去最佳干预时机。总之,要制定和执行科学的随访计划。
有没有比CT更好的诊断方法?
第五问
有些患者急于早日明确肺小结节的性质,也担心长期多次随访带来的辐射损伤,想寻求比CT更好的诊断方法!
//
关键词搜索:PET-CT
//
患者经常询问PET-CT是否更好?总体上看,PET-CT确实在恶性肿瘤的早期发现早期诊断中作用独特,敏感性高。
但对于肺小结节而言,其定性诊断价值确实有限,因为大部分恶性肺小结节对PET-CT所用核素不摄取或轻度摄取,敏感性不高!
//
关键词搜索:穿刺活检
//
肺结节穿刺活检也许是术前定性诊断的终极手段,但是由于病灶较小,穿刺取材较为困难!
有时候费尽九牛二虎之力取得的组织样本因缺乏代表性而会出现假阴性结果。同时也存在气胸等并发症的风险。因此一般不建议常规使用。
烦人的肺小结节为何不一刀了断?
第六问
对于CT确定的良性或者恶性小结节患者而言,后续处理倒也简单。
但是对于性质待定的肺小结节,需要多次甚至持续几年的CT随访,确实比较麻烦和纠结。关键是有些患者最终还是免不了手术!
故有患者前来咨询如下问题:
Q
既然如此闹心,手术切了,岂不更省事干脆?
答案是否定的!
第一,即使是微创手术,并非无创,任何手术都有风险,所以不可随意;
第二,手术切除病灶的同时,其周围的肺组织多少也会切除,尤其是位置较深或者靠近肺门部的结节,往往需要切除肺段甚至一个肺叶。
这样导致肺呼吸储备功能下降,如果其他肺叶今后再出现需要切除的小结节,可能面临呼吸功能不够的窘境。
通俗地讲,那些本可以通过短期随访复查排除恶性可能的小结节,如果贸然手术切除了,那就亏了;
第三,对于小结节而言,即使是恶性结节,其生长也经历一个相对长的过程。
从癌前病变(不典型腺瘤样增生,AAH)、原位癌(AIS)、微浸润腺癌(MIA),再到浸润性腺癌(IAC)是逐步演变的,微浸润腺癌手术后5年生存率几乎与原位癌一样(几乎100%),而且一般不需要后续放化疗。
这也是为何肺小结节可以进行随访观察的循证医学依据!
哪些人群要特别警惕?
第七问
具有下列情形的肺小结节人群需要尤其注意,也就是所谓高危人群。同等情况下,对于高危人群随访的频率要高些,处理要相对积极些。
肺癌高危人群定义为:
年龄50-75岁;
至少合并以下一项危险因素:
①吸烟≥20包/年,其中也包括曾经吸烟,但戒烟时间不足15年者;②被动吸烟者;③有职业暴露史(石棉、铍、铀、氡等接触者);④有恶性肿瘤病史或肺癌家族史;⑤有COPD 或弥漫性肺纤维化病史。
总之,肺小结节人群越来越庞大,已成为公众关注的健康问题。发现肺结节后,应在专业医生的指导下,制定科学的检查和处理方案,过度恐慌或放任不管,均不可取。通俗讲,对待肺小结节要做到:战略上藐视它,战术上重视它。
胡春洪简介
主任医师、教授、博士生导师。任职中华放射学会心胸学组副组长,中国医师协会放射医师分会委员兼呼吸专委会副主任委员,中国肺癌防治联盟医学影像专委会副主任委员等等
从事医学影像(CT、MRI诊断)医疗、教学、科研工作32年,成绩显著。医疗技术精湛,在中枢神经及呼吸系统疾病影像诊断等具有较高造诣,开设影像诊断(肺小结节诊断)高级门诊,深受好评。有关肺癌CT筛查的临床研究先后获得科技部国家重点研发计划、苏州市卫计委临床重点病种诊疗项目及苏州市科技局民生科技项目资助。
来源:苏州大学附属第一医院
查看更多