查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





编者按
为防止由持续性腹部炎症导致的腹膜功能丧失,指南建议对难治性腹膜透析相关性腹膜炎(rPDAP)患者尽早拔管。为了准确识别出对难治性腹膜炎治疗无应答的高风险患者群体,中山大学附属第一医院肾内科阳晓教授团队创建了一个预测腹膜炎治疗有效性的模型,相关研究结果近日在欧洲肾脏协会-欧洲透析与移植协会(ERA-EDTA)的官方期刊Clinical Kidney Journal杂志发表,董晓医生为第一作者,阳晓教授为通讯作者。
图1. 相关研究结果近期在Clinical Kidney Journal杂志发表

本观察性队列研究纳入了2011年1月1日至2020年12月31日期间的腹透患者。采用多元逻辑回归分析探讨影响难治性腹膜炎发生和预后的因素,并构建难治性腹膜炎治疗成功率的预测模型。绘制受试者工作特征曲线、校准曲线和决策曲线,以评估模型的预测性能。
图2. 预测模型构建流程图

研究期间,本中心共发生1397例腹透相关性腹膜炎,其中558例被诊断为难治性腹膜炎(rPDAP),难治性腹膜炎的发病率为0.047例/患者年。本研究纳入了440例难治性腹膜炎患者。其中,304例(69.1%)成功治愈,136例(30.9%)治疗失败,包括19例(13.9%)死亡,85例(62.5%)转为血液透析,32例(23.5%)腹膜炎复发/再发。
表1. 治疗成功与治疗失败两组间病原微生物学的构成
透析液培养结果显示,132例(30.0%)患者感染革兰阳性菌,161例(36.6%)感染革兰阴性菌。多元逻辑回归分析显示,腹膜炎发作次数≤3次与难治性腹膜炎预后良好相关,但腹膜炎第3天腹透液中的白细胞(WBC)计数或第5天WBC计数≥300×106/L、革兰阴性菌感染以及腹透持续时间较长与预后不良相关。训练数据集的C统计值为0.870(95%CI:0.821–0.918)。校准曲线和临床决策曲线也证明,该列线图能够准确预测难治性腹膜炎患者的治疗成功率。
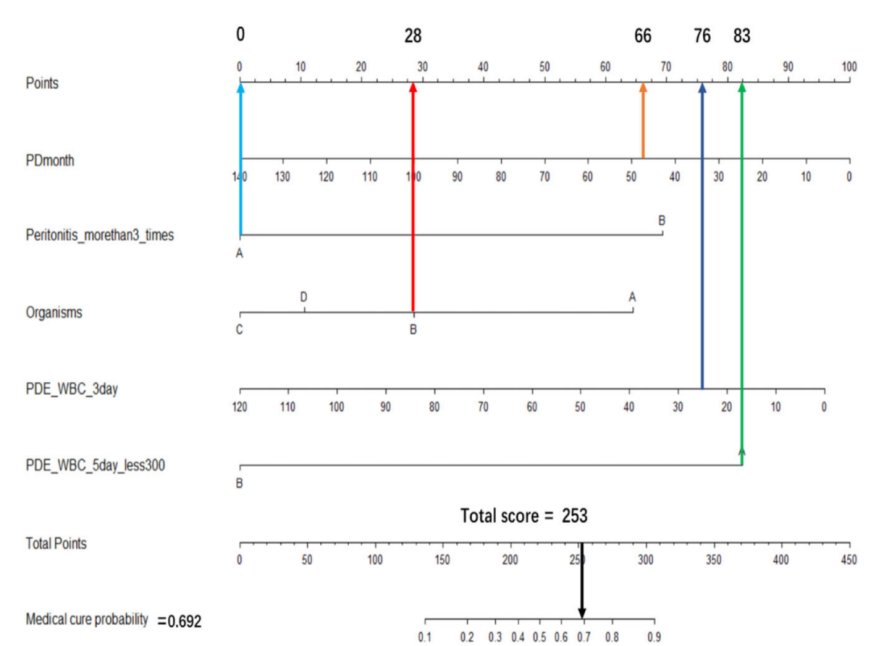
图4. 基于诺模图的训练集(A)和验证集(B)的受试者工作特征(ROC)曲线
图5. 预测模型校准曲线(A)训练集校准曲线和(B)验证集校准曲线
图6. 预测模型的决策曲线分析:(A)培训队列,(B)验证队列
图7. 基于随机森林模型对临床协变量的重要性进行排序(A);随机森林模型验证集预测难治性贫腹膜炎的roc曲线(B)

本研究中,难治性腹膜炎的发病率为每患者年0.047例,占总腹膜炎病例的39.9%。腹水培养结果主要为革兰阴性菌,且69.1%难治性腹膜炎患者治疗成功。我们将多个线性回归效应显著的独立变量组合并筛选进入列线图模型,这些变量包括:既往腹膜炎发作次数超过3次、病原微生物、腹膜炎第5天腹透液中的WBC计数超过300×106/L、腹膜炎第3天腹透液中的WBC计数以及腹透持续时间。内部验证结果显示,该模型对难治性腹膜炎治疗成功的定量预测功能良好。使用训练数据集和验证数据集通过ROC曲线分析计算得到的曲线下面积(AUC)均大于0.75,这表明该模型能够相对准确地预测难治性腹膜炎的治疗成功。
值得注意的是,尽管我们中心的腹膜炎发病率较低(每患者年0.15例),但难治性腹膜炎的发病率相对较高。尽管发病率有所不同,但难治性腹膜炎的高治疗失败率严重影响了腹透患者的技术生存率。根据我们的数据,难治性腹膜炎占所有腹膜炎病例的39.9%。我们认为,难治性腹膜炎发病率较高的原因与腹透时间长以及部分患者延迟或未能及时接受正规抗生素治疗有关。在我们中心的一项前瞻性研究中,腹透患者的5年技术生存率可达85%,而这些长期腹透患者具有营养不良、免疫力下降、残余肾功能下降以及耐药菌株增加等特点,可能导致难治性腹膜炎的发病率增加。由于时间跨度长、距离远导致的治疗延迟以及主观原因,也是难治性腹膜炎的重要原因之一,约9.3%(52例)的难治性腹膜炎患者在症状出现后72小时才接受正规抗生素治疗。中国最近两项关于难治性腹膜炎的研究也报告了相对较高的难治性腹膜炎发生率,分别为32%和34%,但并没有提供延迟治疗患者的数据。
2022年国际腹透学会(ISPD)指南建议,一旦获得培养和药敏结果,应调整抗生素治疗。如果患者能够及时进行透析液培养,通常可以在难治性腹膜炎诊断之前获得透析液培养结果,然后根据透析液常规结果调整抗生素方案。因此,与一般腹膜炎治疗不同,难治性腹膜炎的治疗往往不是经验性的,而是根据培养结果进行调整的。在本研究中,rPDAP的透析液培养阴性率略高于之前PDAP研究的结果(26.6% vs 24.2%)。Thammishetti等人的93例rPDAP研究显示,在其难治性腹膜炎队列中,革兰阳性菌占11.8%,革兰阴性菌占17.2%。而在Wang等人的研究中,革兰阳性菌感染占主导(70.4%),主要为葡萄球菌(51.9%)。这些结果与本研究不同,可能与中心的致病菌谱和耐药率不同有关。由于各种革兰阴性菌腹膜炎的预后比革兰阳性菌腹膜炎更差,这可能是革兰阴性菌更容易发展为难治性腹膜炎的原因。在本研究中,培养阴性腹膜炎的比例高于2022年ISPD指南要求的透析液培养阴性率<15%。我们认为,这可能与难治性腹膜炎患者中存在由非典型病原体(结核分枝杆菌、支原体、病毒等)引起的腹膜炎有关。这种类型的腹膜炎通常难以培养,因此难以诊断且预后不良,导致治疗效果不佳且容易发展为难治性腹膜炎。此外,部分患者在早期标准化治疗前使用了抗生素,导致患者培养结果为阴性。
在以往预测腹膜炎治疗结果的模型中,腹透液中的WBC一直是一个重要的预测指标。在一项利用机器学习评估腹膜炎治疗结果的研究中,腹透液中第5天的WBC是最重要的预测指标。中国香港的一项研究表明,腹透液中第3天(OR 9.03)和第5天(OR 7.38)WBC计数>1000/mm3均是导致技术失败的重要预测因素。一项纳入多中心数据的泰国预测模型显示,第5天的细胞计数能更好地反映治疗效果。预测结果显示,第5天WBC计数>1000/mm3的分布比例高于透析第3~4天(6.5 vs. 1.5)。在我们的预测模型中,当我们尝试将腹透液中第5天和第3天WBC<300×106/L纳入最终模型时,发现第3天腹透液中WBC<300×106/L与治疗成功结果呈负相关。在多元分析中,腹膜炎第5天腹透液中的WBC影响了最终结果。提示在第3天,腹透液中的WBC<300×106/L,而在第5天,由于腹透液中WBC水平反复升高,患者的治疗时间延长,从而导致治疗失败。
本研究结果还表明,腹透持续时间是复发性腹透相关性腹膜炎治疗失败的独立危险因素,且治愈组患者的平均透析持续时间显著短于失败组。多项研究表明,长期透析史是腹透相关性腹膜炎(PDAP)患者拔管、死亡和治疗失败的独立危险因素。美国的一项研究表明,长期透析的患者血白蛋白水平较低,在遇到腹膜炎时往往预后不良。此外,长期腹透患者持续接触葡萄糖和葡萄糖降解产物可导致腹膜功能受损,从而导致患者退出腹透。本研究还发现,既往PDAP发作>3次也是rPDAP治疗失败的预测因素。早期研究表明,频繁发生腹膜炎是患者死亡的独立危险因素。腹膜炎的年发病率每增加0.5次,死亡风险就会增加4%-11%。随着透析时间的延长,患者对无菌观念的逐渐漠视和非标准操作容易导致PDAP反复发作。反复炎症会加速蛋白质丢失,进一步加重营养不良。因此,对于长期透析且PDAP反复发作的患者,应加强对此类人群的管理和再培训可能有助于减少rPDAP的发生,降低技术失败率。
与以往的腹膜炎预后预测模型相比,我们的预测模型可能更准确,这可能与我们所选的研究队列有关。在初步治疗后,预测难治性腹膜炎的诊断条件比新发腹膜炎更多。此外,纳入的样本量在以往的难治性腹膜炎研究中具有显著优势。最后,应用列线图可以更直观、方便地获取决策所需的数据,为临床决策提供直观的参考。对于治愈率较高的患者,应给予持续的抗生素治疗,并适当延长拔管观察期。如果治愈率较低,则建议转为血液透析,并直接拔除导管,以进一步避免并发症的发生。
然而,该模型仍存在一些需要改进的缺陷。首先,其他与PDAP相关的炎症指标,包括C反应蛋白、降钙素原和白细胞介素-6,也可能与预测透析患者的治疗结果相关,但并未纳入最终预测模型。其次,回顾性观察研究方法容易产生选择偏倚和未充分考虑的混杂因素。第三,部分患者因紧急转诊而延误治疗,这可能会影响患者。最后,这是一项单中心研究,可能限制了研究结果的普遍性。因此,需要在不同地理和临床环境中对该列线图进行外部验证。

本研究建立了一个预测难治性腹膜炎治疗结果的模型,并绘制了一个列线图,以帮助医生评估持续性不卧床腹透相关性腹膜炎治疗成功的可能性。该模型可用于评估患者在常规抗生素治疗5天后透析液WBC仍>100×106/L的情况。当治疗失败的风险较高时,患者应转为血液透析治疗,并应及时拔除腹透导管,以减少严重腹膜炎并发症的发生。今后需其他腹透中心或更大腹透数据集进行外部验证使该列线图得到进一步完善。

来源:肾脏在线 Nephrology Online
查看更多