查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





病例分享
林宗斌 医师
浙江省人民医院重症医学科 主治医师
浙江省医师协会体外生命支持专业委员会青年委员
浙江省残疾人康复协会重症康复与感染控制专业委员会青年委员
浙江省人民医院体外生命支持小组成员
浙江省人民医院重症支气管镜培训负责人
浙江省人民医院重症超声培训讲师
发表专业论文多篇,其中SCI收录5篇
承担/参与省级和厅级课题3项
擅长重症呼吸、重症感染及危重症患者术后管理等领域
基本情况
女性,51岁。患者入院5天前餐后出现上腹痛伴恶心呕吐,无畏寒发热,无胸闷胸痛,无神志不清,于当地医院就诊,2024-3-30 CT提示:急性胰腺炎伴周围渗出、积液;查血常规、生化常规示:白细胞 18x109/L,中性粒细胞百分比 88.7%,超敏C反应蛋白 58.4 mg/L,淀粉酶 391.8 U/L,甘油三酯 4.78 mmol/L;2024-4-1 CT复查提示:急性胰腺炎伴胰周多发渗出、积液,较前进展。两肺多发感染伴部分实变;治疗上予连续肾脏替代治疗(CRRT)清除体内代谢废物及维持水电解质平衡、头孢哌酮钠-舒巴坦钠抗感染、禁食、降脂、抑酶、抑酸等对症支持治疗后,为求进一步治疗于2024-4-3拟“重症胰腺炎”收治入院。
既往史
患者既往体质良好。否认“糖尿病”、“肾病”、“血液病”、“冠心病”、“心脏病”等病史。
辅助检查
2024-3-30 血常规、生化常规示:白细胞18x109/L ,中性粒细胞百分比 88.7%,超敏C反应蛋白 58.4 mg/L,淀粉酶 391.8 U/L,甘油三酯 4.78 mmol/L,白蛋白 32 g/L。
2024-3-30 CT:急性胰腺炎伴周围渗出、积液。
2024-4-1 CT复查:急性胰腺炎伴胰周多发渗出、积液,较前进展。两肺多发感染伴部分实变。
治疗经过
4-3 考虑脓毒症、ARDS、重症胰腺炎,予亚胺培南西司他丁钠1 g q8h抗感染治疗,补液、阿托伐他汀钙降脂稳斑,CRRT吸附炎症介质,镇痛,禁食、通便、抑制胰酶分泌等综合治疗。气管插管呼吸机辅助通气、人血白蛋白输注等对症支持治疗。
图1 动脉血气分析
图2 胸片&腹部平片 (4-4)
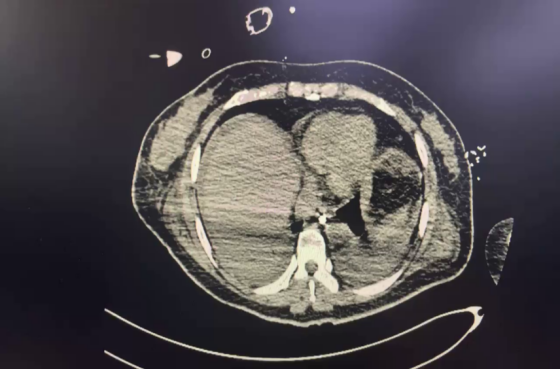
4-8 腹腔引流后腹内压仍高,约15 cmH2O,但腹胀情况较前改善,且鼻肠管已置入,故启动肠内营养支持(肠内营养混悬剂500 ml),辅以静脉营养支持治疗。
4-10 经治疗后患者呼吸情况改善,拔除气管插管并复查CT,肠穿孔不能排除,暂停肠内营养。
图4 复查CT(4-10)
图5 再次腹腔穿刺引流(4-10 )
患者持续高热,炎症指标高,腹胀,CT提示肠穿孔不能排除,行增强CT检查。
图6 复查腹部增强CT(4-11)
4-11 全院会诊后予鼻饲亚甲蓝20 mg明确是否存在穿孔;考虑腹腔感染反复,与家属沟通后,加用依拉环素75 mg q12h联合亚胺培南西司他丁钠1 g q8h抗感染治疗;继续人血白蛋白10 g q12h 静脉滴注。
4-13 根据病原菌检测结果,调整抗生素为依拉环素75 mg q12h+黏菌素针75万IU q12h+卡泊芬净50 mg qd,继续人血白蛋白静脉滴注支持治疗。
图7 腹水及血培养(4-13)
4-16 肠穿孔不除外,鼻肠管难以常规置入,营养建立不佳,介入引导下鼻肠管置入。
4-17 肠穿孔进展,开腹探查。
4-19 根据病原菌血依据,调整抗生素为黏菌素75万IU q12h+亚胺培南西司他丁钠1 g q8h+卡泊芬净50 mg qd+万古霉素1 g q12h,继续人血白蛋白静脉滴注支持治疗。
4-28 腹腔内出血,介入止血。后续继续抗感染及全身脏器功能支持等对症支持治疗,经治疗后患者病情稳定,营养支持跟进,家属要求转院继续后续治疗。
病例点评
杨向红 教授
主任医生、博士生导师
浙江省人民医院重症医学科主任 学科带头人
杭州医学院危重病教研室主任
中华医学会重症医学分会重症肾脏学组委员
中国医师学会重症医师分会围手术期管理专业学组委员
中国卫生信息与健康医疗大数据学会重症医学分会常委
中国女医师学会重症医学分会常委
浙江省医学会重症医学分会副主任委员
浙江省数理医学学会重症医学专委会主任委员
浙江省551卫生高层次创新人才
重症胰腺炎是一种进展迅速且可导致脓毒症、急性呼吸窘迫综合征(ARDS)、腹腔间隔室综合征等多种严重并发症的疾病。因此,早期干预、积极抗炎以及降低腹内压等综合治疗管理至关重要。
该患者是一名51岁中年女性,因上腹痛伴恶心5天从外院转入。转入时,患者已经出现了呼吸困难、腹胀、发热及炎症指标升高等多种并发症,符合急性胰腺炎的诊断标准。考虑到患者无胆石症及酗酒史,且甘油三酯水平升高,初步判断病因可能与高甘油三酯血症相关。此外,该患者存在包括呼吸衰竭、腹腔高压在内的多器官功能障碍持续超过48小时,根据亚特兰大分级标准该患者病情严重程度为重症。
在治疗方面,患者接受了以目标导向的液体治疗、器官功能维持、感染控制和多学科团队协作的规范化治疗。液体治疗首选晶体液,但当脓毒性休克液体复苏超30 ml/kg血流不稳时可选用白蛋白等胶体液。同时进行多器官功能保护,包括因腹胀、氧合差等采用机械通气进行呼吸支持;因炎症反应明显行CRRT,治疗后小便恢复正常;胃肠功能受影响,在症状改善后给予滋养性喂养。并通过穿刺引流及抗生素治疗以控制感染,同时根据穿刺引流情况及培养结果进行抗感染治疗。治疗过程中,及时且定期的影像学检查,如超声和CT,对于监测病情变化极为重要。若检查发现腹腔内渗出液增多,应尽早进行穿刺引流,对十二指肠周边穿孔先行保守治疗,效果不佳则选择手术干预,对腹腔内出血先予造影栓塞治疗,以减少后续感染和肠麻痹的风险。
在治疗重症急性胰腺炎时,应遵循诊疗流程,明确病因,除针对病因治疗外,控制炎症反应及减少渗出同样重要。因大部分患者可能无法耐受大量晶体液,因此适当的早期使用人血白蛋白有助于改善循环和增加胶体渗透压,从而减少渗出。人血白蛋白具有多种生理功能。脓毒性休克时,可作为复苏液体,安全且可改善病死率,晶体液复苏后血流不稳可考虑输注,达到一定条件即可停止。失血性休克、创伤等情况则不作为首选,但出现低蛋白血症时可考虑输注。腹部外科手术后白蛋白水平较低易致消化道瘘,可输注白蛋白并维持在一定水平以防止严重并发症发生。心脏外科手术低白蛋白血症发生率高,及时应用白蛋白有助于液体复苏。而颅脑创伤则不推荐白蛋白作为首选液体,但其在出血类疾病的治疗中,安全且可改善神经功能预后[1]。2018年,国家药品监督管理局药品审评中心制订了《人血白蛋白说明书(修改稿)》[2],进一步规范了我国白蛋白的临床应用,明确白蛋白适应证为血容量不足的紧急治疗、显著的低白蛋白血症、新生儿高胆红素血症、ARDS治疗以及某些手术治疗和特殊类型血液透析的辅助治疗。
该患者通过规范治疗与多学科团队协作,得到有效控制,最终恢复健康。该案例展示了病因治疗、液体复苏、感染控制和并发症处理,以及人血白蛋白合理应用在重症急性胰腺炎治疗中重要意义,有助于推动白蛋白在脓毒症治疗过程中的规范化发展。在未来,期待对人血白蛋白在临床上的更多作用进行探索和交流,以便为类似的危重患者提供更有效的治疗方法。
参考文献:
1.Yu YT,et al. Chin Med J (Engl). 2021 Jul 20;134(14):1639-1654.
2.国家药品监督管理局药品审评中心.关于公开征求“人血白蛋白说明书(修订稿)”意见的通知[EB/OL].
查看更多