查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:河南大学淮河医院 杜永光
前 言
有一种年龄叫花样年华,有一种活力叫青春四射,有一种说法叫年轻真好。20岁的青春本是我们生命中最灿烂的时期,充满希望和阳光,充满快乐和甜蜜。然而“天有不测风云,人有旦夕祸福”,花样年华的少女此刻全身酸痛,皮肤瘀斑,是什么原因让她遭受如此痛苦的折磨呢?
案例经过
患者,女,20岁。主诉:全身酸痛伴有皮肤瘀斑10天余
现病史:10余天前患者无明显诱因出现全身酸痛,以双侧膝关节及腰椎疼痛为主,伴有皮肤散在瘀斑,伴头晕、头痛,伴纳差、乏力,无发热、咳嗽、咳痰,无腹痛、腹泻,无尿频、尿急、尿痛等不适症状。
在当地医院查血常规提示,白细胞15.06×109/L,红细胞4.32×1012/L,血红蛋白129g/L,血小板29×109/L,凝血功能未见异常,头颅CT,胸片,阑尾及子宫附件彩超均未见异常。门诊以“血小板减少查因”收入血液科。
查体:T36℃,P104次/分,R21次/分,BP 98/77mmHg.全身皮肤散在多处瘀斑。浅表淋巴结未触及肿大、肝脾肋下未触及。
入院后患者做了相关实验室检查:
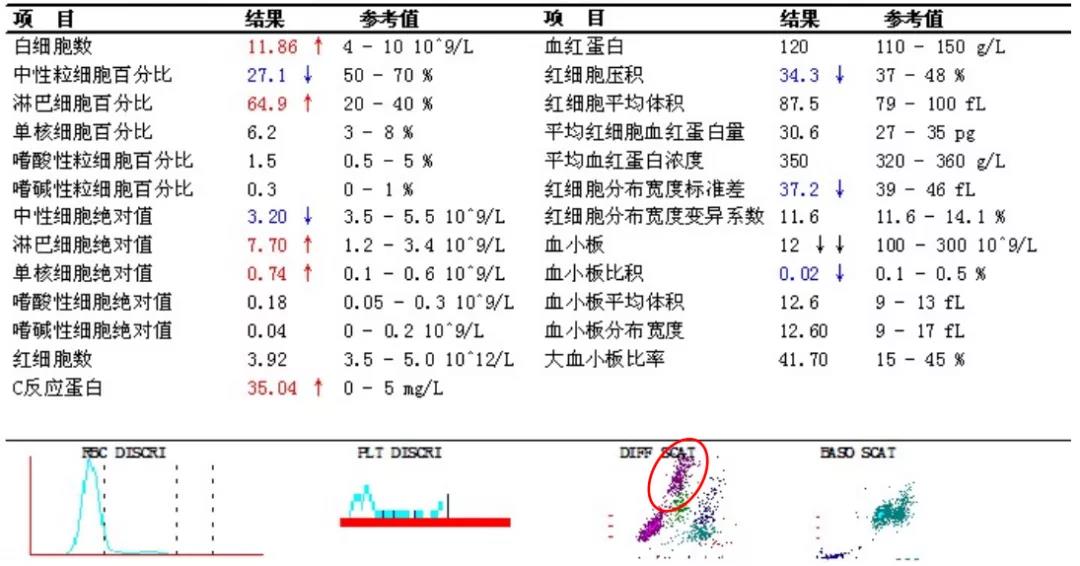
血常规:
凝血功能:

常规生化:

大便常规:

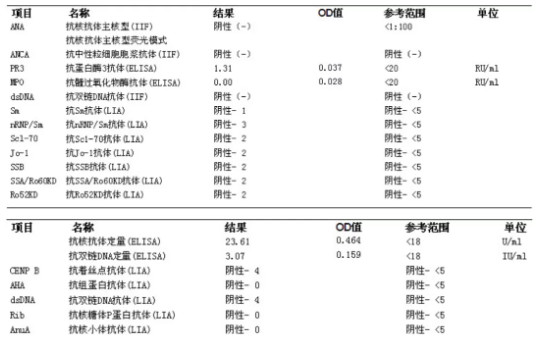
自身免疫:
尿常规:

案例分析
查阅病程记录得知,患者为青年女性,全身酸痛,以双侧膝关节及腰椎疼痛为主,伴皮肤瘀斑10余天,伴头痛、头晕、纳差、乏力等症状,血常规提示血小板减少达危急值,需查找血小板减少原因:不排除ITP、急性白血病、MDS等血液系统疾病的可能,需完善骨髓细胞学检查明确病情;自身免疫性疾病也不排除,需完善自身抗体检查;患者头痛、血小板减少,不排除病毒感染、流行性出血热等引起的继发性血小板减少的可能。需完善相关抗体检查。
从实验室角度分析:
血常规结果,患者白细胞、淋巴细胞增高,血小板减少,血小板直方图有锯齿状改变。对于初诊的患者,如果血小板减低,且直方图异常,按照血常规复检规则,需要涂片镜检以鉴别是否存在血小板假性减低的可能,特别是患者其他血常规指标正常,且临床无明显出血症状时。
此情况必须涂片镜检,以防止出现像EDTA依赖性血小板假性减少的情况。鉴于此患者有临床出血症状,推测其血小板减低应该是真性减低。不过,该份血常规报告最关键的是白细胞散点图有明显异常。在原始细胞/异常淋巴细胞区域出现了大量的散点(血常规散点图红圈内),提示外周血存在异常的细胞。需要涂片镜检。

▲ 10×100倍 外周血

▲ 10×100倍 外周血
镜检结果:1.血小板少见;2.可见一类异常细胞:胞体偏大、椭圆形或不规则形,胞浆量少、蓝色、部分胞浆可见穿凿样空泡,胞核呈椭圆形或不规则形,染色质细致,部分可见核仁。分类约占白细胞的15%。当时我看到此类细胞的第一反应:有空泡的原始细胞,Burkitt淋巴瘤?ALL?不过也不能完全排除反应性淋巴细胞的可能。需要参考其他检查辅助判断。
从生化结果分析:患者最异常的两个指标LDH、HBDH明显增高。LDH是一种糖酵解酶,广泛存在于人体组织中,如心、肝、肾、骨髓、肌肉等,其升高的临床意义常见于心肌梗死,可作为急性心肌梗死后期的辅助诊断指标;肝脏疾病:急性肝炎、慢性活动性肝炎、肝癌、肝硬化、阻塞性黄疸等;血液病:如白血病、贫血、恶性淋巴瘤等;骨骼肌损伤、进行性肌萎缩、肺梗死等。
HBDH不是一个独立的特异酶,而是含有H亚基的LD-1和LD-2的总称。测定α-羟丁酸脱氢酶,其实际反映的是乳酸脱氢酶同工酶LDH1和LDH2的活性。因此根据两个指标的临床意义,结合患者病情和其他生化指标,其增高原因暂不考虑由心脏、肝脏等疾病引起,而结合患者外周血出现的异常细胞,综合考虑还是血液病引起的可能性大。
之后查阅文献,有文献报道:急性白血病、淋巴瘤患者血清LDH增高明显。另有文献报道在急性白血病患者体内,HBDH水平随LDH的水平升高而升高,两者呈正相关,而且在ALL患者中两者水平明显高于AML患者。
急性白血病引起LDH增高的原因可能由于贫血、感染、肿瘤坏死因子及炎症因子的释放等原因导致细胞缺氧,细胞能量供应由有氧型转化为无氧酵解型,酵解引起大量酸性产物堆积,胞内PH值下降,加重代谢紊乱和供能不足,加速细胞内LDH入血,故而致使血LDH含量升高。也可能系正常组织恶变后,肿瘤细胞中基因调控失调,致LDH合成增加,又通过细胞损伤及能量代谢障碍等机制致肿瘤细胞内LDH释放增多,故血清LDH相应增多。
自身抗体检查阴性结果基本排除了相关的自身免疫性疾病,而患者并无发热、肾功能异常、蛋白尿、凝血功能等异常,因此出血热的可能性也不大。
综合实验室相关检查,患者仍然考虑血液病,与临床沟通后,临床也已经考虑到并完善相关检查。随后几天患者的血液病相关检查结果也陆续报告。
骨髓细胞学检查:


▲10×100倍 骨髓

▲10×100倍骨髓 MPO染色
骨髓增生明显活跃,可见异常淋巴细胞占75.5%,此类细胞胞体偏大,圆形或椭圆形,胞浆量少,蓝色,边缘浓染,易见空泡,胞核大,呈圆形或椭圆形,核染色质细致,核仁明显。
MPO染色:阴性。考虑ALL?Burkitt淋巴瘤/白血病?需结合流式、染色体、基因综合诊断。
流式结果:

染色体结果:

基因突变:

FISH结果:

BCR-ABL1融合基因结果:

EB病毒:

骨髓活检:

最终诊断:Burkitt淋巴瘤/白血病
文献复习
Burkitt淋巴瘤(Burkitt'slymphoma)是一种罕见的高度侵袭性B细胞非霍奇金淋巴瘤。依据地理分布、发病率和危险程度,Burkitt淋巴瘤分为地方型、散发型和HIV相关型,其中地方型Burkitt淋巴瘤主要侵犯额面部骨骼,常见于非洲2-9岁儿童,中位年龄7岁,尤其男孩;散发型Burkitt淋巴瘤主要发生于非洲以外地区,形态学改变与地方型相似,主要侵犯腹部脏器,各年龄段均可受累,没有明显的危险因素;第三种类型的Burkitt淋巴瘤与HIV感染有关。
1.临床表现:不同亚型及肿瘤侵犯部位不同,临床表现不同。患者通常有大包块,肿瘤负荷大且快速进展。70%的患者诊断时为进展期(Ⅲ期和和IV期)。部分患者可以表现为白血病。但仅仅表现为骨髓或外周血侵犯的病例较少见。
杨萍等报道中分析27例BL患者,29.6%(8/27例)患者起病时存在大包块;92.6%(25/27例)患者存在结外器官受累,44.4%(12/27例)患者起病时存在骨髓受累,40.7%(11/27例)为白血病期表现,37.0%(10/27例)患者起病存在肝脾受累,29.6%(8/27例)患者起病时存在肠道受累,25.9%(7/27例)患者起病时存在骨骼受累,14.8%(4/27例)患者起病时存在中枢神经系统受累。
实验室检查:1.形态学:肿瘤细胞形态单一,中等大小,弥漫浸润。核圆形、中等大小、居中,嗜碱性,染色质粗。胞质深嗜碱,常伴有脂质空泡。肿瘤增殖率高(核分裂多见),并且细胞自发性死亡率高(凋亡)。“满天星”现象常见。这是巨噬细胞吞噬凋亡的肿瘤细胞所致。
2.免疫表型:肿瘤细胞通常表达中等到强程度的IgM,并具有免疫球蛋白轻链限制性,同时表达B细胞相关抗原(如CD19、CD20、CD22)、CD10、BCL-6、CD38、CD77、CD43,BCL-2通常为阴性或弱阳性(约20%病例),TDT均阴性,KI67近100%阳性。在少数不典型的病例中BCL-2阳性,如果这些病例要诊断Burkitt淋巴瘤,则要求其他特征都要符合,包括基因检测有IG和MYC易位,而没有BCL-2和BCL-6的易位,用于和高级别B细胞淋巴瘤伴或不伴MYC和BCL-2或BCL-6易位的淋巴瘤相鉴别。
3.细胞遗传学:几乎所有Burkitt淋巴瘤患者都可以检测到MYC基因的易位。大部分(80%)病例表现为t(8;14),还要一些少见的易位表现为t(8;22)或t(2;8).
4.分子生物学:除MYC基因突变外,最常见为CCND3、ID3基因突变。在Burkitt淋巴瘤的分子生物学发病机制方面,MYC基因易位重排是最常见的分子遗传学改变,80%MYC 易位发生于t(8;14);除MYC基因突变和表达增加外,其与BCR信号通路活化、PI3K-AKT信号通路活化(TCF3、ID3、PTEN基因突变)、细胞凋亡(TP53突变)和细胞周期调节(CCND3突变)、表观遗传学改变(ARID1A、SMARCA4、KMT2D基因突变)及G蛋白耦合受体信号通路(GNA13、RHOA、P2RY8突变)相关的基因突变在Burkitt淋巴瘤的发生中起重要作用。
Burkitt淋巴瘤的诊断没有一种单一的方法(如形态、遗传、免疫表型)能作为诊断的金标准,需要综合诊断。
总 结
本案例从血常规散点图入手、结合细胞形态特点、生化相关指标提示了血液病的可能,与临床及时沟通,完善相关检查,最终使患者明确诊断。虽然结局对于一位花样少女过于残酷,但也只能尽人事,听天命了。
来源:检验医学
查看更多