查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






作者:复旦大学附属中山医院心内科 黄浙勇 副主任医师
40年来,冠心病领域研究的最大突破是血栓学说的提出,其核心思想是:急性冠脉综合征的主要发病机制是斑块破裂/侵蚀基础上继发原位血栓形成。血栓也成为急诊冠脉造影的特征性影像。
偶然情况下,急诊冠脉造影所见的血栓影像并非原位血栓形成,而是血栓栓塞(coronary thromboembolism, CTE)!对此,一般的临床思辨流程是这样的(图1):
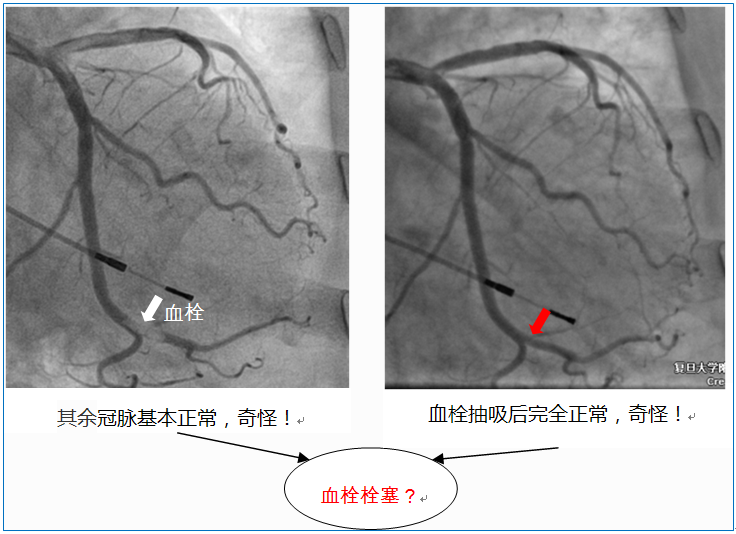
图1 冠脉血栓栓塞的怀疑线索
一、为什么要鉴别?
血栓形成和血栓栓塞是二个不同概念,前者为“原住民”,需要局部支架治疗和抗血小板治疗,后者为“客家族”,重点是原发病治疗,主要是抗凝治疗。治疗方案迥异,凸显出鉴别诊断的重要性。
1、治疗不同
CTE急症处理的最大特点是以血栓抽吸和抗凝(不是抗血小板)为主,无需支架植入。血栓抽吸是CTE最直接、最有效的治疗方法[1, 2]:多数患者血栓抽吸后冠脉恢复正常,避免支架植入;即使无法有效抽吸出血栓,但可促进TIMI血流恢复,或将血栓推送至更远端,从而减少心肌损伤、降低死亡率[3];血栓抽吸物病理学检查将为CTE诊断提供额外信息[4];尽管常规血栓抽吸已被列为急诊PCI III类指征,但我们相信,不管是血栓形成还是血栓栓塞,规范的血栓抽吸是能够获益的(详见相关章节)。
抽吸对大块血栓或远端血栓效果不佳,前者难以抽吸干净,后者抽吸导管难以送达。因此部分患者只能IIb/IIIa抗栓、抗凝为主体的保守治疗[5]。Shibata等报道的52例CTE患者中,保守治疗比例高达52%[3]。
由于冠脉本身并无病变,或有轻度病变但无破裂或侵蚀征象,因此CTE原则上应该避免支架植入[6, 7]。
CTE的长期用药方案和一般ACS不同。由于CTE最常见原因为房颤(73%),其治疗应纳入房颤的总体抗凝治疗方案中,如冠脉正常,无需“ABCDE”方案。
2、预后不同
CTE短期预后略好,但长期预后从差。2015年Tatsuhiro Shibata的研究[3]发现CTE组30天心血管死亡率稍低于非CTE组,但长期预后较差,5年血栓栓塞时间发生率为10.4%,5年MACCE事件发生率27.1%(图2),凸显出长期充分抗凝治疗的重要性。
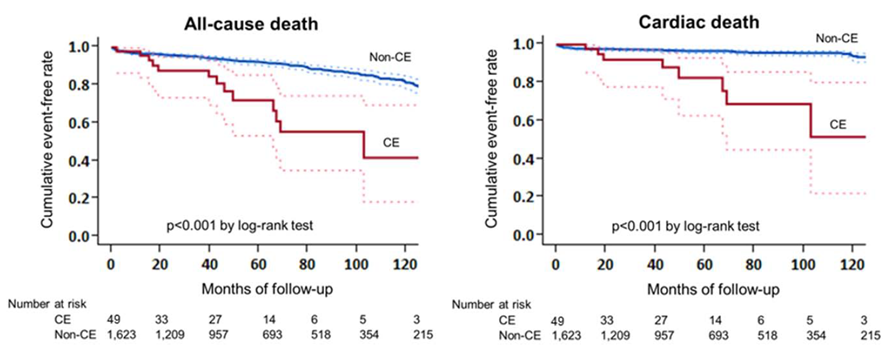
图2 CTE短期预后好,但长期预后从差[3]
二、如何诊断和鉴别诊断?
冠脉内血栓不外乎三种来源:原位血管、近端血管、左心系统。CTE的诊断过程其实就是排除原位血栓形成、近端血栓形成的鉴别诊断过程。血栓本身影像学特点(如形态和长度)并无多大价值。按照这个逻辑思维,我们将CTE的诊断思路重新整理(图3)。如此,就能很好的理解2015年日本NCVC(National Cerebral and Cardiovascular Center)诊断标准(表1)[3]。
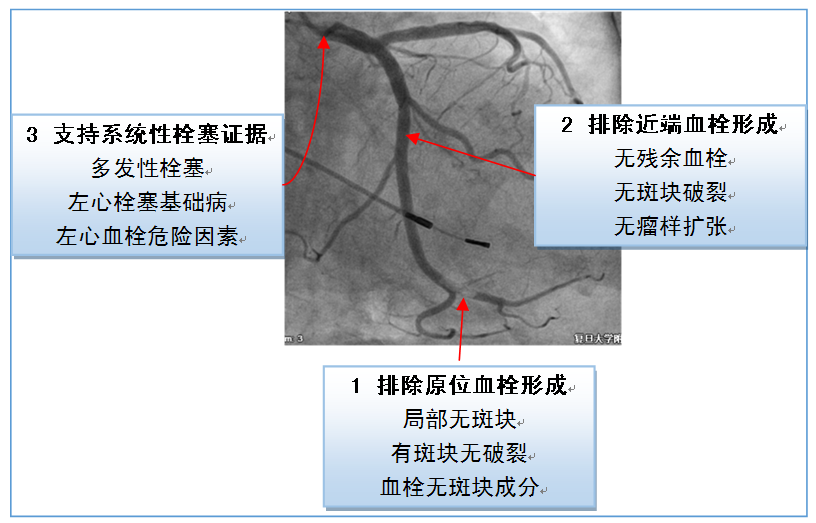
图3 CTE的诊断逻辑
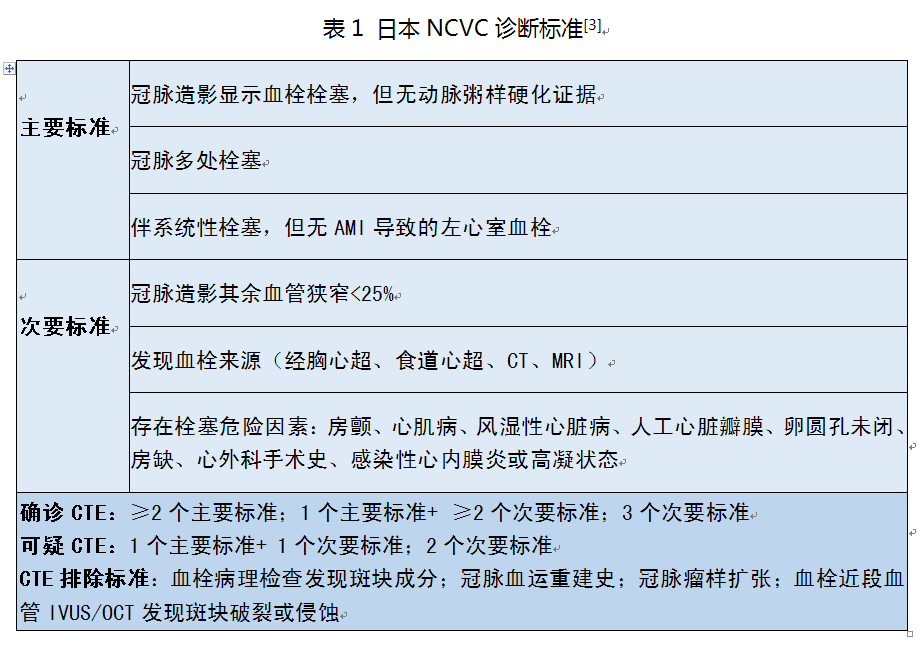
1、排除原位血栓形成
急性冠脉综合征的主要发病机制是斑块破裂/侵蚀基础上继发血栓形成。因此,原位血栓的特点是“3有”:有斑块、斑块有破裂或其他不稳定征象、血栓内有斑块成分。反之,“3无产品”(即无斑块、无破裂、无斑块成分)时应该考虑CTE。
(1)冠脉造影显示血栓抽吸后为正常血管。如血栓抽吸后“完全正常”,则高度提示CTE;但要真正确认有无斑块不稳定征象,需要腔内影像学检查,因为造影无法有效识别斑块破裂/侵蚀征象。事实上,栓塞与冠脉本身病变严重程度并无任何关系,冠脉狭窄部位也可发生血栓栓塞,但此时单凭血管造影更难与斑块基础上继发血栓形成相鉴别。
(2)IVUS/OCT未发现局部斑块破裂/侵蚀征象。猝死尸检发现引起冠脉血栓形成的前三位原因分别是斑块破裂(60%)、斑块侵蚀(30%)和钙化结节(5%)。IVUS可判断有无斑块,并识别斑块破裂,有助于诊断CTE(图4-5)。斑块侵蚀指纤维帽在没有破裂的情况下血液直接与没有内皮细胞的冠脉内膜接触,受分辨力限制,造影与IVUS很难鉴别斑块侵蚀,但OCT分辨力高(10-15μm),能够大致判断斑块侵蚀:
①明确的斑块侵蚀:附壁血栓,覆盖的斑块纤维帽完整;
②可能的斑块侵蚀:附壁血栓,但覆盖的斑块结构不可识别,只能根据血栓近端或远端无脂质池浅表钙化推理其存在(图6)。

图4 IVUS协助诊断CTE。22岁女性,前壁STEMI,二尖瓣狭窄并发慢性房颤病史。 A冠造示前降支堵塞;B导管抽吸后前降支恢复正常,IVUS检查未发现明显斑块。后经胸超声发现左房血栓[8]。
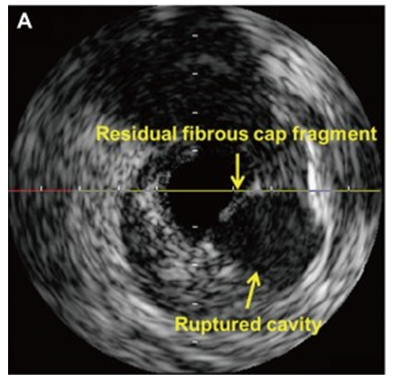
图5 IVUS检测斑块破裂,表现为纤维帽断裂伴空腔[9],可排除CTE诊断。

图6 OCT检测斑块破裂、侵蚀和钙化小结,从而排除CTE诊断。(A)斑块破裂:纤维帽断裂(箭头)伴空腔(*);(B)明确的斑块侵蚀:附壁血栓(箭头),但斑块纤维帽完整;(C)可能的斑块侵蚀:大块血栓(箭头),血栓所覆盖的斑块结构不可识别,但血栓近端或远端临近未见脂质池浅表钙化;(D)钙化小结:血栓(箭头),下方见浅表外突的钙化(*)[10]。
(3)血栓抽吸物病理学检查无胆固醇结晶等斑块成分(图7-8)。但即使是原位血栓形成,抽吸物检测到斑块成分的几率也小于50%,因此血栓病理学检查只能作为参考。
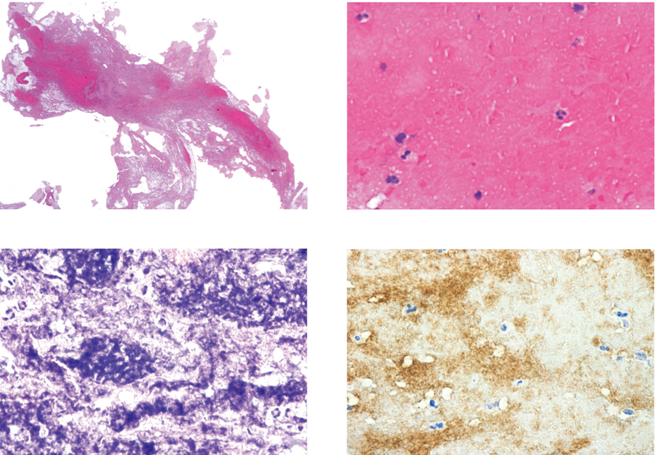
图7 栓塞血栓病理学检查。可见大量红细胞(A)(HE染色,×5.52)、散在白细胞(B)(HE染色,×200)、大量纤维蛋白(C)(磷钨酸苏木精染色,×200)、和成簇血小板(D)(糖蛋白 IIb(CD41)免疫组化染色,×200)[11]。
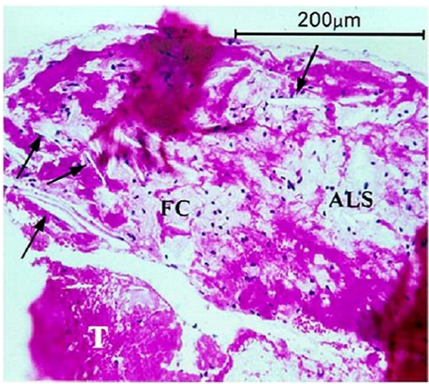
图8 冠脉原位血栓形成病理检查见典型的斑块成分(HE染色):胆固醇结晶(箭头)、泡沫细胞 (FC)、无定型脂质成分(ALS)、聚集血小板和凝血物质[12]。
2、排除近段冠脉血栓脱落
近端冠脉严重的瘤样扩张,由于局部血流瘀滞,可导致局部血栓形成,脱落后导致远端血栓栓塞(图9)。近端冠脉斑块破裂/侵蚀后继发血栓形成,脱落后也可导致远端血栓栓塞。这二种情况属于“冠脉系统内部”血栓栓塞,与一般意义上的冠脉血栓栓塞不同,其近端血管常常残留血栓征象和原发病征象(瘤样扩张或斑块破裂),因此鉴别并不困难。
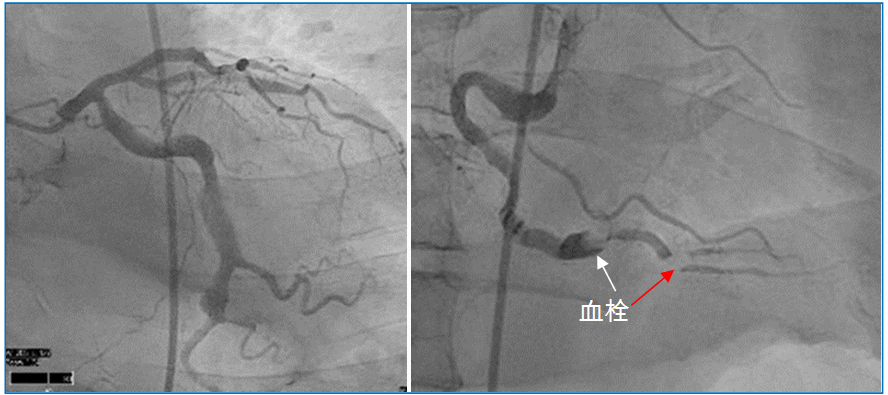
图9 近端冠脉血栓脱落。65岁川崎病患者,10年内发生3次下壁AMI。冠造显示回旋支近中段和右冠近中段瘤样扩张,右冠中远段血栓形成(白色箭头),脱落后导致远端分支栓塞(红色箭头)[13]。
3、支持系统性栓塞的证据
(1)多发性冠脉栓塞[14]或合并系统性栓塞支持血栓栓塞(图10-11)。
(2)血栓来源/危险因素。经胸心超、食道心超、CT、MRI可发现左心系统血栓,值得注意的是,感染赘生物、左房粘液瘤也可导致冠脉异物栓塞。注意栓塞危险因素,包括房颤、心肌病、风湿性心脏病、人工心脏瓣膜、卵圆孔未闭、房缺、心外科手术史、感染性心内膜炎或高凝状态等。据报道CTE最常见原因为房颤(73%),尤其是未使用华法林治疗、或使用华法林但INR比值低于1.8的房颤患者[3]。
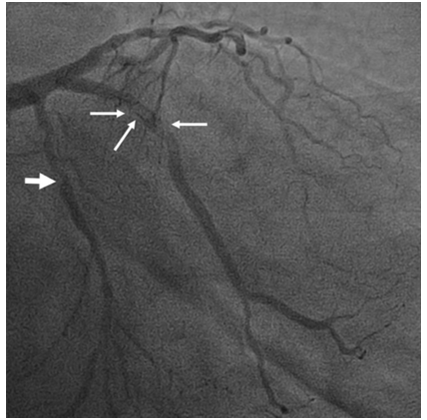
图10 回旋支和高位对角支同时出现血栓征象,多发性血栓应该考虑CTE诊断[14]。
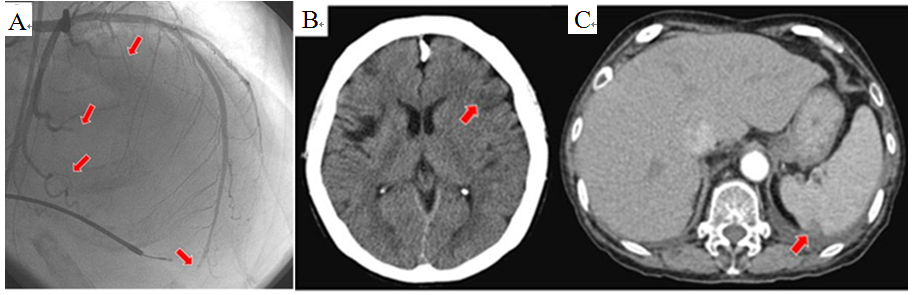
图11 多发性冠脉血栓+系统性栓塞。64岁女性,STEMI,慢性房颤病史。冠造示前降支和回旋支远端多处堵塞(A),CT示脑梗死(B)和脾梗死(C)。高度提示CET诊断。随后食道心超发现左心耳血栓,导管抽吸物示血栓内无动脉粥样硬化成分。患者几乎符合NCVC 所有标准[3]。
基于上述认识,我们对本文开始的病例(图1)进行了进一步针对性检查,包括腔内影像、血栓病理学、基础病筛查,最后证实CTE的诊断(图12)。
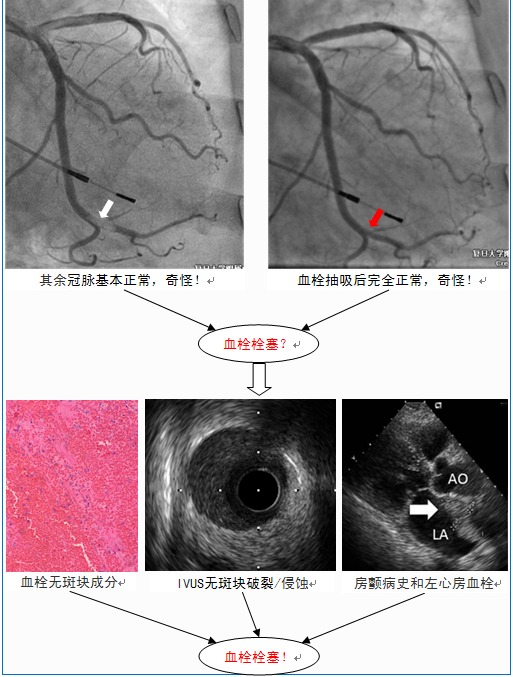
图12 冠脉栓塞的临床诊断思路
三、补充知识点
1、CTE的一般知识
冠脉血流量占心输出量的4%~5%,为脑血流量的1/3,但在系统性栓塞事件中,冠脉栓塞相当少见,明显低于血流量比例。据报道AMI病人中血栓栓塞仅占2.9%[1-3]。这是为何?可能原因有:主动脉根部血流极其快速,冠脉位于主动脉根部,几乎成直角发出, 而且冠脉灌注主要是舒张期[6]。从相关文献资料看,冠脉栓塞好发部位依次为前降支>回旋支>右冠[6, 15]。
文献描述冠脉栓塞的典型征象为冠脉内球形充盈缺损[6]、骑跨性血栓[7],但事实上血栓的影像学形态并无特征性,临床上无法据此区分血栓栓塞和血栓形成。据我们观察,栓塞血栓延伸长度有限,提示在栓塞血栓基础上很少继发血栓形成。而原位血栓形成可以形成较大面积的“延绵不绝”大量血栓。如套用“VIRSHOW原理”也可解释,斑块破裂基础上血栓形成具备血管壁损伤、斑块局部释放致凝性物质、血流淤滞三大条件,而血栓栓塞只有血流瘀滞一个条件。
2、房颤和冠心病/AMI关系的认识演变
冠心病和房颤是最主要的2大老年心脏病,因为这两种疾病与年龄增长密切相关,有共同的危险因素,常常并存,互相加重病情。其关系“说不清、道不明”,伴随关系还是因果关系?谁因谁果?
(1)历史上,冠心病一直被认为是房颤的主要病因之一,地位仅次于“风湿性心脏病”(早年)或“高血压”(近年)。
(2)随着冠状动脉造影的普及,人们发现冠心病和房颤并无明显的因果关系:其一,合并房颤的胸闷患者冠造阳性率显著低于无房颤的患者,即房颤可能是冠心病的负性预测因素;其二,总体而言,冠心病患者的房颤发生率并不增加。
(3)但在某些可引起心房扩大(缺血性心肌病)或心房张力过高(急性心肌梗死)的特定冠心病亚群,冠心病的确可导致房颤;反过来,少见情况下,房颤的心房血栓不小心流入冠脉,可导致冠脉血栓栓塞和急性冠脉综合征,这就是本章节重点阐述的内容。
因此,现阶段比较合理的关系判断是:大多伴随,有时因果。
有了这层认识,如果我们再次碰到AMI+房颤的病人,要多二个心眼:其一,不会是房颤导致心梗吧?如此,治疗迥异;其二,不会是心梗导致房颤吧?如此,说明病情较重。
四、小结
急诊冠脉造影如发现血栓呈多支血管分布、血栓抽吸后完全正常、其余血管正常时,应当怀疑CTE诊断;为确立诊断,应该对靶病变进行腔内影像学检查,对血栓抽吸物进行病理学检查,并努力寻找血栓源头和危险因素。CTE急诊处理以抽吸为主,长期治疗以抗凝为主。
【参考文献】
1. Huang A L, Murphy J C, Shaw E, et al. Routine aspiration thrombectomy improves the diagnosis and management of embolic myocardial infarction. Catheter Cardiovasc Interv, 2016, 87: 642-647.
2. Blankenship J C. When in doubt, aspirate. Catheter Cardiovasc Interv, 2016, 87: 648-649.
3. Shibata T, Kawakami S, Noguchi T, et al. Prevalence, Clinical Features, and Prognosis of Acute Myocardial Infarction Attributable to Coronary Artery Embolism. Circulation, 2015, 132: 241-250.
4. Kotooka N, Otsuka Y, Yasuda S, et al. Three cases of acute myocardial infarction due to coronary embolism: treatment using a thrombus aspiration device. Jpn Heart J, 2004, 45: 861-866.
5. Stoel M G, von Birgelen C, Zijlstra F. Aspiration of embolized thrombus during primary percutaneous coronary intervention. Catheter Cardiovasc Interv, 2009, 73: 781-786.
6. Ilia R, Weinstein J M, Wolak A, et al. Coronary thrombus in ST elevation myocardial infarction and atrial fibrillation. J Thromb Thrombolysis, 2013, 35: 119-122.
7. Hernandez F, Pombo M, Dalmau R, et al. Acute coronary embolism: angiographic diagnosis and treatment with primary angioplasty. Catheter Cardiovasc Interv, 2002, 55: 491-494.
8. Sinha S K, Jha M J, Razi M, et al. Acute Myocardial Infarction Due to Coronary Artery Embolism in a 22-Year-Old Woman with Mitral Stenosis with Atrial Fibrillation Under Warfarinization: Successful Management with Anticoagulation. Am J Case Rep, 2017, 18: 361-366.
9. Hong Y J, Ahn Y, Jeong M H. Role of Intravascular Ultrasound in Patients with Acute Myocardial Infarction. Korean Circ J, 2015, 45: 259-265.
10. Jia H, Kubo T, Akasaka T, et al. Optical Coherence Tomography Guidance in Management of Acute Coronary Syndrome Caused by Plaque Erosion. Circ J, 2018, 82: 302-308.
11. Sakai K, Inoue K, Nobuyoshi M. Aspiration thrombectomy of a massive thrombotic embolus in acute myocardial infarction caused by coronary embolism. Int Heart J, 2007, 48: 387-392.
12. Kleinbongard P, Konorza T, Bose D, et al. Lessons from human coronary aspirate. J Mol Cell Cardiol, 2012, 52: 890-896.
13. Abugroun A, Vilchez D, Hallak O, et al. A History of Kawasaki Disease From Childhood and Coronary Artery Ectasia With Recurrent ST Elevation Myocardial Infarction: A Therapeutic Challenge. Cardiol Res, 2017, 8: 344-348.
14. Wang L W, Omari A, Muller D W, et al. Coronary artery embolization after successful surgical ablation of atrial fibrillation. Circulation, 2013, 127: 960-961.
15. Prizel K R, Hutchins G M, Bulkley B H. Coronary artery embolism and myocardial infarction. Ann Intern Med, 1978, 88: 155-161.
《中国医学论坛报》策划制作,谢绝转载。
查看更多