查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





本文作者:北京清华长庚医院 薛亚军 张萍
对于急性晚期心力衰竭和心源性休克患者的治疗仍然具有挑战性,而主动脉球囊反搏(IABP)已广泛应用于此类患者的治疗。然而,根据目前国际指南,并不推荐在心源性休克患者中常规使用。这个建议主要是受IABP- shock II研究的结果的影响,该研究表明,IABP不能降低急性心肌梗死和心源性休克患者的全因死亡率。
但在临床实践中,对心源性休克患者,大家仍广泛使用IABP,并有很好的临床疗效。
2021 ESC大会上,意大利医院心脏病专家协会(ANMCO)发布了IABP在急性晚期心力衰竭和心源性休克患者中的作用研究,详细回顾了来自临床研究的数据,为IABP在心源性休克和晚期急性心力衰竭的最佳使用提供了实用的建议。
历史背景
“反搏”的概念是指在心脏生理周期的规范阶段之外额外泵送血液。
Adrian和Arthur Kantrowitz于1952首次将这一方法应用于动物实验。
6年后,Harken提出了一种体外泵,能够在收缩期将血液抽出,并在下一次舒张期迅速重新注入的方法,并于1961年,开发出第一种体外反搏脉冲模型。
虽然最初的临床结果并不理想,主要是动脉通路相关的并发症,并由于血液湍流造成溶血,以及泵与心脏周期的不同步等问题。
随后,Moulopoulos等人开发了一种主动脉内装置,该装置使用一根导管,在主动脉内放置一个球囊,在左心室舒张时充气,在收缩时放气。
到了1968年,Kantrowitz等人进行了第一次临床经验,在两名心源性休克(CS)患者中观察到明显的获益,即刻可升高的血压和增加尿量。
但在那个年代,器械的插入仍然需要手术切开血管,这使得血管缺血并发症的发生率非常高。
到了1980年,Bregman等人首次报道了25例经皮入路置入IABP导管的患者,该方法显著降低了并发症发生率。
此后,更小的气囊导管系统被开发出来。“无鞘”技术以及更有效的控制系统,能够使IABP适应不同的血流动力学和心律情况。
这些进展进一步改善了反搏技术,减少了并发症,并广泛应用于临床至今。
IABP治疗对机体的血流动力学的影响
如图1:
左室后负荷减少,心肌耗氧量减少。
在心肌消耗和供氧之间取得更有效的平衡,从而减少缺血。
增加心输出量和射血分数。
左心室收缩力方面的机械效率的提高(由于压力-容量曲线左移)。
降低左室峰值收缩压,从而改善左室负荷。

▲图1 IABP脉内球囊泵对血流动力学的影响 LVEDP:左室舒张末期压
心源性休克的定义、分期和治疗管理方案
心源性休克是一种以低血压和低灌注为特征的临床疾病,其特征是在血容量正常的情况下,心脏无法提供足够的心输出量。
临床试验中使用的CS的定义和国际指南是相似的,尽管不是完全一致。
一些临床因素在定义中明显存在:持续低血压(收缩压< 90 mmHg)对容积负荷无反应,终末器官灌注不足的征象,如精神状态紧张、四肢冰冷和少尿(尿量< 30 mL/h)。
另一个重要参数是乳酸过高(> 2.0 mmol/L),这是组织灌注不足的一个特定的生化标记。
低心脏指数(<2.2 L/min/m2)和高楔压(>15 mmHg)是血流动力学参数,可有助于定义CS,但对诊断不是必要的。
在CS中,从轻度低灌注到难治性CS,结果直接与临床表现的严重程度有关。
2019年,SCAI发表了关于CS的临床共识,提出了一项直观和创新的CS分类,从A(“风险”)到E(“极端”)五个阶段,并提供了临床体征、标记物的准确描述和每个阶段的血流动力学参数12(见表1)。
对于合并CS的晚期心力衰竭患者,结合体征和症状及时识别至关重要,防止和避免多器官衰竭。
因此,寻找急性晚期心力衰竭和CS的病因应与治疗同时进行。
CS治疗的主要目的是通过各种方式维持足够的组织灌注,并在尽量减少左室负荷和改善冠状动脉灌注。
在所有CS合并AMI的病例中,除了心肌血管重建外,还应足量使用药物(包括血管收缩剂和升压药物)、通气和机械支持,包括IABP,以维持足够的灌注。一个“休克小组”的存在对高龄、复杂的患者来说是非常有意义的。
休克小组不是一个全天候待命的团队,而是一种管理模式,一种同样适用于所有医院的诊断治疗方案(如图2)。
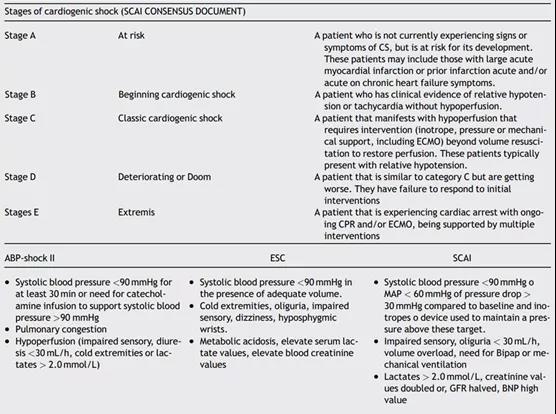
▲表1 晚期心力衰竭的定义和心源性休克
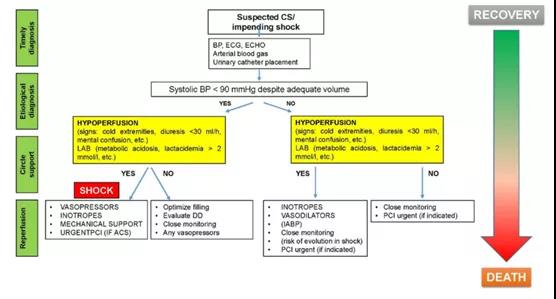
▲图2 心源性休克治疗管理方案
IABP应用不只是局限在心源性休克
自从IABP被引入临床实践以来,除了CS外,IABP还被用于多种危险状况(如图3)。
心源性休克合并心肌梗死
在溶栓时期,IABP主要植入于血流动力学不稳定或CS患者,这些患者在注册或小型随机试验中获得了总体良好的结果。
在20世纪90年代,IABP的使用非常广泛,以至于在SHOCK试验中86%的CS合并心肌梗死的患者都植入了该IABP。
在随后的几年里,首次经皮冠状动脉介入(PCI)的时代,注册和试验显示,IABP支持的患者没有明显的优势。在2012年进行的IABP SHOCK II试验中(这是迄今为止在这方面进行的规模更大的试验),接受IABP的患者的预后没有改善,这对国际指南产生了深远的影响。
无CS心肌梗死
尽管PCI具有优势,但仍有一小部分受心肌梗死影响并接受PCI治疗的患者出现“无再流”,这是一种多因素机制引起的现象。
IABP的预防性使用已经在试验研究和一个大型注册的1500名原发性PCI高危患者中显示出了优势。
CRISP-AMI这项随机试验旨在评估PCI前IABP植入是否可以降低无CS的隐性STEMI患者的心肌梗死面积。
在本试验中,虽未达到主要终点,IABP组的生存获益不显著,但st段回落有显著改善。
在最近的一项前瞻性注册中,Hawranek等人根据最终TIMI血流评估血运重建的成功,评估了心肌梗死合并CS患者使用IABP的影响。
在PCI不成功的患者(TIMI flow 0/1)中,IABP支持的患者30天死亡率和1年死亡率显著降低。
高危PCI
IABP已用于预防高危PCI患者的并发症 (根据临床、血流动力学和解剖学标准定义)。
IABP冠状动脉介入研究(BCIS)显示了有争议的结果,研究中150例患者在高危PCI前接受IABP,与对照组相比,在住院和6个月死亡率以及心脑缺血事件方面没有获益。
但是,2年随访数据显示,IABP组所有原因的死亡率相对下降34%。近年来,其他经皮机械循环支持装置(MCS)已被用于高风险PCI。
非缺血性CS和晚期心力衰竭
在等待心脏移植或左心室辅助装置(LVAD)植入时,可以将IABP植入,作为过渡期治疗。
一些研究强调了在这种情况下成功使用IABP的作用。
最近发表了Domized临床试验,是首个进行IABP和药物治疗比较的研究,结果显示主要终点(3h静脉血氧饱和度[SvO2]值的趋势)和其他实验室参数(心功率输出,NT-proBNP等)均有显著改善。
心脏手术的围手术期护理
对选定的LV功能障碍高风险患者,在心脏手术前植入IABP,可以减少低流量综合征/围手术期并发症和重症监护治疗时间。
顽固性室性心律失常
使用IABP作为一种机械支持系统,用于药物治疗后左室功能和持续室性心律失常复发的证据有限。
Goyal等人描述了IABP治疗扩张性心肌病和冠状动脉正常患者难治性室性心律失常的疗效。
Fotopoulos等人认为,在这些患者中,获益来源于肾上腺素能张力的降低和心律失常的反应性改善。
体膜氧合(VA-ECMO)的支持
IABP可减少左室后负荷,因此可作为经皮VA-ECMO时左室的配套系统。

图3 IABP应用的范畴
ANMCO对IABP的应用建议
ANMCO的目的是使IABP的使用充分,从而弥补指南的Ⅲ类推荐和其在临床实践中的广泛使用之间的差距。全面评估患者和持续的急性心力衰竭的程度/CS选择合适的经皮MCS设备这是至关重要的(如图4)。
应该考虑使用IABP用在CS患者的早期阶段,因此,及时识别有正在进展的CS(或CS初始阶段)风险十分重要,寻找CS的早期迹象,如在器官灌注不足的情况下初始乳酸水平升高,根据以前的数据,IABP的易用性和安全性,在缺乏其他MCS设备时,我们建议以下实际情况使用IABP。

▲图4 心源性休克经皮机械辅助系统的选择
1
AMI初始/即将到来的CS
a. AMI在“休克前”状态(MAP 65 – 70 mmHg和/或SvO2/中心静脉饱和[ScvO2] < 65-70%和/或乳酸增加和/或心脏指数2-2.2 L/min/m2,仅在低剂量下使用一种升压药)或判断为发生CS的高风险(肺充血的迹象)。
b. AM经IPCI及标准治疗后显示持续缺血/无再流。
2
AMI并发显性CS
a.机械并发症导致AMI并发CS(桥接手术)。
b. AMI以部分成功/不成功PCI作为初始设备,作为升级到更有效的pMCS设备放置(桥到桥)或LVAD放置/移植(桥到决定)的桥梁。
c.当其他pMCS设备不可用时,由CS导致AMI复杂化。
d. AMI合并CS时,其他pMCS严重主动脉瓣病变,严重外周动脉疾病等)。
3
非缺血性病因引起的CS
A .非缺血性病因的心力衰竭是CS发展的高风险(SCAI分级A级);'预休克' (MAP 65 – 70 mmHg和/或SvO2/ScvO2 < 65-70%;正常的乳酸;心脏指数2-2.2 L/min/m2,仅使用一条血管加压/收缩剂(低剂量),特别是检测到可逆原因(恢复桥接)。
b.有其他pMCS设备放置禁忌的CS患者。
c.在其他pMCS装置放置(桥接桥)或LVAD放置/移植(桥接决定)之前,以非缺血性病因作为初始装置的CS。
4
基于临床、临床诊断和操作标准,特别是在存在其他MCS设备禁忌或无其他MCS设备时,高危PCI的后备系统(在股动脉内插入鞘内进行快速放置)。
5
心脏外科高危患者围手术期使用围手术期设备,减少围手术期并发症,促进体外体循环脱机。
6
对药物治疗无效的室性心律失常作为“桥接”(消融、左心室辅助设计、移植)。
7
VA-ECMO患者左室减低负荷。
结 论
尽管冠状动脉再灌注,急性晚期心衰和CS患者的预后仍然较差。及时诊断多器官低灌注并进行旨在恢复足够动脉压的干预治疗是至关重要的。
IABP-shock II试验中绝大多数病例是在PCI术后置入IABP,其中性结果可能与晚期IABP植入有关。对于即将发生休克的患者,比如在心衰/CS非常早期阶段,特别是在没有更有效的pMCS系统的中心进行IABP植入是合理的。
参考文献
1 Thiele H, Zeymer U, Neumann F-J, Ferenc M, Olbrich H-G, Hausleiter J, Richardt G, Hennersdorf M, Empen K, Fuernau G, Desch S, Eitel I, Hambrecht R, Fuhrmann J, Bo¨hm M, Ebelt H, Schneider S, Schuler G, Werdan K; IABP-SHOCK II Trial Investigators. Intraaortic balloon support for myocardial infarction with cardiogenic shock. N Engl J Med 2012;367:1287–1296.
2. Roberta Rossini, Serafina Valente,Furio Colivicchi,et al. Role of intra-aortic balloon pump in patients with acute advanced heart failure and cardiogenic shock. European Heart Journal Supplements (2021) 23 (Supplement C), C204–C220
作者简介
薛亚军副教授
医学博士,副主任医师,副教授,硕士生导师。
特长:擅长冠心病、先心病、结构性心脏病介入治疗及心力衰竭、高脂血症、心律失常的诊断与治疗
主要研究方向:科研重点在冠状动脉微循环机制研究,以第一作者发表SCI论文8篇、核心期刊论文20余篇,承担国家中医药科技发展基金、国家“十一五”科技支撑计划课题、国家自然科学基金,清华大学国家重点实验室开放课题、北京市属医院科研培育计划项目等研究工作,担任《Cardiology Discovery (CD)》、《Cardiovascular Innovations and Applications》等杂志的编委和审稿人。
学术职务:中华医学会心血管分会信息化学组委员兼秘书,海峡两岸医药卫生交流协会心脏重症专家委员会委员,海峡两岸医药卫生交流协会老年医学专业委员会青年委员会委员,北京医学会老年医学会心血管学组委员,中国医疗保健国际交流促进会心律与心电分会心电学组委员、国家老年疾病临床医学研究中心-心血管病防治联盟委员会委员,北京医师协会心内科专科医师分会理事,北京医师协会高血压专业专家委员会第二届青年委员,白求恩精神研究会介入医学分会第一届理事会常务理事,北京慢性病防治与健康教育研究会心血管病学分会委员。
张萍教授
北京清华长庚医院副院长、内科部副部长、心脏内科主任。主任医师,教授、博士生导师。
从事心律失常介入治疗20余年,完成导管消融及器械置入治疗手术数千例,特别在猝死高危人群和心衰的器械治疗、优化管理方面拥有丰富的经验。在国内率先建立了晕厥与心脏性猝死高危人群的筛查和随访体系,在遗传性心律失常诊治方面做出了出色的工作,最先发现并报道了中国人短QT综合征的新突变。在各类心肌病高危人群的诊治、心肌损伤再生治疗方面也具有独到的见解和贡献。是中国人心电数据库建立的主要专家,一直积极致力于无创心电技术的智能诊断与应用。
中华医学会心血管病分会委员兼信息化学组组长、中国生物工程学会心律学分会副主任委员、北京医学会心血管病分会副主任委员、中华医学会起搏与电生理分会委员、中国医师学会心律学分会委员、中国医促会心律心电分会副主任委员、中国老年保健医学研究会理事及精准医学分会秘书长、中国医药生物技术学会心电学分会常委、中国心力衰竭学会常委、海峡两岸医药技术交流协会心血管康复委员会委员、北京医师学会心血管分会常委、北京心脏协会常务理事、北京心脏学会常务理事等。
同时担任《中华心脏与心律电子杂志》副主编、《中华心律失常杂志》编委、《中华老年多器官杂志》编委、《中华心血管病杂志》通讯编委、《临床心电学杂志》常务编委、《中华心力衰竭和心肌病杂志》、《Cardiology Discovery》编委等。
来源:中国医学论坛报今日循环
查看更多