查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:广西医科大学第二附属医院 周利艳 吴丽婷
前 言
Grave’s病与桥本氏甲状腺炎(HT)同属自身免疫性甲状腺病。两者均有显著的遗传倾向。其发病与遗传易感因素、表观遗传效应及环境因素(感染、碘)等相关。
Grave’s病是存在针对甲状腺细胞TSH受体的特异性自身抗体(TRAb),模拟促甲状腺激素(TSH)的激活作用,导致“甲亢”。相反,桥本氏甲状腺炎存在TSH受体阻滞抗体(TSBAb),阻断TSH的激活作用,导致甲状腺受损及萎缩,最终出现“甲减”。
案例经过
患者17岁女性,2011年出现心悸、乏力,伴手抖、焦躁易怒、体重下降,外院诊断“甲状腺功能亢进症”,规律予甲巯咪唑4年,多次复查甲功均增高。
2016-07复查甲功:三碘甲腺原氨酸(T3)1.12nmol/L(1.01-2.48),四碘甲腺原氨酸(T4) 71.78nmol/L(69.97-152.52),游离三碘甲状腺原氨酸(FT3)1.99pmol/L ↓(3.28-6.47),游离甲状腺素(FT4)5.44pmol/L ↓(7.64-16.03),TSH 35.66IU/L↑(0.49-4.91),考虑药物性甲减,停用抗甲状腺药物4个月后复查甲功仍降低,开始予左甲状腺素钠片治疗,但甲状腺功能不稳定,呈现正常或低下波动。
临床案例分析
Grave’s病属于特殊自身免疫性甲状腺疾病,具有明显的遗传倾向。目前认为其发病机制可能为个体基因缺陷,在感染、精神创伤等因素下诱发辅助性T淋巴细胞不适当致敏,致使B淋巴细胞释放TSH受体抗体(TRAb),TRAb模拟TSH的激活作用导致甲状腺激素过度产生,产生一系列甲状腺毒症症状,包括激动、消瘦、易怒、心悸、发热等。
Grave’s病诊断需具备:(1)临床甲亢症状和体征;(2)甲状腺弥漫性肿大(触诊和B超证实),少数病例可以无甲状腺肿大;(3)血清TSH浓度降低,甲状腺激素浓度升高;(4)眼球突出和其他浸润性眼征;(5)胫前黏液性水肿;(6)TRAb或TsAb阳性。以上标准中,(1)-(3)项为诊断必备条件,(4)-(6)项为诊断辅助条件。
患者2010年11月出现心悸、乏力,手抖、焦躁易怒、体重下降等症状,外院诊断“甲状腺功能亢进症”,规律予甲巯咪唑4年,多次复查甲功均增高。2014年因甲亢控制不佳在我院门诊就诊。
既往史:12岁时因贫血行输注血红蛋白治疗,近3年无贫血。
家族史:父亲、2个姑姑、2个堂姐有甲亢病史(图1)。
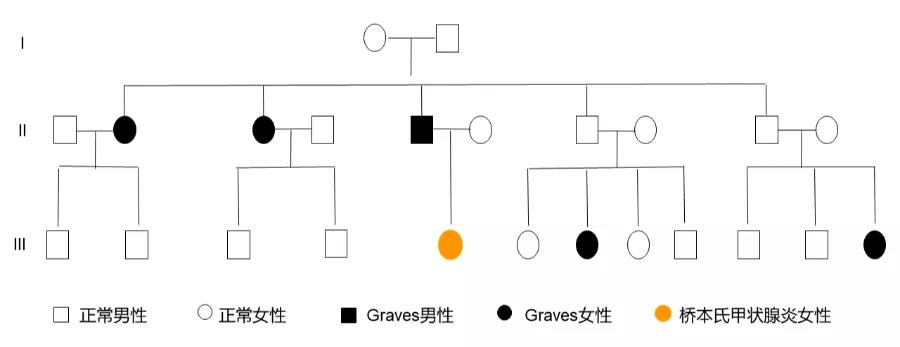
图1 患者疾病家系图
Ⅲ代中间为患者,家族中爷爷奶奶未患病,Ⅱ代中患者父亲、两个姑姑有甲亢,Ⅲ代患者两位堂姐均有甲亢病史,患者为桥本氏甲状腺炎
查体(2014-02):P:150次/分,甲状腺II度肿大,质软、无压痛,右侧可闻及血管杂音。
辅助检查:
(2014-02)甲状腺功能:TT3 8.22nmol/L↑,TT4 200.56nmol/L↑,FT3 19.14pmol/L↑,FT4 31.70pmol/L↑,TSH 0.04mIU/L↓;甲状腺抗体三项:甲状腺过氧化物酶抗体(TPO-AB)54.54IU/ml(0.00-60.00),甲状腺球蛋白抗体(Tg-AB)74.58IU/ml(0.00-115.00),TRAb 186.15IU/L↑(0.00-1.75)。
(2014-02)甲状腺B超:甲状腺左叶5.7cm×2.2cm×2.4cm,右叶5.5cm×1.7cm×1.6cm,峡部最厚0.7cm。(表面欠光滑,光点增粗,不均匀,多发小片状低回声);CDFI:腺体内部血流信号稍丰富。诊断:甲状腺弥漫性病变。
结合诊断标准,患者诊断GD明确,继续予抗甲状腺药物治疗。
2016-07患者诉乏力,予复查甲功:T3 1.12nmol/L ,T4 71.78nmol/L,FT31.99pmol/L↓,FT4 5.44pmol/L↓,TSH 35.66IU/L ↑,考虑药物性甲减,停用丙硫氧嘧啶,4个月后复查甲功仍降低,开始予左甲状腺素钠片50ug qd 治疗,多次调整左甲状腺素钠片剂量甲功均无法维持稳定,治疗期间甲状腺功能测定结果及治疗方案见表1。
表1 治疗期间甲状腺功能结果及治疗方案(2012-2020)
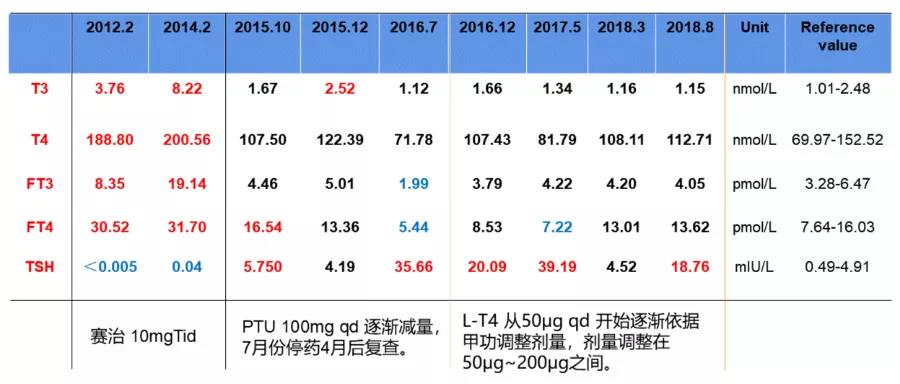
表1 治疗期间甲状腺功能结果及治疗方案(2012-2020)(续)
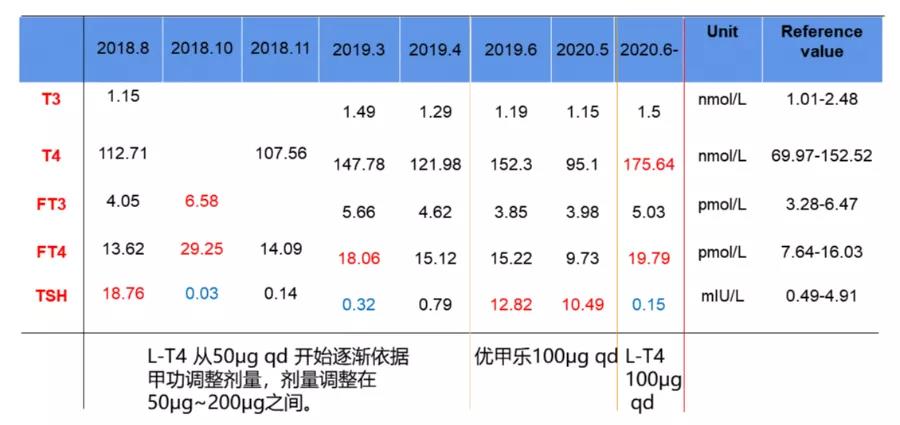
2018年8月患者仍诉乏力,查体见:P:82次/分,甲状腺未触及肿大,质软、无压痛,未闻及血管杂音。辅助检查:甲功:TT3 1.15nmol/L,TT4 112.71nmol/L,FT3 4.05pmol/L;FT4 13.62pmol/L;TSH 18.76IU/L ↑。
考虑患者调整药物后仍为“甲减”,再次复查甲状腺抗体三项:TPOAb 600 IU/ml ↑,TGAb 4000IU/ml ↑,TRAb 40IU/L↑。
甲状腺B超(2018-08):甲状腺左叶4.4cm×1.4cm×1.4cm,右叶4.5cm×1.4cm×1.3cm,峡部最厚0.3cm。(表面欠平,光点增粗,不均匀)。CDFI:腺体内部血流信号不丰富。诊断:甲状腺弥漫性病变。
总结病史,2016年患者规律服用抗甲状腺药物后出现甲减,予左旋甲状腺素维持治疗,2018年B超提示甲状腺较14年缩小,甲状腺呈弥漫性病变,甲状腺抗体三项结果提示TG-Ab、TPO-Ab、TRAb均升高,且TgAb和TPOAb数值显著增高,其检验结果符合桥本氏甲状腺炎诊断。
TG-Ab、TPO-Ab由2014年的阴性转阳,且数值较高,该改变罕见,与我院检验科联系是否存在检验结果干扰。经与我院检验科沟通,对患者检验结果进行梳理分析,甲功及甲状腺抗体三项结果能够正确反应患者体内甲状腺功能情况。
提示该病例由Grave’s病转变为HT。考虑患者当前“甲减”症状由HT引起,于左甲状腺素钠片维持治疗,在2018年-2020年随访期间,患者甲状腺功能不稳定,反复调整甲状腺素替代治疗方案,治疗效果较差,目前于左甲状腺素钠片100μgqd维持治疗。
知识拓展
遗传及环境因素可诱发自身免疫性甲状腺疾病(AITD),其中包括Grave’s病及HT。HT起病隐匿,早期可表现有轻度甲亢,最终发展为甲减。其发病与1型辅助性T淋巴细胞免疫功能异常相关。当出现持续TG-Ab/TPO-Ab阳性,且滴度显著增高时,HT的诊断可成立。
Grave’s病和HT具有相似的疾病免疫补救机制,它们都以产生甲状腺自身抗体和甲状腺淋巴细胞浸润为特征,在临床上表现为甲状腺毒症和甲状腺功能减退症。少数Grave’s病可以和HT并存,可称为桥本甲亢,该类患者有典型甲亢的临床表现和实验室检查结果,血清TgAb和TRAb表现为高滴度。
本病例患者对左旋甲状腺素反应较差,患者甲状腺功能未能保持稳定。其病例的特殊性可能与患者本身的免疫状态相关,需继续长期追踪随访。且该病例具有典型的遗传家系谱,病情变化具有特殊性,对患者及父母进行分子诊断对诊疗具有意义。
临床案例总结
Grave’s病及HT均属于常见的自身免疫甲状腺炎。两者的发病机制尚未明确,目前认为与自身免疫疾病相关。两者在症状上表现为类似一个硬币的两面,Grave’s病以“甲亢”为特征,HT可表现为“甲减”。
本病患者现以Grave’s病起病,经过规律抗甲状腺药物治疗后,甲功控制欠佳,随后转为HT,且甲状腺功能波动较大,药物控制不良,其特征在临床上较为少见。
该案例通过长达8年的追踪随访,发现患者病情转变的特殊性,提示对于内分泌疾病患者,规范化的慢病管理有助于对疾病的深入认识。
来源:检验医学
查看更多