查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






作者:复旦大学附属中山医院心内科 黄浙勇 副主任医师
大约5%的AMI患者冠脉基本正常,套用新名词就是“MINOCA” (Myocardial infarction with non-obstructive coronary arteries,冠状动脉非阻塞型心肌梗死)。但在诊断MINOCA之前,要认真问一下自己:冠脉真的没有闭塞吗?
有时,闭塞血管是“隐身高手”(图1),在急躁的急诊氛围下造影读片容易遗漏。当我们说出“MINOCA”时,闭塞血管可能潜伏在角落里窃喜偷笑呢!
遗漏闭塞血管属于急症PCI的低级错误,最大危害是因为术者的疏忽或缺乏经验,患者失去开通血管、挽救心肌的最佳时机(病例1)。本文挑选了几个“已经遗漏”或“差点遗漏”的病例,提请介入新手们注意,切莫籍“血栓自溶”、“痉挛缓解”为名制造冤假错案。AMI寻找犯罪血管是急症介入的基本功,只怕想不到,不怕找不到。

图1 动物界的隐身高手,您能辨认出来吗?
一、拒绝遗漏的方法学
遗漏血管无一例外的表现为分叉处血管的齐头闭塞(图2)。如主支血管闭塞,误将分支当做主支血管;如分支血管闭塞,误以为无此分支。因此,若急诊造影未发现明确罪犯血管,在诊断MINOCA之前,务必睁大眼睛,根据以下几点辨认出“隐身”的罪犯血管。
(1)心电图。在急诊冠脉造影之前,要尽可能了解患者的临床信息,特别是仔细阅读心电图,预判闭塞血管。在心电图精准定位心肌缺血部位的基础上,聚焦寻找犯罪征象、侧枝血供、冠脉走形和血管分布空白区域。
(2)罪犯征象。尤其关注血管分叉处闭塞的蛛丝马迹,包括造影剂残留或影像模糊、溃疡/龛影、细小缓慢血流(TIMI 1-2级)等。
(3)侧枝血供。与CTO(慢性闭塞)不同,ATO(急性闭塞)常缺乏侧枝。但缺乏不等于没有,闭塞后侧枝形成的影响因素很多,很多ATO病变远端具有细微侧枝。尤其是严重狭窄基础上的急性闭塞,甚至可以出现非常良好的侧枝循环。
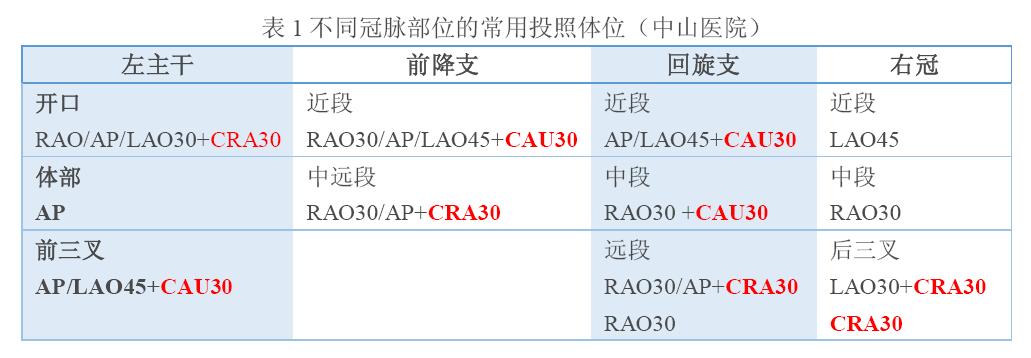
(4)冠脉走形和分布空白区域。掌握冠脉血管及其主要分支的最佳观察体位(表1),熟悉每个造影体位下不同冠脉血管的正常走行。在判断患者冠脉左右优势分布的前提下,及时发现“跑偏”或异常走向的冠脉分支,及时发现血管分布空白区域。比如对于一个右冠优势型患者,如果造影发现右冠和回旋支都比较小,而前降支又没有绕过心尖到达后室间沟的时候,一定要注意不要遗漏可能闭塞的远端LCX或闭塞的PLA/PDA。
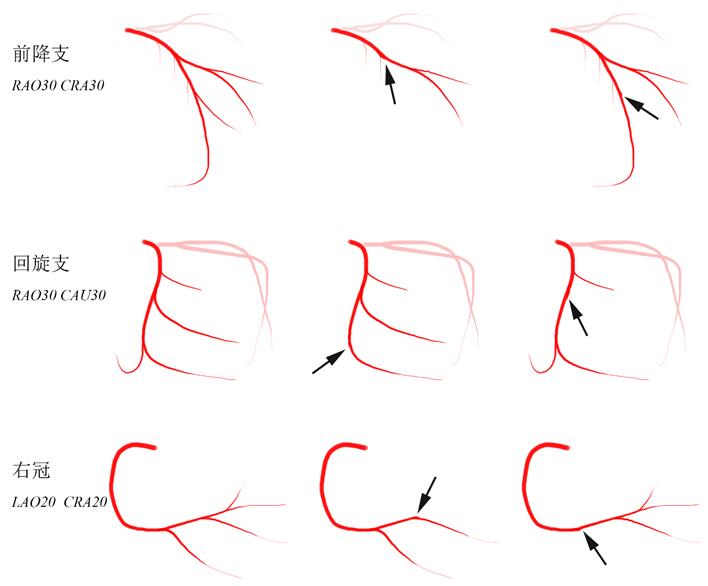
图2 容易漏诊的冠脉闭塞位置(箭头)
二、病例1:跑偏的“前降支”:明明是急诊,遗漏变择期
57岁男性,吸烟史。突发胸痛30分钟。
当地医院急诊查心电图V1-V5导联ST段抬高伴T波高耸,cTnI 0.124ng/ml,诊断为急性前壁心肌梗死。发病后3小时急诊冠造示三支血管轻度粥样硬化,狭窄20-50%,考虑“血栓自溶”,常规抗栓和抗凝药物治疗,病情稳定出院(图3)。
10天后患者就诊中山医院,咨询长期用药事项。阅读原造影光盘,高度怀疑前降支中段闭塞,而术者当时误将对角支当成了前降支。理由如下:
(1)一般血栓自溶会留下蛛丝马迹,如残余血栓,斑块破裂征象、残余严重狭窄等。本例造影均未发现。
(2)如心脏位置正常(不是横位心),CRA30°时前降支垂直走向,LAO30°CRA30°时前降支斜向左下角(图4,红色虚线)。但本例患者所谓的“前降支”明显跑偏了(图4,白线),更符合对角支的走向。
(3)仔细观察,可见血流缓慢的血管闭塞残端(图4,红色箭头),形态学类似“间隔支”,很有可能是闭塞的前降支。因此,初步推论当地急诊造影误将对角支当做“前降支”,而遗漏了真正的闭塞前降支,也错过了最佳的PCI时机。
发病第14天再次造影发现前降支已经再通,恢复TIMI3级血流(图5),植入支架。
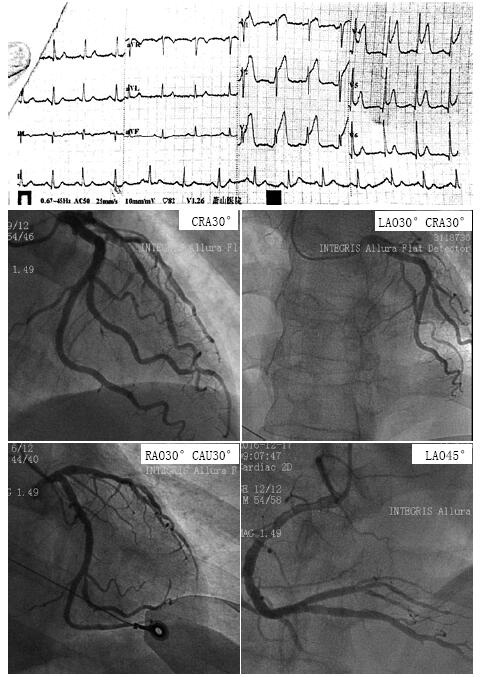
图3 急诊心电图和第一次冠脉造影
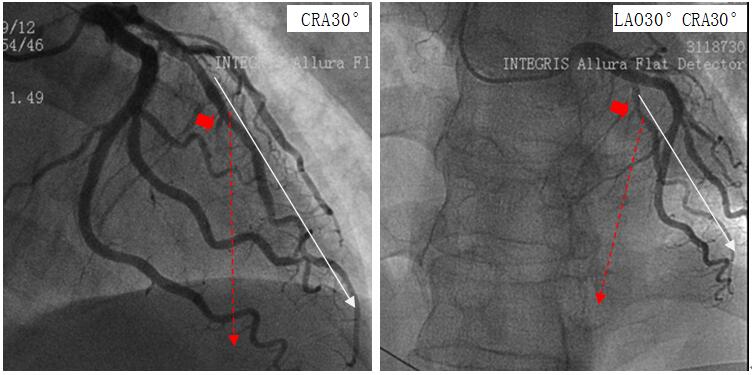
图4 重新分析造影,发现前降支闭塞征象(箭头),原术者误将对角支(白线)当做前降支,推测红色虚线为真正的前降支走向。
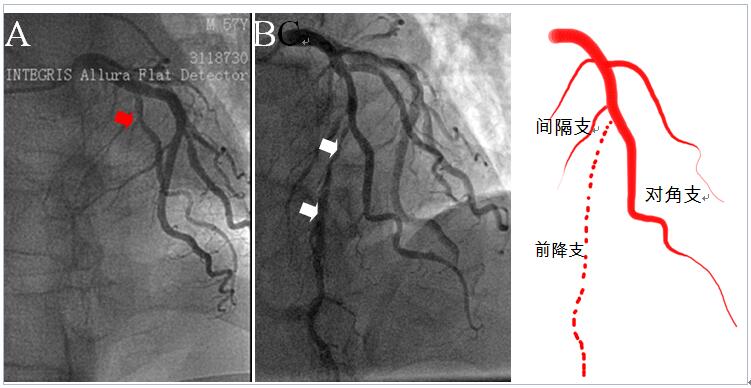
图5 漏诊证实。A为外院第一次造影(LAO30°CRA30°),红色箭头为次全闭塞前降支;B为第二次造影(LAO30°CRA30°),白色箭头为再通的前降支;C为闭塞示意图。
三、病例2:“前降支”的跑偏和留白
接下来我们通过另一个病例,加深前降支跑偏的印象。
79岁女性,高血压和脑梗病史。反复胸闷气促2周。心电图提示陈旧性广泛前壁心肌梗死,频发室早(图6)。心脏彩超示左室多壁段收缩活动异常,室间隔穿孔,LVEF50%,cTnT 0.139ng/ml,NT-proBNP 24974pg/ml。患者诊断为急性广泛前壁心肌梗死演变期,合并室间隔穿孔,KILLIP 3级。
冠脉造影判断为前降支中段发出粗大对角支后完全闭塞。尽管闭塞局部并无任何残留血栓或其他征象,回旋支和右冠未见侧枝供应前壁,但根据跑偏的前降支、前壁和心尖区呈“空白地带”的影像学证据,结合该患者明确而危重的病史、心电图和心超结果,罪犯血管不太容易漏诊。患者随后转心外科行“室间隔穿孔修补+室壁瘤切除+左心室成形+IABP”手术,遗憾的是患者术后2周死于多脏器功能衰竭。
本病例的价值在于:单纯从影像学的角度,一旦前降支在粗大对角支处闭塞(并不少见),新手容易将对角支误认为前降支!因此,需要警惕血管跑偏、血供空白区等关键征象。
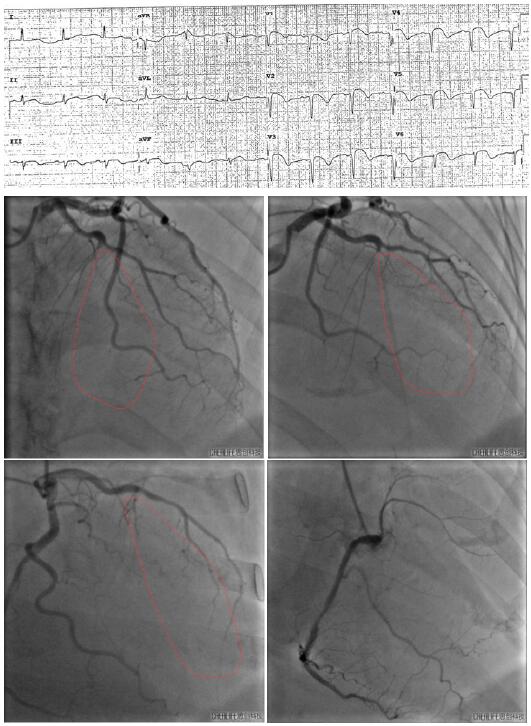
图6 容易遗漏的前降支中段闭塞。注意血管走向和供血空白区(红色虚线),未见侧枝。
四、病例3:侧枝的价值
68岁女性,糖尿病、高脂血症和高血压病史。活动后胸痛半年,加重2小时。心电图示V2-V4导联ST段水平型压低0.5-3mm,CTnT 0.058 ng/ml。诊断为NSTEMI。
左冠造影显示前降支近段狭窄80%,“前降支中远段细小”;但右冠造影和双侧造影显示侧枝供应粗大前降支远段,提示前降支中段闭塞,原先预判的“前降支远段”实为对角支分支!这也合理解释了症状和心电图表现(图7)。
该患者前降支闭塞局部并无任何蛛丝马迹,只是感觉“前降支”走形比较异常,未到达心尖部。本例侧枝较为丰富,估计前降支闭塞病变为慢性过程。如在重度狭窄基础上急性闭塞、或者闭塞时间较长,常可观察到明显侧枝,有助于闭塞血管的检出。如无侧枝提示,前降支闭塞漏诊的可能性大大提高。此时,仔细观察右冠-后降支没有优势支配心尖部,即心尖部存在“血管分布空白区”,将有助于前降支闭塞的诊断。
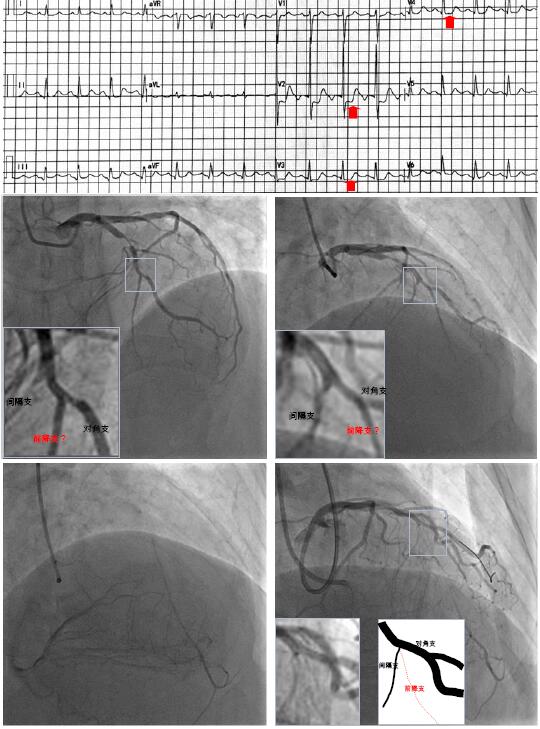
图7 侧枝提示阻塞部位。A为心电图;B左冠造影,前降支除近段狭窄80%外,中远段较小,走向怪异,但无任何闭塞征象; C右冠造影和双侧造影显示侧枝供应粗大前降支远段,提示前降支中段闭塞。
五、病例4:容易漏诊的分支闭塞
36岁男性,高血压病史。胸痛21小时。心电图I、avL导联ST段稍抬高,V2导联递增不良,CTnT 0.644ng/ml。5天后行冠脉造影,初步观察未见明显异常。仔细研读心电图估计对角支闭塞可能,再次仔细读片发现第二对角支(D2)开口闭塞,球囊扩张后细小对角支“现身”(图8)。
该例患者闭塞血管细小,开通血管本身的临床意义并不太,其真正的意义在于明确诊断,避免“MINOCA”这种不是诊断的诊断。
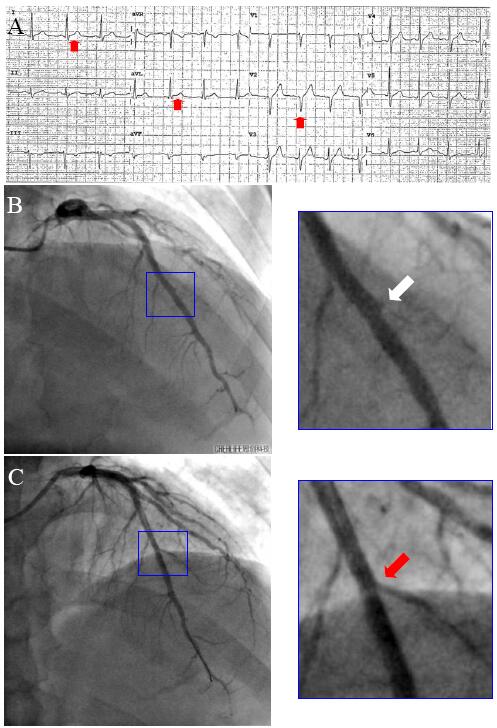
图8 细小分支闭塞。A为心电图;B为冠脉造影,第二对角支(D2)开口闭塞(白色箭头),呈模糊显影和轻微造影剂残留征象,C为1.5mm球囊扩张后显露细小对角支(红色箭头)。
六、病例5漏诊的静脉桥闭塞
63岁女性,高血压、糖尿病和系统性红斑狼疮病史。CABG术后10年,胸痛9小时。急查CTnT 0.169ng/ml,心电图示急性下壁后壁心肌梗死。CABG细节不详。
急诊冠脉造影显示前三叉严重狭窄90%,前降支和回旋支近段完全闭塞,右冠近段完全闭塞伴钙化。LIMA-D1动脉桥血管通畅,并为前降支中远段和后降支提供部分侧枝。非选择性主动脉造影示“主动脉-钝缘支”静脉桥血管通畅(图9)。术者考虑右冠为罪犯血管,但采用普通工作导丝Runtrough和Sion均未能通过,考虑右冠CTO病变,结束手术。
次日回顾病情,重新分析如下:(1)心电图心梗定位为下壁和后壁,后壁心肌梗死罪犯血管大多为回旋支闭塞,右冠相对少见。但患者回旋支和钝缘支经桥血管显影良好,提示患者罪犯血管为右冠,而且是优势型右冠。(2)右冠自身血管从影像学上分析,符合CTO特点,术者尝试未能通过,进一步证实慢性闭塞。那么,最大可能是右冠静脉桥血管发生急性闭塞。(3)患者CABG手术病史不详。但右冠搭桥术式有2种:“主动脉-后降支”模式,或者“主动脉-钝缘支-后降支”模式。非选择性主动脉造影未发现右冠桥血管显影或开口闭塞征象,那么,是否是“主动脉-钝缘支-后降支”序贯静脉桥发生急性闭塞?(4)仔细观察“主动脉-钝缘支”静脉桥,发现钝缘支吻合口后次全闭塞征象(血流TIMI 0-1级)。原先认为的“主动脉-钝缘支”静脉桥实际上为“主动脉-钝缘支-后降支”静脉桥。
随即安排再次造影,静脉桥-钝缘支吻合口后恢复血流TIMI 3级,狭窄95%,预2.5mm*15mm球囊扩张后残余狭窄<30%,显示粗大的后降支和左室后支(图10)。
又是分叉部位!本例的特殊性在于桥血管的 “侧-侧”吻合口发生急性闭塞,相当于分叉处闭塞!对于CABG患者,术者应该了解外科搭桥不同的术式,仔细阅读外科手术记录或冠脉CTA图像,识别不同体位下桥血管的走向,重点观察吻合口病变。
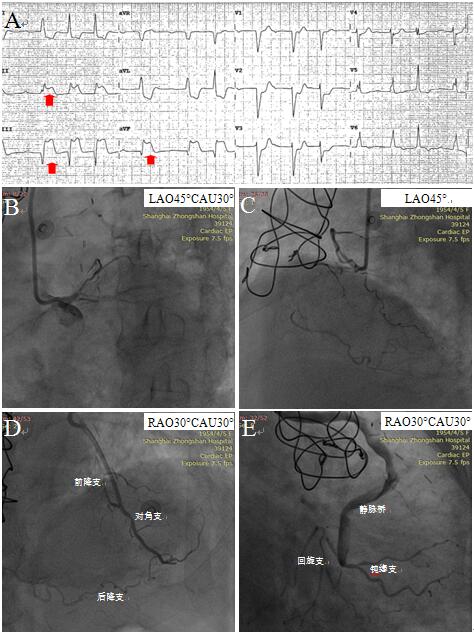
图9 急诊心电图和急诊造影。A急诊心电图;B左冠造影;C右冠造影;D左内乳动脉桥造影;D静脉桥造影
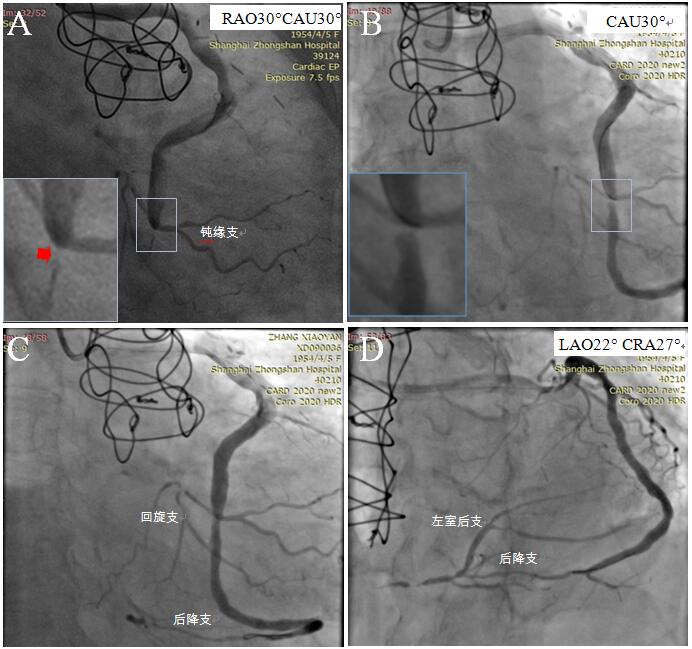
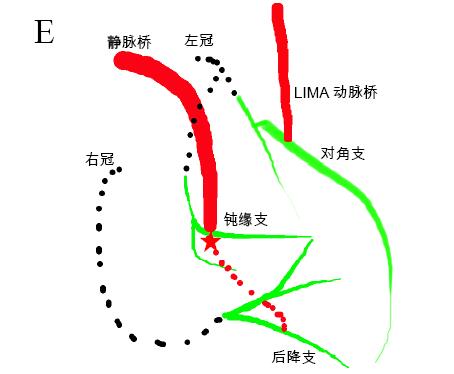
图10 静脉桥血管PTCA。A急诊静脉桥造影,次全闭塞,导致漏诊;B次日静脉桥造影,狭窄减轻至95%,前向血流恢复;C-D球囊扩张后,显示粗大的后降支和左室后支。E示意图红色虚线为静脉桥闭塞段,黑色虚线为自身血管严重狭窄/闭塞段。
《中国医学论坛报》策划制作,谢绝转载。
查看更多