查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





本文由首都医科大学附属北京天坛医院神经病学在读硕士赵家慧与大家分享于2021年2月10日发表于Stroke上的“Clinical Outcomes and Identification of Patients With Persistent Penumbral Profiles Beyond 24 Hours From Last Known Well - Analysis From DEFUSE 3”一文。

研究背景
DEFUSE 3是一项Ⅲ期、前瞻性、随机、盲法评价结局的多中心临床试验。该研究纳入了发病6~16小时内的前循环大血管闭塞患者。研究比较了血管内血栓切除术(endovascular thrombectomy, EVT)联合药物治疗(medical management, MM)(EVT+MM)与单纯药物治疗(MM),主要终点为患者的临床神经功能预后(发病90天mRS)。
结果发现,与MM组相较,EVT+MM组在发病90天有更高比例的患者实现功能独立。
在后期的亚组分析中,研究发现两组患者在发病24小时后的梗死体积没有显著差异。本文作者假设该现象可能是由于部分患者存在持续的不匹配(mismatch,即低估了24小时后仍存在缺血半暗带的患者梗死体积的增加)。
因此本文作者希望通过PPI指标识别发病24小时后仍存在缺血半暗带的患者,并评估他们的临床结局。
PPI(Persistent Penumbra Index)是本文作者提出的一个新的定义,它是指在随机化24小时后,灌注成像T>6s区域的体积与DWI成像中梗死体积的比值。如果PPI>1,提示患者存在持续的低灌注组织(mismatch)。
研究方法
DEFUSE 3是一项Ⅲ期、前瞻性、随机、盲法评价结局的多中心临床试验,182例患者被随机分为EVT+MM和MM治疗组。本研究为一项基于DEFUSE-3的事后分析,38例患者因没有24小时影像检查而被排除在外。
本研究将患者随机分为发病24小时后仍存在缺血半暗带(PPI>1)与无缺血半暗带(PPI≤1)的患者。患者24小时后复查影像首选多模式核磁,如果在随访中无法进行多模式磁共振检查,则可进行多模式CT检查。梗死体积通过DWI B1000/CT/CTP序列计算。MRP/CTP序列上T>6s的体积用来计算缺血半暗带。
主要结局为实现发病90天后的功能独立(mRS评分0~2分)的比例。次要结局为发病90天后的mRS评分的有序比较分析。
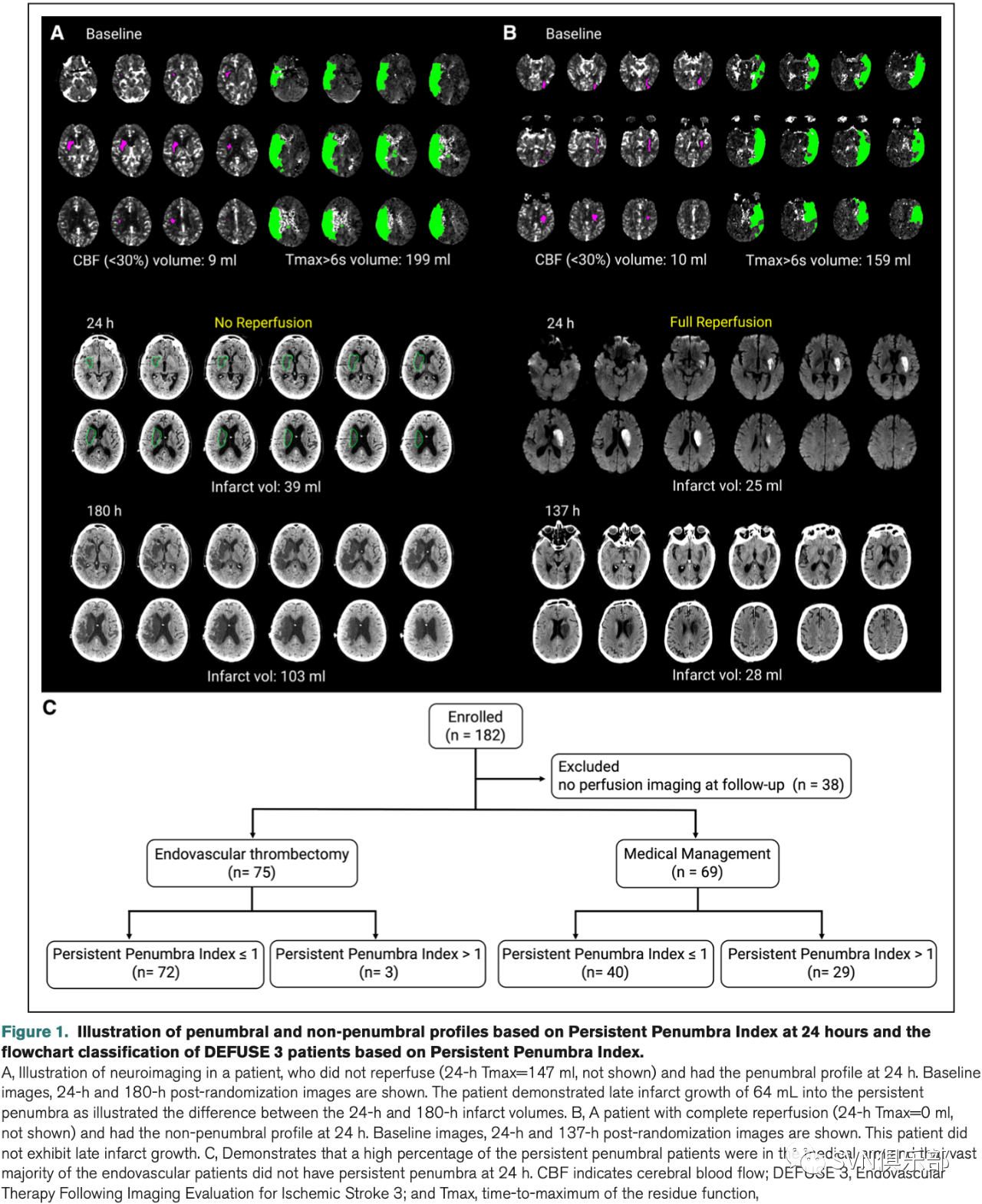
Figure 1A展示了一名发病24小时后仍存在缺血半暗带的患者,该患者随机化后24~180小时的梗死体积增长了64ml;Figure 1B展示了一名随机化后24小时无缺血半暗带的患者,该患者随访至137小时未出现梗死体积的增长;Figure 1C展示了患者的随机化流程。
研究结果
该研究共纳入144例患者,其中,PPI≤1组112例,PPI>1组32例(Table 1)。
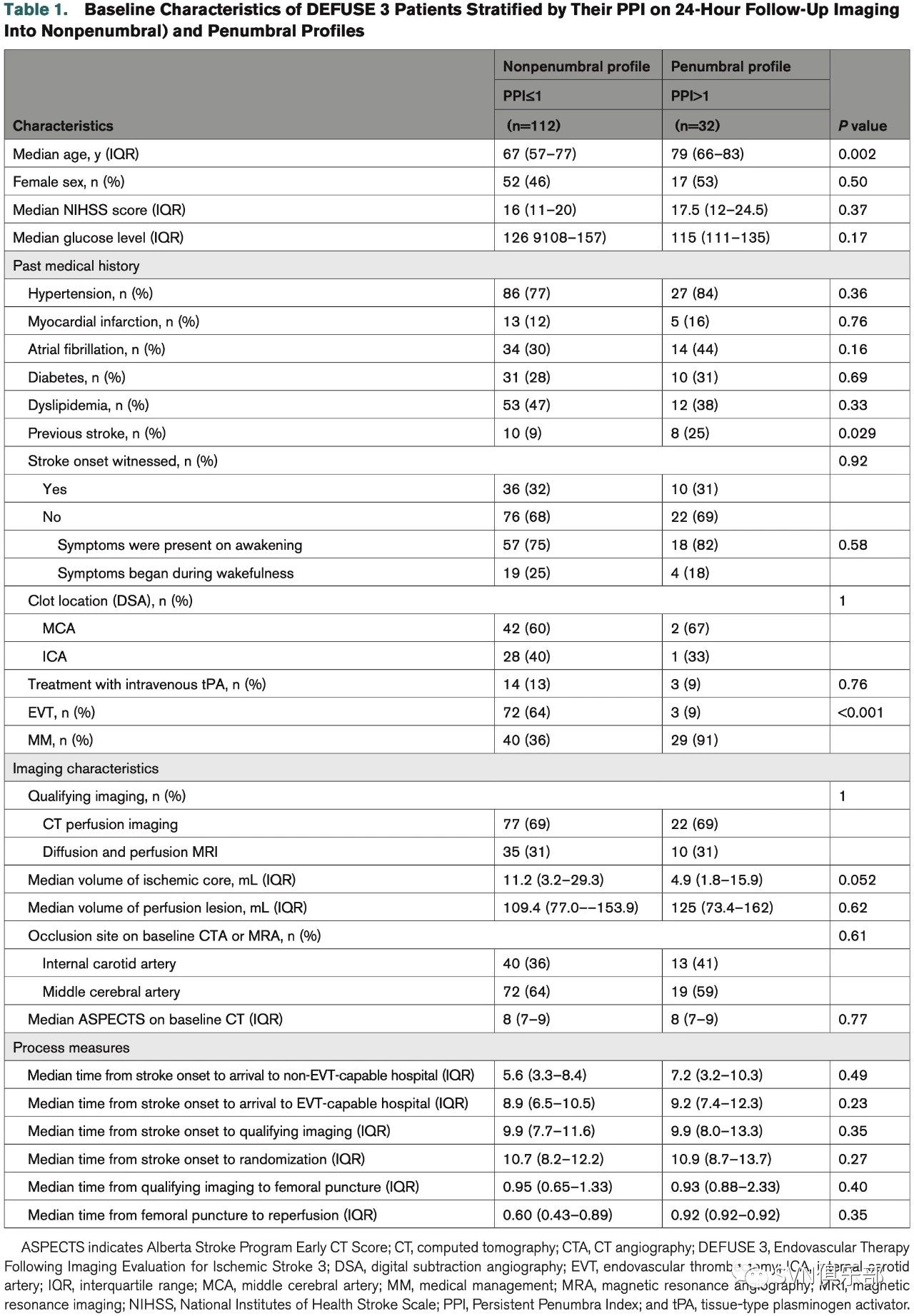
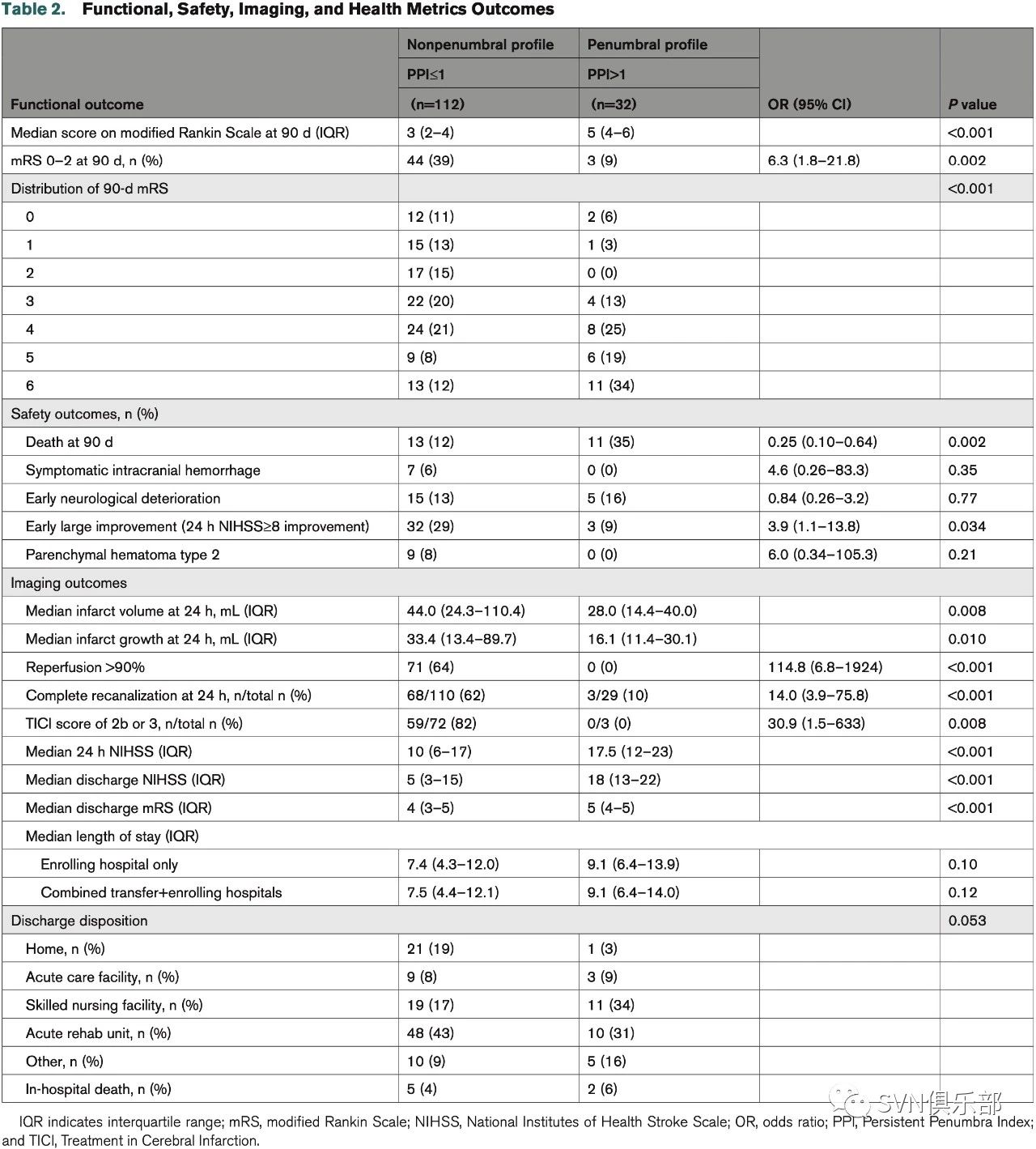
在PPI≤1的患者中,90天实现神经功能独立的比例更高[PPI≤1, 39%对PPI>1, 9%; aOR,9.9(95%CI,2.3~42.8), P=0.002],且该类患者有更低的死亡率[12%对34%,P=0.002; aOR 0.34(95%CI, 0.11~1.03), P=0.057]及更早实现神经功能改善(24小时NIHSS评分减少≥8分或为0~1分: 29%对9%, P=0.034)的趋势(Table 2)。
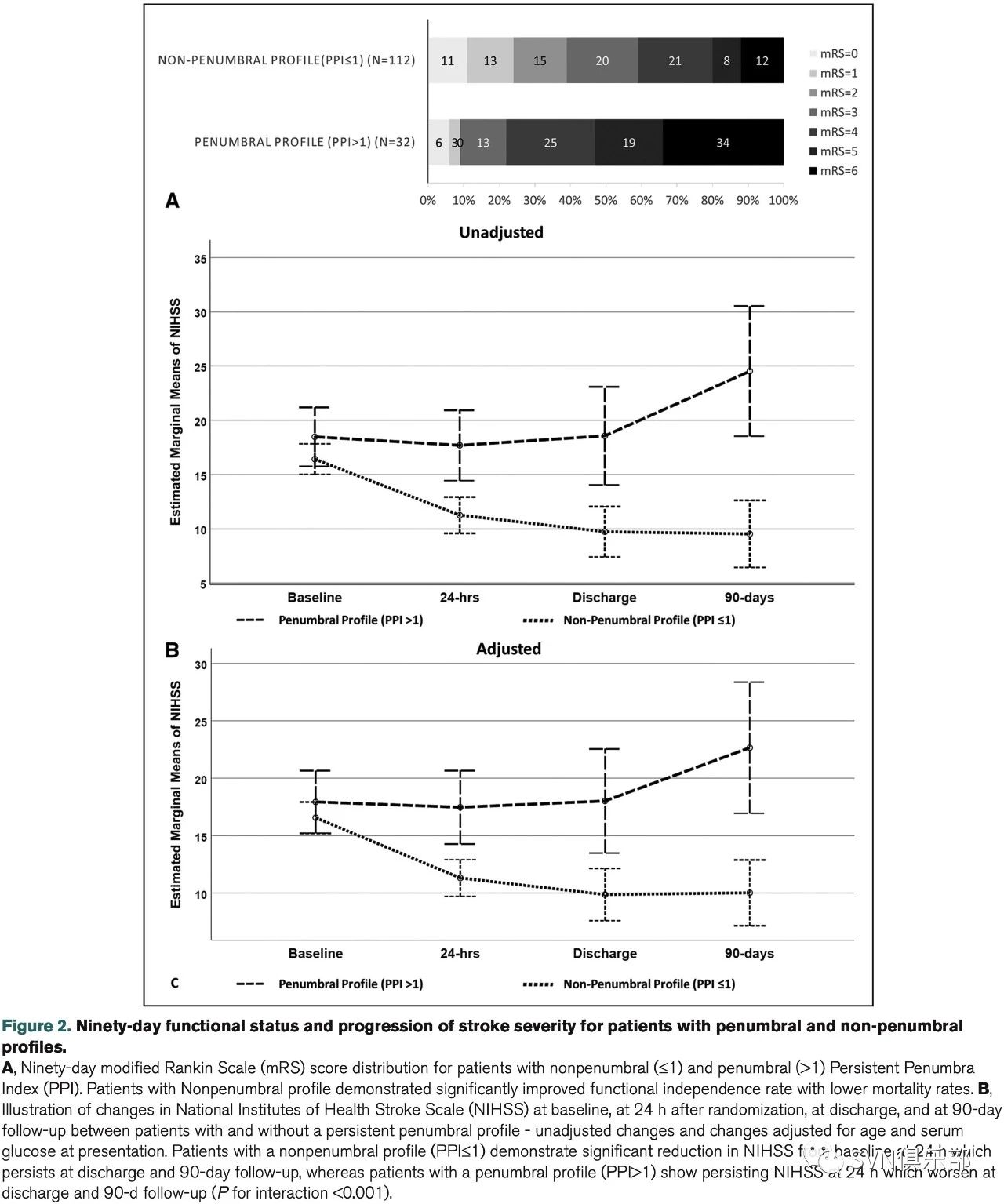
两组患者的90天随访mRS评分分布如Figure 2A所示。Figure 2B展示了两组患者在基线、24小时、出院及90天随访时NIHSS评分的变化,PPI>1的患者在住院期间NIHSS评分未见显著变化,但随访至90天时可见NIHSS评分升高。
PPI≤1的患者中,NIHSS评分从基线至90天逐渐减低(交互P值<0.001)。
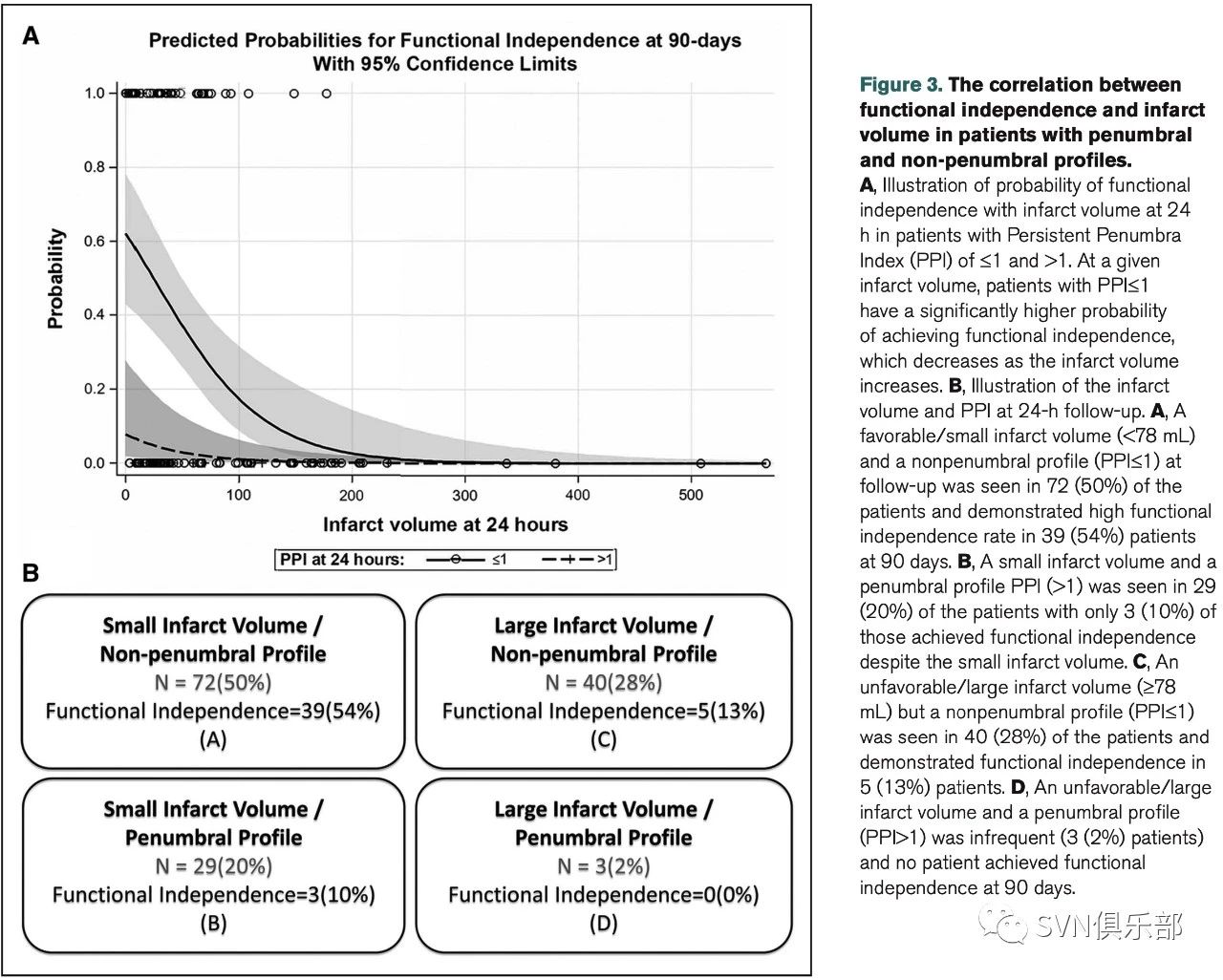
在Figure 3中作者分析了两组患者中功能独立与梗死体积之间的关系。当梗死体积<150 ml时,随着梗死体积的减小,PPI≤1的患者有更高的实现功能独立的可能性。
基于ROC曲线分析,使用约登指数(Youden index)确定以随访时梗死体积预测功能独立性的最佳临界值为78ml。
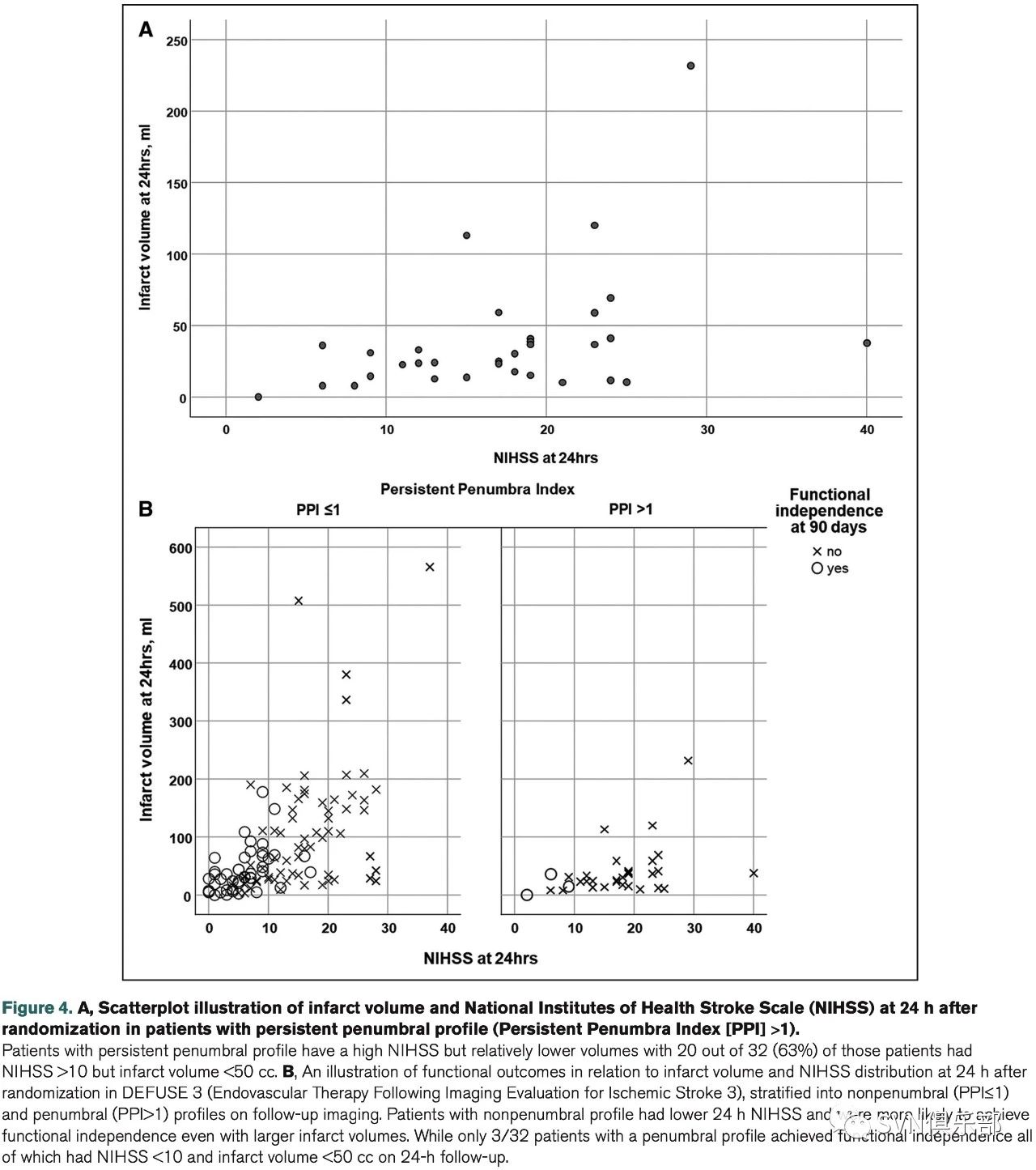
PPI≤1的患者24小时NIHSS评分更低,且与PPI>1的患者相较,即使梗死面积更大,也更容易实现功能独立。而在PPI>1的患者中,仅有3例NIHSS评分<10分、24小时梗死体积<50cc的患者实现了功能独立(Figure 4)。
研究结论
从发病至24小时后仍存在缺血半暗带的患者可通过PPI和临床与影像的不匹配进行识别,这些患者往往临床预后较差,他们可能仍可从较晚的再灌注治疗时间窗获益。未来对于这些患者的临床试验是必要的。
Q1:这篇文章的假设是什么?
利用PPI作为一个影像学指标,希望发现PPI>1的患者(即在发病24小时仍存在缺血半暗带的患者)和临床功能预后不良相关。
Q2:本文作者为何没有常规制作统计表?
本文研究的样本量较小,对于小样本量数据可使用点图。点图可绘制出沿着一个轴分布的观测值,如若这些点均不重合,采用点图可清楚地看到每个值的分布。面对此类小样本数据,有时统计图在视觉上比统计表更为简洁明了。
Q3:如何解释Figure 3和Figure 4?
图Figure 3A展示了PPI≤1与PPI>1的患者,其24小时梗死体积与实现90天后功能独立可能性的相关性。当梗死体积<150 ml时,与PPI>1的患者相较,PPI≤1的患者的功能独立性预测概率明显更高。
基于ROC曲线分析,使用约登指数将根据24小时梗死体积预测功能独立性的最佳临界值确定为78 ml。
图Figure 3B将患者根据上述梗死体积最佳临界值与24小时随访PPI值的相关结果进行分组比较:梗死体积小、无缺血半暗带的患者,实现功能独立的比例更高。
图Figure 4A展示了PPI>1的患者中24小时梗死体积与NIHSS评分的关系。在24小时后仍有缺血半暗带的患者往往梗死体积较小但有更高的NIHSS评分。
图Figure 4B则展示两组患者中功能预后与24小时梗死体积及NIHSS评分的关系。
Q4:解释说明一下常规的“P for Interaction”?
常规的“P for interaction”是用来反映两个因素之间是否发生了交互作用。简单来说,是按不同变量进行分层分析,交互作用P值不显著,表明不同层结果一致,文章结果可靠;交互作用P值显著,表面不同层结果不一致,相当于用来发现特殊人群。
如糖尿病患者容易复发卒中,此时使用叶酸水平对患者进行分层,发现与低叶酸相较,高叶酸的糖尿病患者卒中复发风险更低。这就表明糖尿病对卒中复发的作用受到叶酸的显著影响。
而本文中的Figure 2B也提到了P for Interaction:符合DEFUSE-3入组标准的脑梗死患者,90天神经功能预后常较差,若使用PPI分层后可发现相较于PPI≤1的患者,PPI>1的患者中发病90天NIHSS评分较基线上升更明显。但“符合DEFUSE-3入组标准”不能称为一个传统“因素”,故本研究体现的并非常规的“交互P值”。
Q5:如何解释这篇文章的结论?
文章摘要的结论部分提到了1个主要观点,即距患者最后看起来正常24小时后PPI>1的患者90天功能预后更差,此类患者可能会从超晚时间窗(>24小时)的再灌注治疗中获益。
根据文章的统计结果分析,相较于PPI>1的患者,PPI≤1的患者确实更易达到神经功能独立、神经功能早期康复,且死亡率更低。按照现有指南,急诊取栓的时间窗最晚即为距患者最后看起来正常24小时。
因PPI>1指的是在距患者最后看起来正常24小时以后,头颅影像检查提示仍存在缺血半暗带,即通过再灌注治疗(如机械取栓)可能拯救的区域,且此类患者预后较差,更具有拯救价值,故得出了如上结论。
但本研究为RCT研究的事后分析,并没有真正使用再灌注治疗选择性地干预该类患者,所以可以认为此结论是作者的一个合理推断。在正文的结论最后作者也提到,该结果支持进一步研究,对于PPI>1的患者进行超时间窗取栓是否真的可以达到获益。

来源:SVN俱乐部
转载已获授权,其他账号转载请联系原账号
查看更多