查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






笔者:李双(上海十院导管室)

李双,主治医师,医学博士。擅长心律失常的药物及导管消融治疗,房颤卒中预防的左心耳封堵治疗。房颤门诊时间为周四下午。
引言
经静脉临时起博器植入术(临起)是心内科介入手术中的“最简单”的技术之一,具有设备简单、技术简单和操作简单的特点。一般县级以上医院均需要具备心脏临时起搏的条件,能迅速有效的挽救患者生命。
笔者所在上海市第十人民医院心脏导管室承担着给全院行急诊临时起搏的重任,近几年的临时起搏均在300例/年以上。心脏科几乎全员介入医生和大部分培训医生均掌握相关技术,可谓是“最简单”的手术之一。
笔者自2014年开始介入手术以来,历经冠脉、结构和电生理等不同亚学科介入培训,每年植入或指导植入临起超过150例。从最懵懵懂懂的机械性植入,到逐渐掌握技术和技巧可以游刃有余的漂浮想要去的位置,期间自己经历过一次气胸并发症(仅需保守治疗,还是比较幸运的,但也是终生难忘)。
笔者见识过半夜临时起搏器出现脱位的、膈肌跳的、VIP出现血气胸行外科手术修补、多次直接心尖顶破行外科手术修补、心房心室游离壁破裂行外科手术修补等等,因此,积累了不少的心包穿刺的经验(这个以后交流),也跟过多次急诊心外科手术。深深地感到即便是对临起这项较为简单的操作,术者仍然需要有 “敬畏之心”。
“手术成功是应该的,失败都和术者有关”,是当前外部医疗的“大环境”,也应该是我们医生内心应当遵守的准则。手术都有风险,风险都有一定的概率,但是没有无缘无故的并发症,一定和操作有关,或者和操作使用的耗材、器械、药品有关。
笔者结合历年积累下来的经验教训和近几年的亲身操作经验,谈谈如何让这项“简单”的手术较为规范,减少或者规避并发症。
术前把握适应症的人
可能每个医院都有各自的特点,决定病人(尤其是非心脏科病人)是否需要行临起,可能是会诊的心内科医生、会诊或者术前探视的麻醉师或者病人本组的医生。
如果最后一个的话,那么需要尤其当心。
术前签字
临起也是需要《手术知情同意书》的。手术签字,除把握适应症、写明潜在的并发症外,需要强调:
1. 临时起搏器仅“临时”用(一般最长不超过1周);
2. 符合永久起搏器指征或预计术后较长时间起搏依赖的,一般不予植入;
3. 术后需要制动,因不能配合制动或制动不佳的,可能造成脱位风险,由患者本人承担风险。
适应症及注意事项
可能分为心内科(急诊/择期)、其他科急诊抢救和外科手术前三大类更为合适。
1. 心内科(急诊/择期):
① 为评估是否需要择期永久起搏器植入做过渡:严重的房室传导阻滞、三分支传导阻滞、有症状的窦缓/窦停/缓慢心律(药物过量或中毒、电解质失衡、急性下壁心梗、导管消融术后)等。首选右侧锁骨下静脉途径植入临起至RV近心尖部,左侧备择期永久起搏器植入。
② 术中保护性起搏:潜在导致心动过缓的电生理消融手术、电复律、RCA/LCX介入手术预计可能造成血流缓慢、更换永久起搏器等。首选右侧股静脉途径植入临起至RV近心尖部。
③ 药物治疗无效或不易药物或电复律治疗的快速性心律失常或R-on-T室早,行快速起搏终止心动过速或超速抑制。首选冠状窦十级电极至冠状窦内行AOO快速起搏。
(笔者曾遇一位下壁心梗的老先生,PCI术后2周仍顽固性频发R-on-T室早致多次室颤,而迟迟不能出院。后该病人行冠状窦临起植入,AOO 模式90bpm起搏一周后室早消失,第二周出院)。
④ 各种心动过缓或非心动过缓导致的猝死、休克等,在心肺复苏(CPR)同时尽快行临时起搏。但若病情持续不能改善,可能出现电机械分离(X线或者床旁心超看一下心脏搏动,还是需要的),因此强调临时起搏不能代替心肺复苏(CPR)。
2. 其他科抢救:一般为各种突发的心动过缓或停搏,首选左侧锁骨下静脉通路,漂浮电极,起搏位置一般为右室流出道,也可为心房心室任意的可以起搏的位置,节约时间、迅速起搏。若患者病情允许,可转运至导管室调整电极位置。
3. 外科手术前:一般为需要在外科手术中临时保障性起搏,大部分为各种心动过缓或潜在心动过缓,因此非用于仅术中起搏/符合永久起搏器指征/预计术后不能拔除电极的病人,不能行临时起搏。
*备注:笔者近期在手术台上发现过两位腹部外科病人,行择期手术术前麻醉医生要求行临时起搏。上台后监测心电图均是三度房室传导阻滞,立刻终止临起植入。告知他们主管医生和病人不能按照既定方案行外科手术,需要尽快行永久起搏器植入。结果一位病人转到心内科行永起植入后再转回外科顺利行外科手术;另一位拒绝行永久起搏器植入,告知患者临时起搏器的适应症和注意事项后,患者选择放弃临时起搏并放弃外科手术。
技术特点
临时起搏器植入过程包括静脉穿刺置管、电极(塑形)植入、起搏测试(含电极导线位置调整)及包扎固定等环节。
常用的静脉通路包括颈内静脉、肱静脉、锁骨下静脉和股静脉等,笔者单位常用后两种,对于颈内静脉通路没有切身体会,本文不讨论其植入和特点。
笔者认为近心尖部为最佳临时起搏位置(右室流出道仅适用于床旁急救),因此我们将对比不同途径行起搏从穿刺难易、电极张力、操作难易(电极到位)、是否容易脱位、其他并发症等进行讨论。

图1 临时起搏仪和漂浮电极(图片来自十院心脏中心)
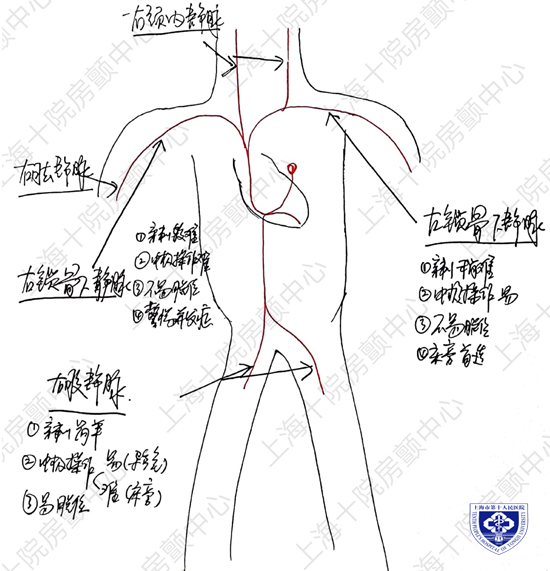
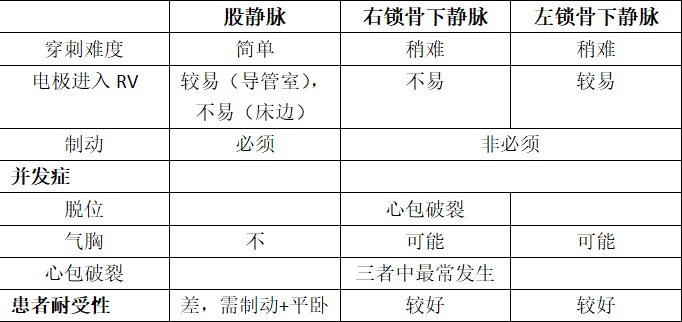
图2 临时起搏器植入的几种常用静脉通路,并阐述非颈内静脉途径的技术特点
手术过程(主要以锁骨下静脉途径为例)
步骤0. 手术台上的准备
临起也给予三四级手术的“待遇”,
①了解该病人的适应症是什么,5项:《手术同意书》上写的适应症、病例夹子里面的心电图、决定需临起的会诊单或病程记录、口头询问患者或家属、临起植入前的监测心电图
②术中留下“证据”,4项:DSA影像、术中心电图、有可能的话再带至少一个医生上台(帮把手的同时做个见证)、手术记录(术者需签字)
步骤1. 穿刺锁骨下静脉并置鞘:
局部浸润麻醉后,以锁骨中外1/3(即锁胸关节中点,为锁骨转弯及明显突出体表点)为定位点,负压进针,紧贴此点下方。进针方向指向胸骨上窝。若有X线引导,一般在锁骨投影内。不建议针出锁骨投影上方(有穿到肺尖可能)。
负压回血,通过颜色和压力判断为静脉后,置入导丝,至下腔静脉。扩皮并置入静脉鞘管,退导丝及内鞘,外鞘回吸排气。
若导丝不能顺利进入下腔静脉,循导丝置入静脉鞘管时,需要用另一只手固定导丝使之不动,否认导丝将进入右室造成短阵室速。
(笔者曾给一位下壁心梗伴三度房室传导阻滞患者植入临时起搏器时,因导丝进入右室造成室颤)
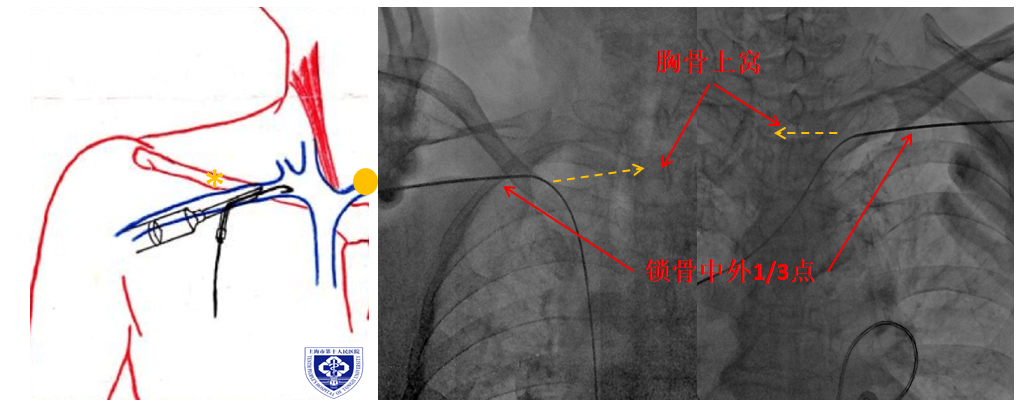
图3 锁骨下静脉穿刺 (图片来自十院心脏中心)
2. 电极导线塑形:
床边急诊行临起,多采用循左锁骨下静脉通路并采用漂浮电极(图4-A)。漂浮电极不仅头端有气囊使之更容易通过三尖瓣环并直接进入右室流出道(RVOT),且较非漂浮电极更柔软,一般可不塑形。
在导管室也使用非漂浮电极。非漂浮电极较硬,顺应性较好,但对电极的操作有一定要求,建议塑形。
导线头端自带一个小弯(图4-B),循股静脉,一般建议塑形为大C型(图4-C);循右锁骨下静脉,建议塑形为大S型(图4-D);循左锁骨下静脉,建议塑形为“鱼钩样”或小C型。

图4 临时起搏器电极导线及植入前塑形(图片来自十院心脏中心)
3. 电极植入到位
床边急诊,首先测试漂浮电极头端气囊完好,一般给1.5ml气体见气囊充气。循鞘管送入电极导线20-30cm后打气,电极尾端接入临时起搏器,以高于自身心室率15-20bpm的频率起搏。继续送电极,一般可顺利到位右室流出道(视频3)。
在导管室也使用非漂浮电极。非漂浮电极较硬,顺应性较好,但对电极的操作有一定要求(视频2)。
A. 电极送入心脏,一般首先到达右房心耳侧,可见右心耳特征的“抖动”征(视频3);
B. 顺时针扭转电极导线,使电极头端逆时针逐渐向间隔侧转;
C. 扭转电极导线时,当电极头端指向心室时顺势前送电极,使之跨瓣,进入右心室;
D. 调整电极头端至右室心尖部,酌情前送导线,使心尖部-三尖瓣-心房底部呈大“S”型;
E. 确认电极头端位于心尖部或低位间隔(LAO体位),最好不要在游离壁侧(心肌较为菲薄)。
视频1 非漂浮电极到达右室流出道
视频2 非漂浮电极达到心尖部
视频3 电极到达右心耳时出现特征的 “抖动”征
*备注:RAO30°体位下,右心呈“切线位”,右心房在左上,右心室在右,占据底部和心尖大部分。右房右室之间以三尖瓣分割,此处附近X线下见一条白白的透亮带,为冠状窦静脉,是重要的解剖定位。
LAO体位,右心和左心各占一边,中间以房室间隔分割,房室间隔近似垂直于屏幕。
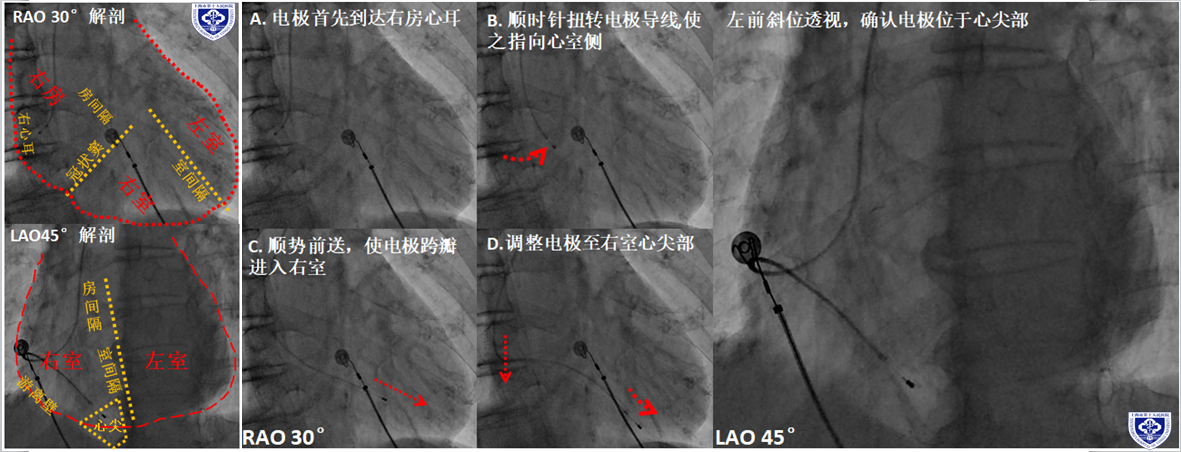
图 5 右锁骨下静脉通路临时起搏器电极到位方法 (视频2 右锁骨下静脉电极植入)
4. 电极测试和固定
电极到位后行测试,起搏频率一般设为高于自身心率15bpm。床旁临时起搏一般起搏点为RVOT,见下壁导联(II、III、avF)单向R波,能起搏后一般不调整位置。漂浮电极也可以作为非漂浮电极来用。
对于非漂浮电极,选择到位右室心尖部或心尖部偏间隔侧,此处基本上阈值和感知都很好,且肌肉丰富不易脱位或微脱位。
测试阈值,一般<2V(2V≈4mA,估算人体的阻抗为500Ω,我一般直接放在2v起搏),输出电压为2-3倍(一般直接放在5v),感知灵敏度一般放在2mA。
注意常见并发症,如血管或心肌破裂、心脏填塞、起搏致心律失常等,一般注意张力不要太高可避免。
参数均可后,固定电极于皮肤,一般可以在起搏状态下固定。注意观察新出现室早、不能起搏或起搏图形改变,均说明固定时影响到电极位置。
*备注:张力宜适度,太高易导致血管或心肌破裂、心脏填塞、起搏致心律失常等,但是太低易微脱位,我的操作习惯是让临起电极头端出现跨三尖瓣环的“S”型,但不顶出室早。
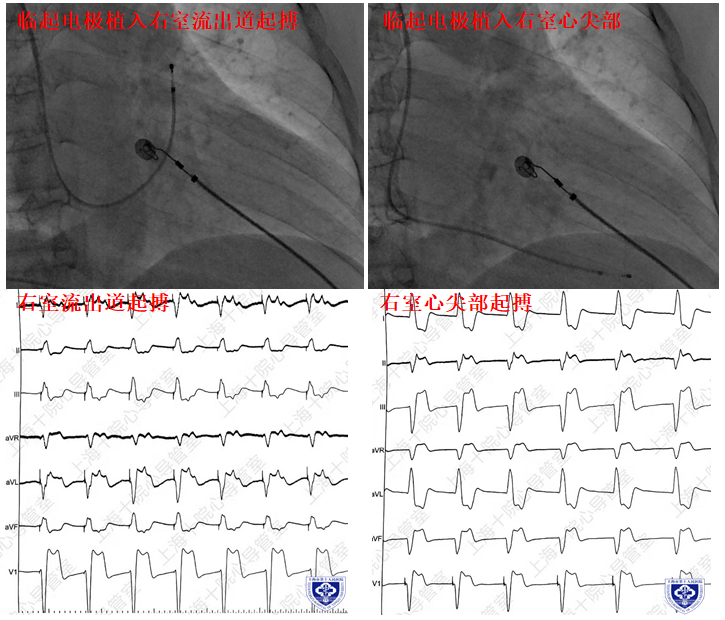
图 6 不同起搏部位的心电图
并发症一览
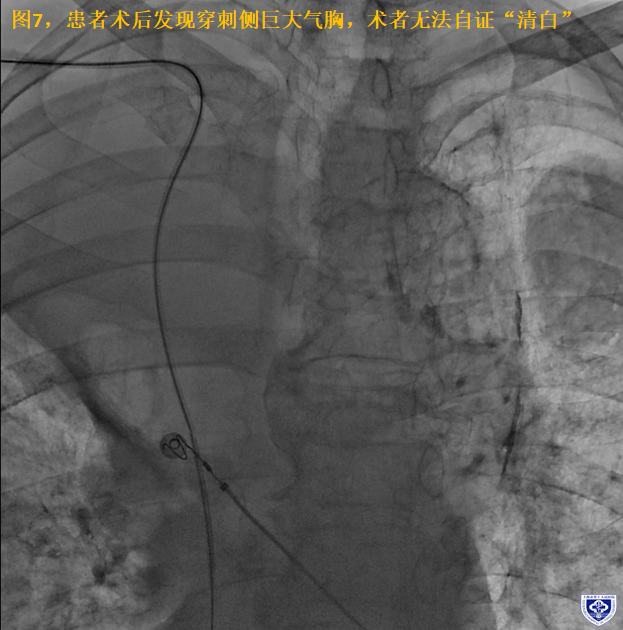
1. 图7 患者术后才发现巨大气胸(但是患者症状稳定,询问病史有右肺肿瘤切除病史,最大可能是术前就存在右侧气胸)但因术前没发现,也没影像,无法自证“清白”。
本例间隔部旁道导致的室上速,诊断及消融过程较为清晰、完整,适合初学者或非电生理医生了解腔内电图及电生理检查过程
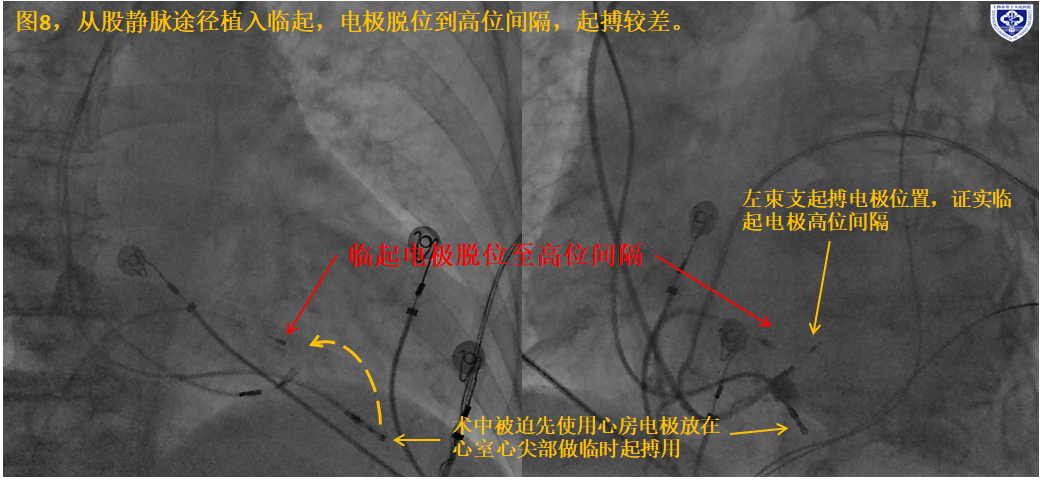
2. 图8 临时起搏器从右侧股静脉途径植入,术后患者不能耐受平卧导致出现脱位,起搏较差,后迅速行永久起搏器植入(术中先使用心房电极放在心室心尖部做临时起搏用,心室电极置于左束支,而临起电极高于左束支电极,提示为高位间隔)
3. 图9 临起脱位-再植入造成血气胸,需外科手术清理血凝块
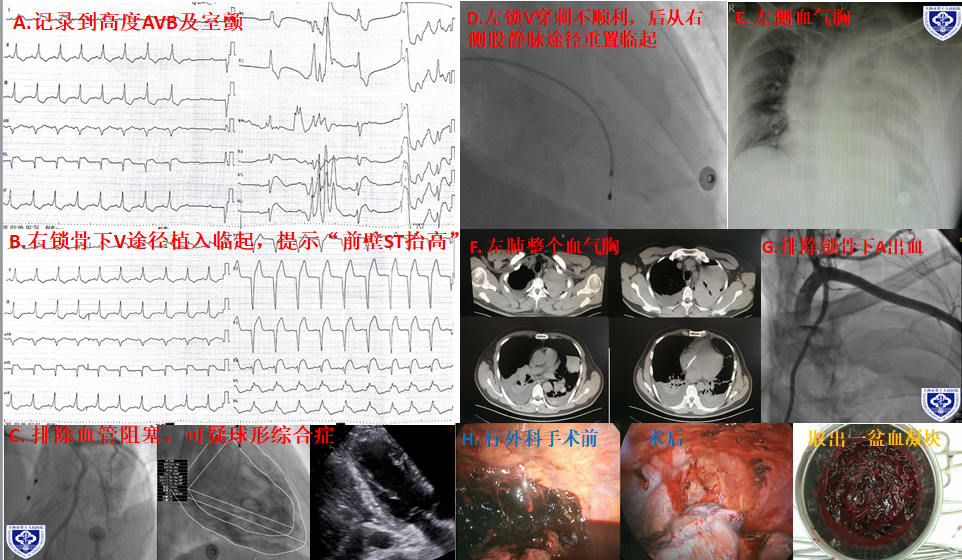
图9 中年男性,因“前壁STEMI,晕厥1次”收入院,记录心电图过程中突发高度房室传导阻滞并室颤,即刻予电除颤后行床边临时起搏器植入(右侧锁骨下静脉途径,电极位于高位间隔),造影提示球形综合征。住院期间出现临起脱位,穿刺左侧锁骨下静脉不顺利,后通过股静脉重置电极。住院期间出现“血气胸”,胸腔闭式引流但仍有20%左右左肺压缩,为凝固性血胸,于心外科行胸腔镜下胸膜纤维板剥脱术,后恢复可。
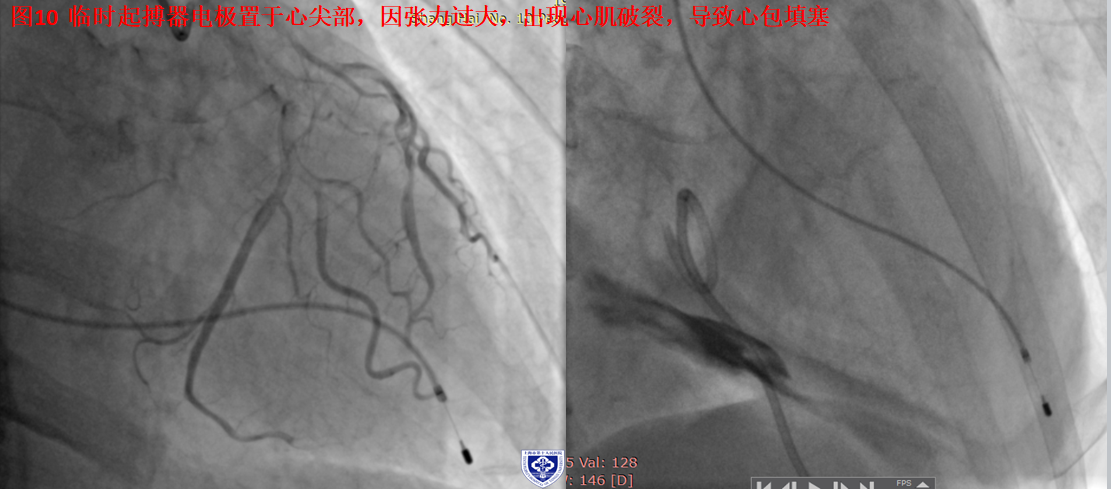
4. 图10 临起位于右室游离壁,电复律后出现心包穿孔并填塞
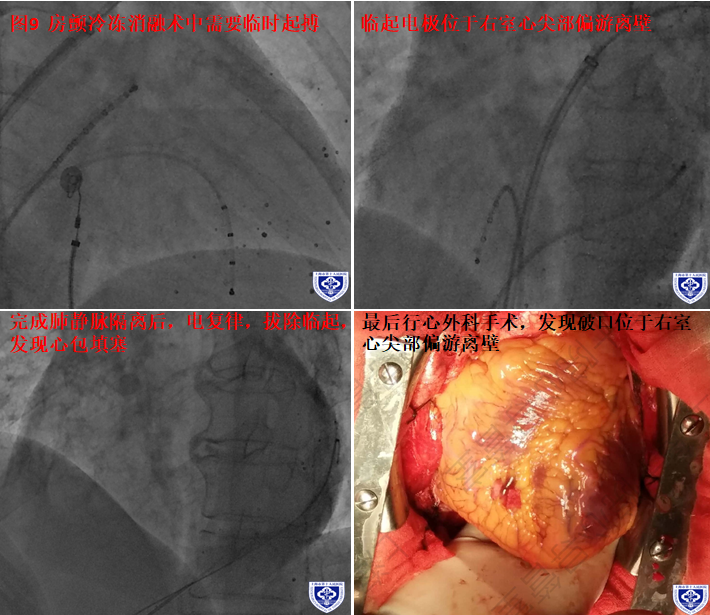
5. 图11 临时穿破心尖造成填塞
参考
1. 中华医学会编著,《临床技术操作规范·心电生理和起搏分册》
2. 马长生、霍勇、方唯一、董建增,《介入心脏病学》(第2版)
上海十院房颤中心简介

上海市第十人民医院房颤中心在建立房颤规范的筛选和诊断流程、规范房颤治疗方案、规范房颤导管消融术式、规范房颤抗凝或左心耳封堵术预防栓塞事件、全程规范化监测与随访、以及房颤患者的健康教育等方面积累了丰富经验。关键治疗技术包括:房颤冷冻消融、高密度标测指导下的房颤射频消融、左心耳封堵术、消融加左心耳封堵一站式手术、房颤希氏束起搏术、食道超声检查术及远程心电实时监测预警随访平台等,我中心有2位全球冷冻消融带教专家,2位全球左心耳封堵带教专家,是国家第一批“中国房颤中心建设单位”,第一批“心房颤动介入诊疗技术培训示范基地”,国家卫计委“心源性卒中防治基地”。
查看更多