病例分享专家
首都医科大学附属北京友谊医院
谭春婷 副主任医师
病例点评专家
首都医科大学附属北京朝阳医院
王雯 教授
入院情况:男性,65岁,主因“间断咳嗽咳痰2周”入院。患者入院前2周受凉后出现咳嗽、咳痰,为白色粘痰,无发热、盗汗,无明显呼吸困难,无胸痛、咳血,夜间可平卧入睡。口服止咳化痰,清热解毒等药物治疗,症状无缓解,为进一步诊治收住院。自发病以来饮食、睡眠可,体重无明显变化。
既往史:30年前行胆囊切除术,3年前行下颌下腺切除术。
个人史:吸烟史20包·年,已戒烟20年。无饮酒史,从事建筑行业30年(工作环境有粉尘),近10年园林植物接触史。
入院查体:神清,一般状况可。浅表淋巴结未触及,双肺呼吸音稍粗,未闻及明显干湿性啰音。心腹查体未见明显异常,双下肢不肿。
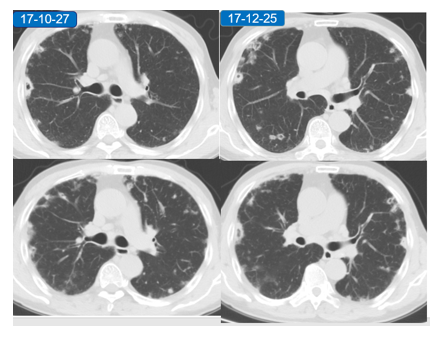
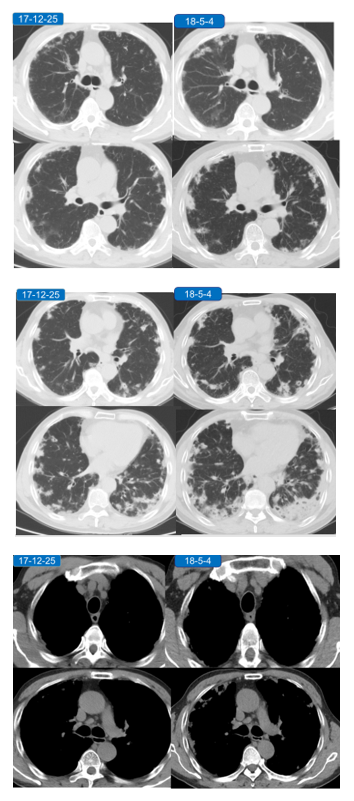
胸部CT:
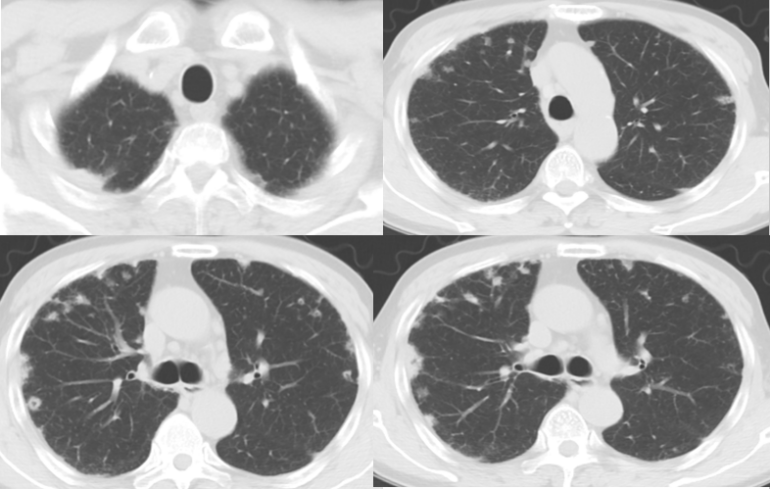
双肺多发斑片影,小结节状高密度影及多发空洞影,病灶外壁毛躁,内壁光滑,以双肺下叶及胸膜下为甚。双肺下叶见多发小叶间隔增厚及网格状影。
纵隔内见多发增大的淋巴结。
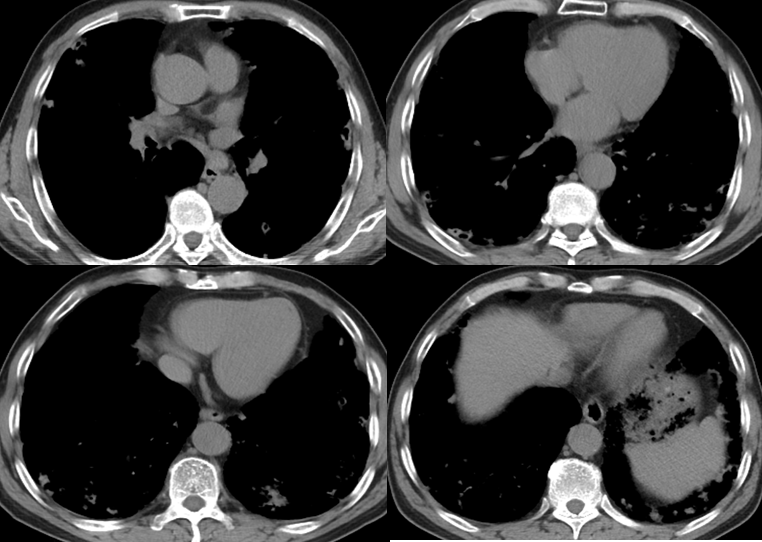
肺部阴影待查:炎症?结核?肿瘤?
入院给予莫西沙星0.4g qd抗感染,N-乙酰半胱氨酸片600mg bid祛痰治疗。
化验检查:
血常规:WBC 6.80× 109 /L, GR% 67.3%, HGB 131g/L,PLT 274×109 /L,CRP 6mg/L。尿、便常规无明显异常。
生化:TP 85.3g/L, GLB 48.7g/L (20-40g/L ), ALB 36.6g/L, CHOL 5.72mmol/L, TG 5.72mmol/L, HDL-C1.31mmol/L, LDL-C 3.36 mmol/L。
血气:PH7.411, PO281.70mmHg, PCO2 40.40mmHg , HCO-25.10mmol/l。
痰培养+鉴定(-),痰涂片找真菌(-),PCT 0.23ng/mL (-)。痰找结核菌X3次 (-),PPD (++)。TB-SPOT:淋巴细胞培养+干扰素测定A 40(0-24),淋巴细胞培养+干扰素测定B 84 (0-24);
G试验、GM试验(-)。支原体抗体:>=1:640阳性。痰脱落细胞(-)。ESR 59mm/1h。
免疫球蛋白+补体:IgG 2030.0 mg/dl,C4 43.10 mg/dl。免疫系列:ANA 1:80 (+)、ENA、ANCA、RF、CCP均阴性。
肿瘤标志物:AFP 20.91ng/ml, CEA 5.14ng/ml,CA199>1957.00U/ml, CA50 722.05ng/ml。
支气管镜检查:
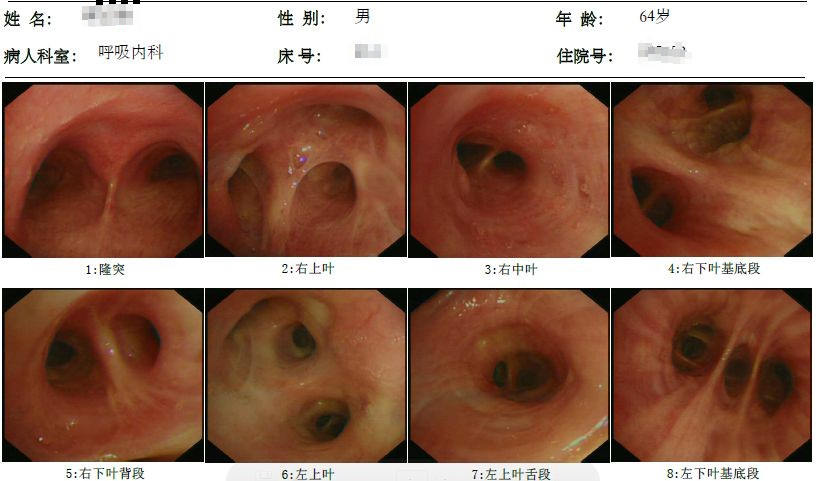
结果:
支气管肺泡灌洗液(BALF)细菌、真菌(-)
结核PCR:(-)
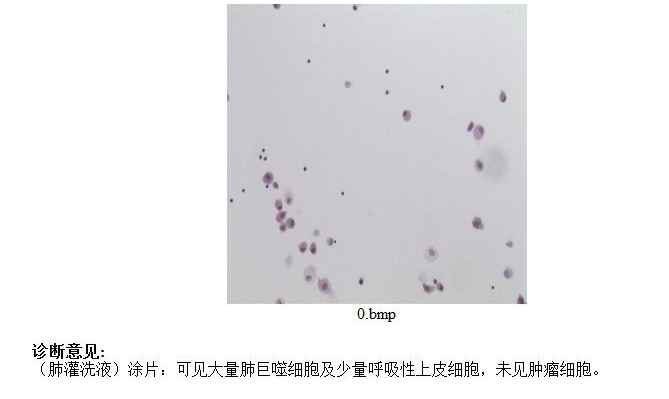
支气管镜刷片:
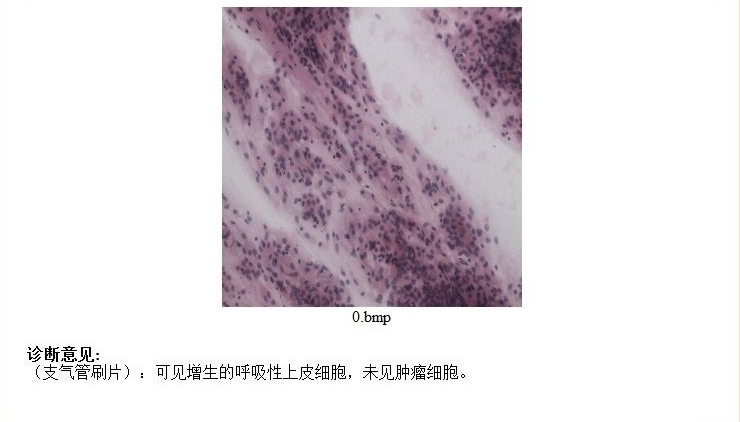
支气管镜活检病理:

肠胃镜检查:
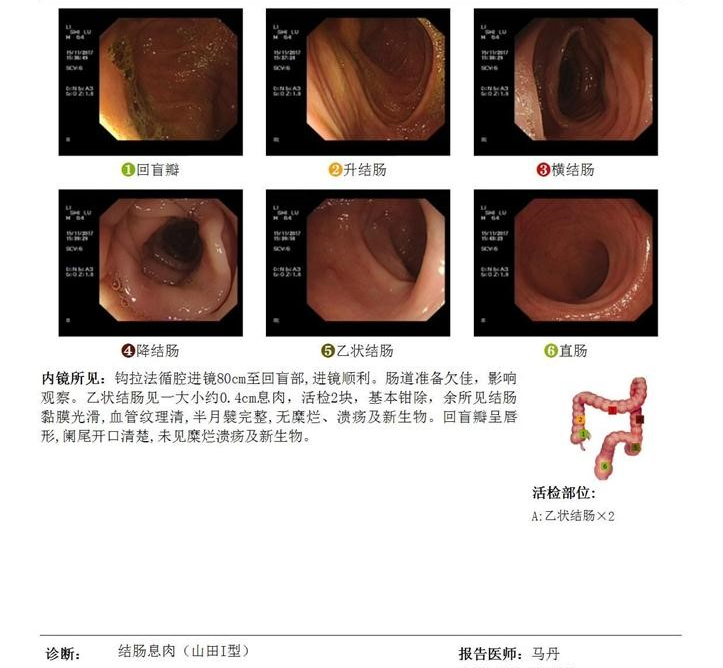
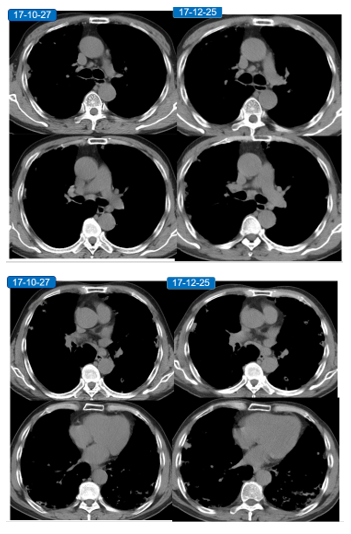
PET-CT:
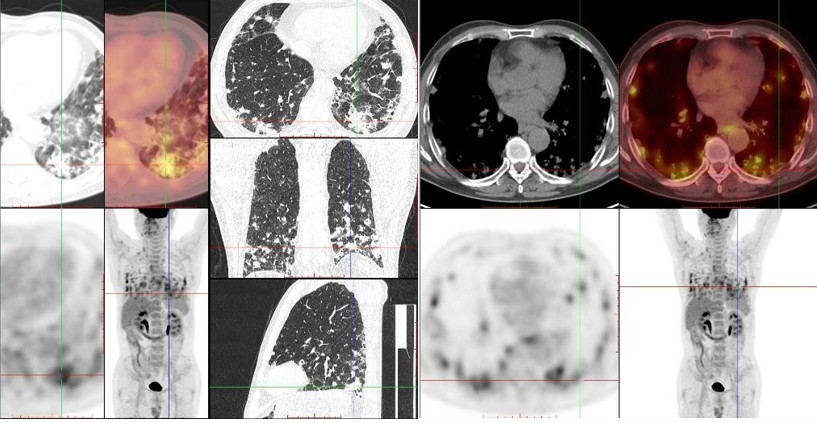
1、双肺多发不规则结节、斑片及空洞影,部分FDG代谢增高,与本院2017-10-27胸部CT对比,部分病灶较前略增大、形态改变,考虑感染性病变可能;肺下叶及左肺上叶下舌段轻度支气管扩张; 双侧颈部、锁骨上区、纵隔及双侧肺门多发大小不等淋巴结,部分FDG代谢增高,考虑炎性反应性摄取可能; 双侧胸膜局限性增厚,未见异常FDG代谢增高。
2、双侧下颌下腺切除术后状态; 右侧腭扁桃体稍增大,FDG代谢轻度增高,考虑炎症病变,建议动态观察。
3、胆囊切除术后状态; 胆总管增宽,未见密度影及FDG异常代谢,首先考虑胆囊切除术后继发改变。
4、脊柱退行性改变。
5、余躯干及脑部PET/CT检查未见明显异常代谢征象。
肺部阴影待查
支原体感染
肿瘤?
随访:
呼吸道症状明显缓解,不同意进一步肺穿刺活检,患者家属要求带药出院。
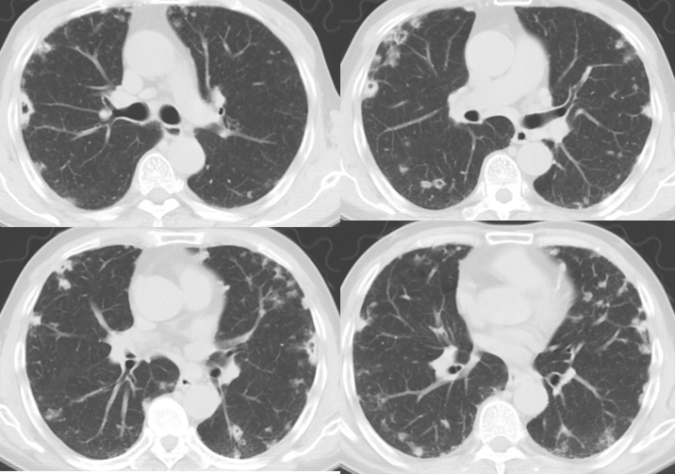
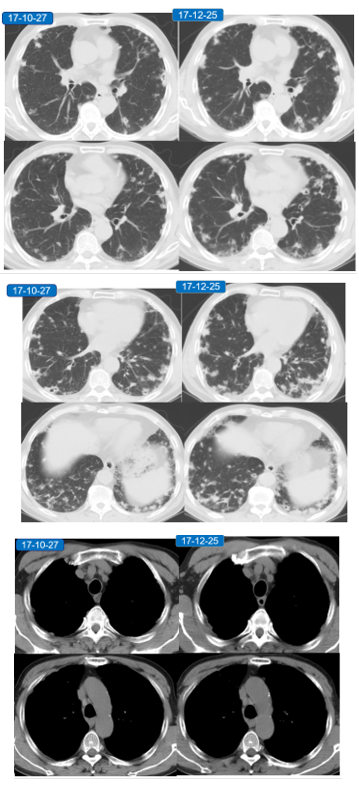
门诊复查CT:
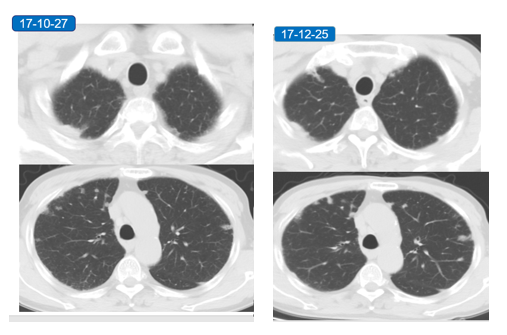
2月后门诊复查CT:
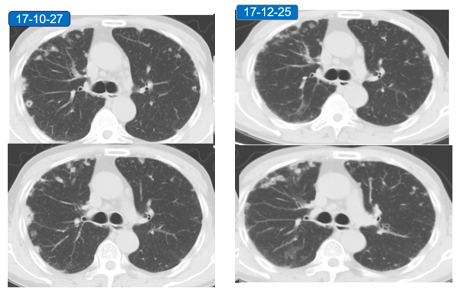
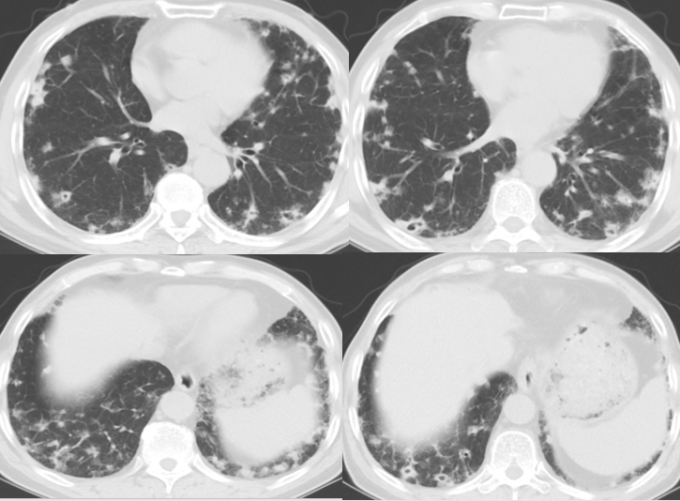
2月后门诊复查CT:
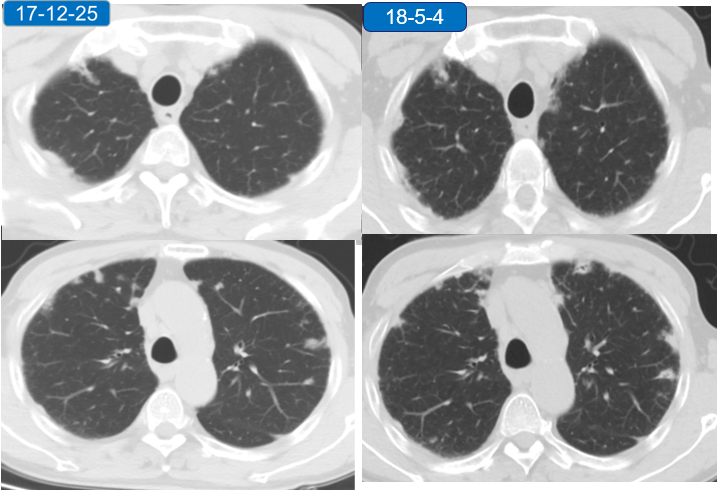
复查胸部CT:
患者肺部影像较前明显加重,但患者偶咳嗽、咳痰,症状较前无明显加重。
患者主因“发热伴咳嗽、咳痰、喘憋5天”于2018-5-4入院,Tmax 38.9℃,活动后喘憋,休息后可缓解。复查血:WBC 11.93×109/L,GR 73.8%,CRP 21mg/L。
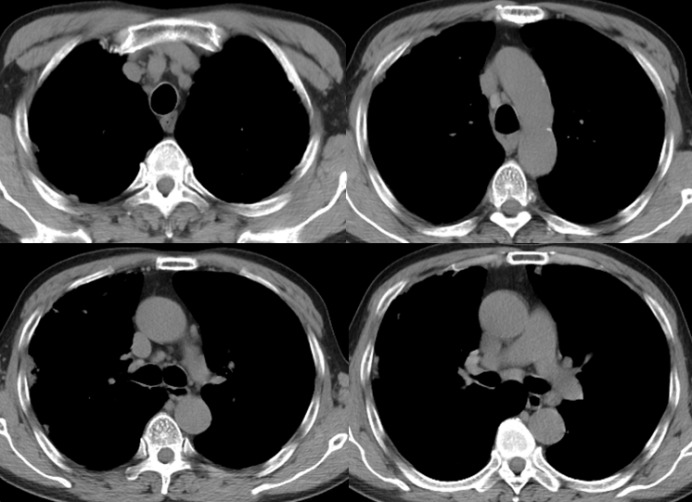
胸部CT:
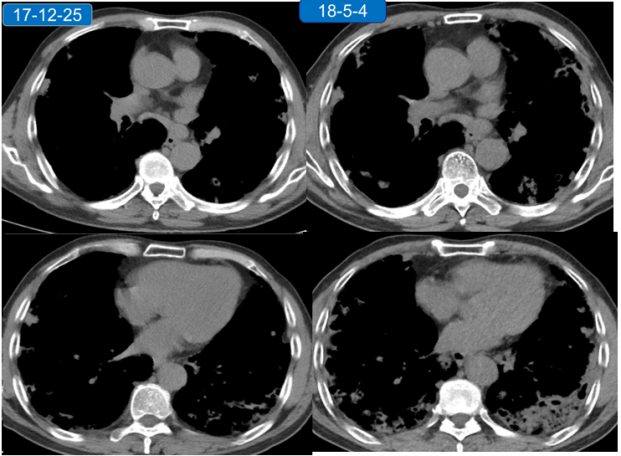
入院辅助检查:
生化:ALT 23U/L, AST 35U/L, GLB 51.6g/L, ALB 31.1g/L, Cr 75umol/L, K 3.8mmol/L。
血气:pH 7.409, PO2 70.00mmHg, PCO2 38.90 mmHg。
化验检查:
肿瘤标志物:AFP17.11ng/ml, CEA6.62ng/ml, CA125 82.80U/ml, CA199>1957.00U/ml, CYF2113.87ng/ml,CA50 1000.00ng/ml, ESR76mm/1h,痰病原学(细菌、真菌、结核菌)阴性。
肺功能:限制性通气功能障碍。气道阻力正常。残总比增加。弥散量降低(DLCO 47.6%)。
复查支气管镜:
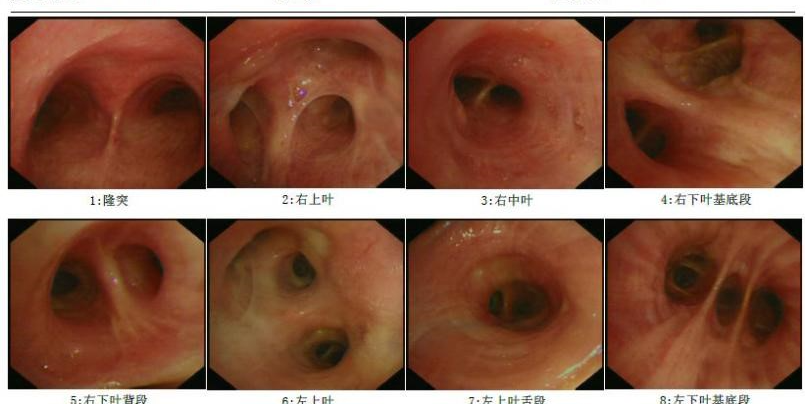
支气管镜检查结果:
BALF真菌培养:少量白色念珠菌。BALF淋巴细胞亚群:CD3+ 95.95%; CD3+CD4+ 67.55%; CD3+CD8+ 24.11%; CD4+/CD8+ 2.08; NK细胞1.59。
BALF细胞分类:肺巨噬细胞约占:25%,上皮细胞约占:40%,中性粒细胞约占:20%,淋巴细胞约占:15%。
BALF涂片: PAS(-),未见明确肿瘤细胞,未见明确真菌。
支气管镜刷片:
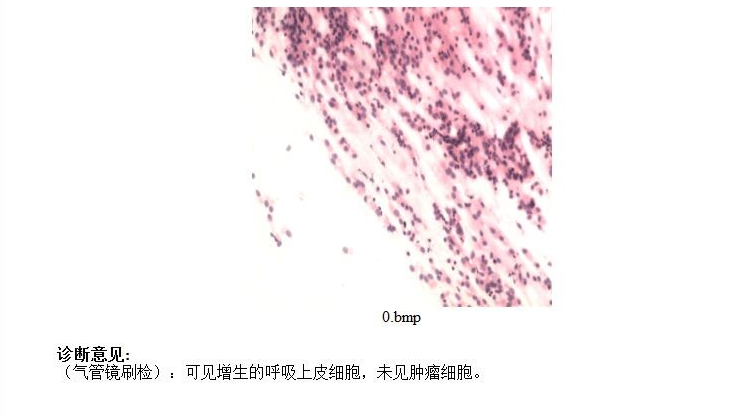
支气管镜黏膜活检病理:
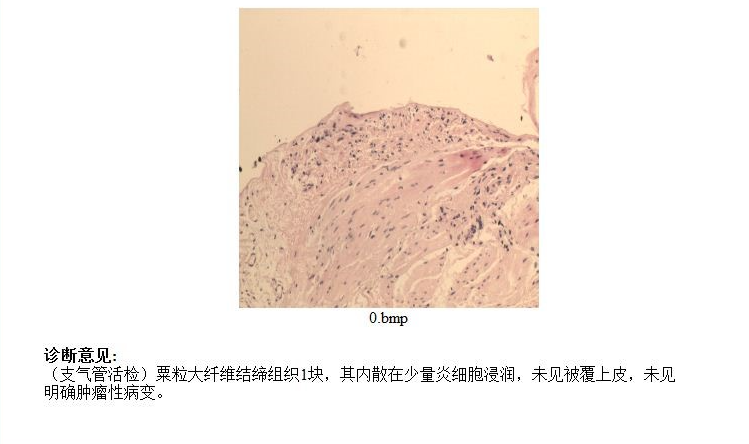
肺部阴影;真菌感染?肿瘤?
B超引导下肺活检:
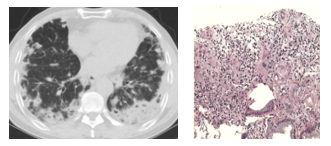
肺穿刺活检(组织3条,长0.4-0.6cm):纤维组织内见少量散在腺体既不典型上皮细胞。
免疫组化:CK5/6(-), CgA(-), Syn (-),Napsin(-), p63(-),p40(-), CD56 (-),TTF-1(个别+),Ki-67(个别+),CK7(个别+)
因组织较小,送检组织不能明确是否为癌巢浸润。
B超引导下肺活检2:
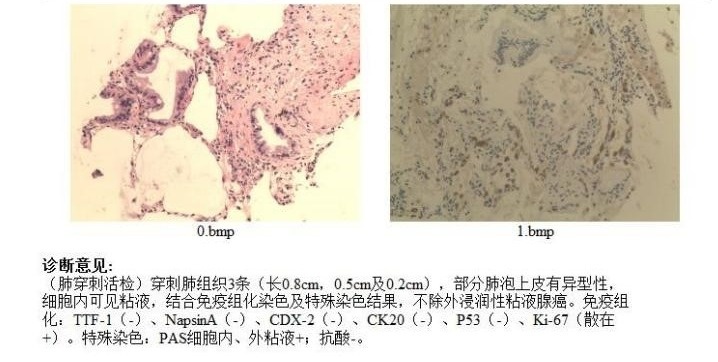
原发肺浸润性黏液腺癌
患者中老年男性,初次就诊时以咳嗽、咳痰为表现,临床症状轻。初步给予抗感染以及祛痰治疗。祛痰药物选择N-乙酰半胱氨酸,该药兼具祛痰和抗氧化作用,可减少痰液生成,促进痰液溶解、清除,特别是对黄脓痰的溶解和促排作用显著。
患者入院查体无明显阳性体征。既往有吸烟史、建筑粉尘接触史。胸部CT表现为双肺以胸膜下为主的多发斑片、结节状高密度及多发小空洞影。化验:血WBC、GR%、CRP不高,生化GLB升高,痰真菌培养阳性。支原体抗体>=1:640,血沉快,ANCA阴性。肿瘤标志物: CA199、CEA、CA50、AFP 明显升高。
该患者CT影像需要与真菌感染、肉芽肿性血管炎、结节病、肺结核等鉴别。
(1)真菌感染:该患者无免疫抑制性疾病,第一次入院查痰、BALF真菌均阴性,G、GM试验阴性,虽第二次入院BALF培养一次白色念珠菌,但BALF涂片未见真菌, PAS(-), 但多次查痰涂片未见真菌,不支持真菌感染诊断。
(2)肉芽肿性血管炎:该患者胸CT提示多发空洞性结节,需要跟肉芽肿性血管炎鉴别,但该患者无咯血,尿潜血阴性,血ANCA阴性,需进一步病理排除。
(3)结节病的肺部结节多沿支气管血管树分布,该患者肺部结节以外周分布为主,纵隔、肺门淋巴结轻度增大,且BALF细胞分类淋巴细胞比例和CD4+/CD8+不支持典型结节病表现。
(4)肺结核:该患者无结核中毒症状,胸CT不符合结核的典型特点,多次痰查结核菌阴性,支气管镜刷检、BALF查结核均阴性,可排除结核诊断。
患者第一次入院提示支原体感染,但该患者影像表现不符合支原体肺炎的特点,且后续随访肺部影像进行性加重,考虑在基础病之上合并了支原体感染。
该患者肿瘤标志物(CEA、CA199等)明显升高,提示潜在肿瘤的可能,但胃肠镜、腹部CT未提示明显异常,PET-CT显示病变为低摄取。最终靠肺穿刺活检确诊。
原发性黏液腺癌发病率低,临床表现缺乏特异性,影像表现以胸膜下分布,下叶多见,可有空泡征、分叶征、实变、胸膜牵拉等。肿瘤标志物CEA、Cyfra211、CA199多升高,部分肺黏液腺癌在PET-CT上可以表现为低摄取,诊断不清时需要积极进行组织病理组织学检查以明确诊断。
该病例诊治的一大亮点是其诊断过程。
该患者为中老年男性,亚急性病程,主要症状有咳嗽、咳痰,后续出现喘憋,发热。查体无明显阳性体征,胸部CT表现为双肺以胸膜下为主的多发斑片、结节状高密度及多发小空洞影,ANCA、自身抗体等检查均阴性。肿瘤标志物: CA199、CEA、CA50、AFP 明显升高。
在初诊阶段,患者的临床症状轻,咳嗽咳痰,给予抗感染治疗有效。CT影像需要与真菌感染、肉芽肿性血管炎、结节病、肺结核等鉴别;在后续随访中,胸部影像学表现较前明显进展,同时患者的症状出现加重的现象,并有发热,该患者肿瘤标志物(CEA、CA199等)明显升高,提示潜在肿瘤的可能,但胃肠镜、腹部CT未提示明显异常,PET-CT显示病变为低摄取。
这种情况一般考虑如下可能性:
1、感染加重。细菌、真菌、病毒等,但患者的临床及化验检查不支持该推理。
2、机化性肺炎?肺部恶性病变?因此,有创的检查十分必要,比如经皮肺穿、支气管镜下TBNA以及TBLB等。
患者最终经皮肺穿刺活检检查明确诊断为浸润性黏液腺癌。
除了诊断过程值得交流探讨外,本病例中的对症治疗药物也值得关注。其中,针对咳嗽咳痰应用了N-乙酰半胱氨酸(NAC)这一临床常用祛痰药物。该药物在慢阻肺、慢性支气管炎、特发性肺纤维化等疾病的治疗中有广泛应用,包括GOLD、《特发性肺纤维化诊断和治疗中国专家共识》等多部国内外专家共识都将该药物纳入推荐。
从机制来看,NAC可通过游离巯基(-SH)断裂黏液中黏蛋白的二硫键连接,使其变为更小的单位,使得黏性明显下降,发挥直接黏液溶解作用,也可通过解聚与黏蛋白交联的DNA,促进黏液清除;此外,其还具有抗氧化抗炎、协同抗菌作用。
在临床上,NAC足剂量足疗程可给慢性肺部疾病患者带来显著获益。研究显示,NAC可以降低慢支、慢阻肺患者急性加重频率,可以延缓特发性肺纤维化患者肺功能恶化进展,可以显著延长TT基因型特发性肺纤维化患者生存率,并可以降低慢性支气管炎患者的整体治疗费用。
近些年,NAC在新冠肺炎等疾病中的价值有新的探索,其在不同肺部疾病的治疗中也有新的临床证据。这些新的证据有望将该药用于更广泛人群,为更多患者带来获益。
医学博士,主任医师,研究生导师。首都医科大学附属北京朝阳医院呼吸与危重症医学科-北京呼吸疾病研究所。中华医学会变态反应学会呼吸学组成员,中华老年医学学会呼吸病学分会哮喘学组委员,中国医药教育协会慢性气道疾病专业委员会委员,中国研究型医院过敏分会呼吸学组委员,北京医师协会变态反应医师分会常务理事及专家委员会委员,中华临床医师等多份专业杂志编委。
副主任医师,医学博士,毕业于首都医科大学。首都医科大学附属友谊医院呼吸科。北京医学会呼吸病学分会间质病学组委员,北京药理协会青年委员。2014-2015在加州大学洛杉矶分校交流访问。2017-2019在加州大学圣地亚哥分校进行博士后研究。主持国自然青年基金并参与多项国家及市局级课题。
中国医学论坛报







