查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





乳腺的增生,可能不是“病”
还有些包块,与乳腺增生无关
不管什么乳腺问题,记得求助“BI-RADS”评估
在日常工作中,我见过太多女性被诊断为“乳腺增生”。她们有的是因为月经前乳房疼痛去看诊,有的是因为做了钼靶或者彩超,极少有人是因为做了乳房穿刺活检得出了诊断。
但是,只有在穿刺活检的前提下,也就是病理学的范畴里,才有明确的乳腺增生的概念。
仅仅依靠症状、触诊是远不足以诊断乳腺增生的。就算是钼靶(X 光检查)或者 B 超报告提示乳腺增生,但没有发现乳房包块,也可以视为完全正常的乳房。因为——
我们首先要知道,正常育龄期女性,随着每次月经周期都会出现体内激素水平的波动。这些激素不仅会作用于卵巢和子宫,也会作用于乳房,让乳房在每个月经周期都出现一轮发育。
你可以这样理解这件事:子宫和乳房本就是两个紧密相连的器官——前者负责在妈妈的身体里孕育宝宝,后者负责在妈妈的身体外接力哺育宝宝。每一次月经周期,子宫都会做好受孕的准备,伴随着乳房也会有一轮发育,两个器官都为了迎接同一个新生命而积极准备着。
在月经周期里发育的乳房,会长出新的乳腺腺泡和小管。不少女性在月经前都会感到乳房变得饱满,甚至有些酸爽,和这一变化是紧密相关的。这是一种正常的生理现象,并不能认为是乳房生病了。
而随着月经排出,受孕失败,新长出的乳腺腺泡和小管会退化,乳房就会回到平静的状态。这就是为什么在月经来潮后,不少女性感到原本酸胀的乳房恢复舒适。
因此,单纯凭借月经前乳房酸痛不适就诊断“乳腺增生”,是不对的。如果借此机会还大肆“治疗”,那更是错上加错。
不过,如果月经前乳房不适还伴随有情绪改变、水肿、疲惫,那可能是出现了经前期综合征,那就是另一个问题了。
前面说过,正常的乳腺随着月经周期会出现增生。
但“乳腺的增生”并不等同于“乳腺增生”。就好像“北京的大学”并不等同于“北京大学”一样。
关于乳腺增生,其实有一个专门的概念。根据美国癌症协会(American Cancer Society)的定义,乳腺增生是排列在乳房内的乳腺小叶或乳腺导管上的细胞过度生长。
也就是说,必须得看到“细胞”,才能判断有没有乳腺增生。
而我们在临床上广泛运用的乳腺钼靶(X 光检查)、B 超、磁共振,都属于影像学检查,无法达到细胞级别的精细度。
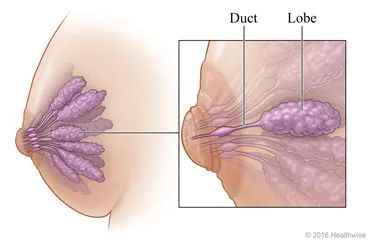
不少机构会在影像报告上出具“乳腺增生”的诊断,这是不规范的。在全球被广泛运用的乳房影像学检查标准《乳腺影像报告与数据系统(BI-RADS)》中,无论是通过钼靶(X 光检查)、彩超还是磁共振检查,都没有表明可以通过影像直接诊断乳腺增生(Hyperplasia of the Breast)。
所以,拿到这样的报告,别着急给自己戴上“乳腺增生”的帽子。如果不伴有乳房包块,那么这样的乳房很可能是正常的。
病理学检查是诊断“乳腺增生”的金标准。病理学的层面上,乳腺增生可分为 2 种类型:
也称为普通类型的中度或多发性增生。包括普通导管增生、乳管内乳头状瘤、硬化性腺病、放射状瘢痕、腺瘤、纤维腺瘤和假血管瘤样间质增生。虽然普通导管增生患乳腺癌的风险比没有乳房异常的女性高约 1.5 至 2 倍,但目前认为这类增生通常不需要治疗,定期随访观察即可。
包括不典型导管增生、乳腺小叶不典型性增生和小叶原位癌。它们在未来患乳腺癌的风险比没有乳房异常的女性高约 4 至 5 倍。因此患者需要更频繁的复查,或直接被安排进一步检查和治疗。
总而言之,“乳腺增生”在现在是一个被用得过于宽泛的概念。假设女性乳房没有包块,乳房只是随月经周期出现不适,那就不必担心。真正的乳腺增生要依靠穿刺活检来明确诊断,不同的类型有不一样的随访要求,要拿到报告具体分析。
不少人认为,只要乳房里长了东西,就是乳腺增生。乳腺增生是个筐,啥都可以往里装。
但其实,有一大类乳房包块和乳腺增生无关。在这里讲两个最常见的:
这是最常见的非增生性乳腺病变,大约占到女性所有良性乳房包块的 1/4,好发于 35~50 岁的女性。囊肿可以理解为一个水泡,通常不需要特殊处理,也不必担心癌变。只有在一些特殊情况下,例如囊肿短时间内急速增大时,可能需要进一步处理,否则定期观察就好。
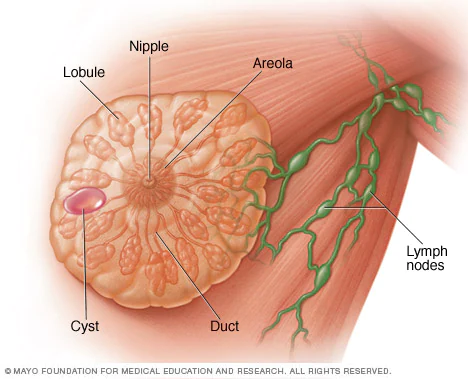
好发于哺乳期女性。如果说乳腺囊肿是一个水泡,那积乳囊肿更像是一个“奶泡”。绝大多数积乳囊肿不影响母乳喂养,确诊后无须手术切除,未来患乳腺癌的风险也不会增加。在妈妈断奶后,积乳囊肿可能会自己消失。
一般来说,乳腺囊肿和积乳囊肿通过影像学手段就能较好地判断出来。其他非增生性病变,包括顶泌性乳头状病变、上皮相关钙化、大汗腺化生等,就需要活检才能确诊。不过它们通常也不伴有乳腺癌风险增加。
看了前面的这一大堆,你的心里可能会有一个疑问:“发现乳房疾病,是不是很多都必须穿刺活检?不穿刺行不行呢?”
那就不得不再次请出《乳腺影像报告与数据系统(BI-RADS)》了。这是由美国放射学院(American College of Radiology)利用大数据思维整理出的一套管理建议,可以用于乳腺钼靶(X 光检查)、超声和 MRI。
这套体系类似于一个全球统一标准,按着这套标准出报告,全世界各个角落的医生,一眼就能明白患者的乳房问题究竟有多大,以及接下来该怎么做。

BI-RADS 评估分类如下:
BI-RADS 0 类:不完整的评估。也就是不能有效评价病变或者检查。再直白点,就是需要重新检查,或者结合其他检查后再出报告。
BI-RADS 1 类:阴性。也就是没有异常发现。
BI-RADS 2 类:良性病灶。不担心为恶性,不需要采取进一步措施,进行常规随访即可。许多纤维腺瘤或囊肿都会被判定在这一级。
BI-RADS 3 类:良性可能性大,恶性可能性小于 2%。这类病灶通常采用钼靶(X 光检查)和/或超声随访,每 6-12 个月 1 次,最长持续 3 年。
BI-RADS 4 类:可疑恶性,应考虑组织学活检。
BI-RADS 4A 类–恶性可能性为 2%-9%
BI-RADS 4B 类–恶性可能性为 10%-49%
BI-RADS 4C 类–恶性可能性为 50%-94%
BI-RADS 5 类:恶性风险极高,恶性可能性为 95%-100%。需要组织学活检。
BI-RADS 6 类:已经活检证实为恶性。
基于以上,当我们拿到一张乳腺影像学报告时,如果上面连 BI-RADS 分类都没有,那就显得不够规范,不妨换个机构看看。
如果报告单上标注了 BI-RADS 分类,只要对照一下,就能大概了解包块的良恶性概率,以及接下来该做什么。心里有数,就不那么焦虑。
可以看出,这套评估能减少很多穿刺活检的操作。毕竟,绝大多数乳房包块是良性的,如果发现一个包块就拉去穿刺,实在是“性价比”不高。
不过,虽然在大多数情况下,BI-RADS 评估能够快速、有效地帮助医生和患者做出医疗决策,它也不是万能的。例如,一些乳房图像不完全适合 BI-RADS 类别;不同的医生面对同一个患者,也可能判断出不同的分类。
还有些情况,不能照搬 BI-RADS 评估的建议。例如 4a 类的包块,理论上有穿刺活检的指征,但如果包块太小,一针进去有可能穿不到,还要白白挨一针。这时的处理就更倾向于暂时不穿刺,而是密切观察。
因此,拿到报告,还是得回到医生那里去,听听专业人士的意见。毕竟,BI-RADS 评估虽好,也只是用来判断乳房健康的众多工具之一。
作者:万怡
来源:儿科医生孔令凯
查看更多