查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:广东省人民医院 陈鲁原
心力衰竭是各类心脏疾病发展的终末期阶段,也是心脏病患者的主要死亡原因之一。全世界至少有2 600万心力衰竭患者,随着人口老龄化加剧,这一数字还在上升。据统计,目前中国心衰患者约1000万人,并以每年新发病50万例的速度增加。
终末期心力衰竭被称为“心脏病里的癌症”,而心脏移植是目前最佳的治疗方法。美国器官获取与移植网络(OPTN)/移植受体科学登记库(SRTR)2012年报显示,2004-2012年间,仅2008-2012年间就有14524例新患者加入等待心脏移植的大军。我国有130万到150万终末期心衰患者。同样由于供体不足的原因,我国近年来的心脏移植手术量仅700例左右,无异于杯水车薪。
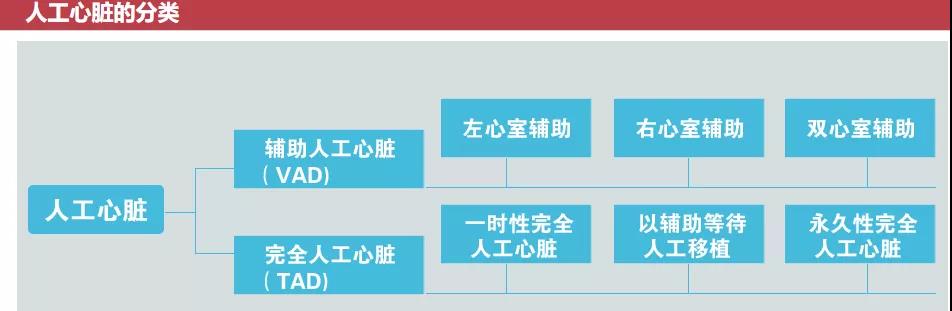
20世纪50年代开始,人类开始人工心脏的研究。人类的心脏每天跳动约11.2万次,每年累计跳动4200万次。人工心脏是最复杂、最精密的医疗器械,因其产品制造的技术难度和手术操作的难度,素有“医疗器械皇冠上的宝石”之称。令人欣喜的是,近10年来,人工心脏成为重症心脏病进展最快速的领域,存活结果已经可以媲美心脏移植。
从最初模仿人类心脏结构的第一代仿生人工心脏到第二代的功能性人工心脏,再到第三代的全磁悬浮式人工心脏,每一次跨越都是一次巨大的科学创新。
人工心脏问世的前夜
1953年5月,美国外科医生吉本(John Gibbon)用自己设计的全球第一台心肺机为一名心脏手术患者实现26分钟的完全呼吸-循环支持,初步证实了用人工器械模拟心脏功能的可行性。
1957年,荷兰医生科尔夫(Willem Johan Kolff)与同事阿库苏(Tetsuzo Akutsu)将一颗水压式聚氯乙烯人工心脏置入狗体内,使之生存了近90分钟,首次将“人工心脏”概念带入现实。
1964年,美国国立卫生研究院(NIH)成立人工心脏项目;国家心、肺和血液研究所(NHLBI)提出“到1970年代设计出人工心脏的目标。
第一代人工心脏
1978年,美国科学家贾维克(Jarvik)建立人工心脏的“Jarvik模型”,他也是第一颗永久性TAH——Jarvik 7的发明者。Jarvik 7由两个气动的球形聚氨酯泵模拟双心室功能,以涤纶毡片与患者心房相连,以两根2米长的软管穿出胸壁连接外部控制器,压缩空气维持着人工心脏的跳动。
1982年12月2日,人工心脏被首次置入体内。美国犹他大学的德里夫(DeVries)和乔伊斯(Joyce)医生为患有心肌病的巴尼·克拉克(Clark)装上Jarvik 7,这位美国西雅图62岁的退休牙科医生有幸成为世界上第1个接受人工心脏移植手术的人。克拉克 “并不指望术后能存活数天、只愿医生经此获得的经验将来可能用于拯救他人”,事实上他活了112天。
后来又陆续给另外4名病人移植了JARVIK7型人造心脏,结果都没有活得太久,其中活得最长的一个是620天。从此,人造心脏移植处于停滞阶段。
第二代人工心脏:从“半颗心”到“全心脏”
1993年,巴黎东南郊克雷泰伊市亨利·蒙道尔医院的医生在世界上首次成功地将诺瓦科尔电动心脏,植入一位44岁的病人体内,开始了第二代人工心脏的时代。它是由金属材料、塑料合成品和牛心包组织制成的,由于胸部无法安装人造心脏,故将此心脏植入病人腹部肌内槽。它有一只气泵和一个驱动装置,蓄电池和控制器装在病人体外的包内,由一根导线与腹内相连。它只有左心房的功能,因此只是一个人造的“半心脏”,通过气泵将血液输送到全身。
诺瓦科尔电动心脏的缺点是气泵噪声较大,通过该心脏循环的血液容易造成凝结,从而导致供血不足及心肌梗死,因此病人必须长期服用抗凝血药物。第一代和初期的第二代人工心脏只能够部分取代心脏,准确地讲属于“半颗心”,称之为左心室辅助系统。
1995年10月,英国牛津史蒂夫·韦斯塔比医生给患有严重心脏病的古德曼实施了永久性心脏移植手术。这颗植入的永久性电动人造心脏是由美国得克萨斯心脏研究所设计,大小如同拳头,两侧安装有两条导管。其中一条与古德曼的右心房相连,另一条与左心室相连。血液从左心室流出,经电动人造心脏加压后流入右心房,这样就帮助心脏完成了血液循环的任务。这颗永久性电动人造心脏由于能够取代整个心脏,称为全人工心脏(total artificial heart, TAH)。
2001年,在美国肯塔基州路易斯维尔犹太医院,美国医生为病人植入了世界上第一个完整的、不需要通过管线与外部电源连接的AbioCor人工心脏(完全内置式TAH)。
AbioCor的组成包括电动泵系统(有2个人工心室和4个瓣膜)、控制系统(监测和控制泵速和左右心室平衡等)、电池(内置应急电源)及经皮能量传输系统(TET)线圈。因去除了穿胸壁的管线,感染风险大大降低,患者生活质量显著提高。但AbioCor体积很大,重达900g,只能用于胸腔容积较大的患者。

2013年12月,法国Carmat公司制造的、被称为“全球第一颗永久性生物合成人工心脏”首次置入人体,患者在术后75天死亡。Carmat TAH是由法国杰出的心脏外科医生卡彭铁尔(Alain Carpentier)发明,也是通过电动装置驱动双心室完成射血功能,但其形态和生理学对自然心脏的模拟度更高。它使用牛心包等生物材料,降低了血栓栓塞并发症和排斥反应风险;内置诸多传感器以感受心室压力变化,根据患者运动或安静状态调整相应心输出量。该器械预期使用寿命为5年,大小与自然心脏相当,但重量超过900 g。
第三代人工心脏
BiVACOR是澳大利亚生物医学工程师丹尼尔•蒂姆斯(DanielTimms)在2001年开始研发的一种新型TAH。2012年蒂姆斯来到美国休斯敦,与得州心脏研究所的心脏外科专家合作进行器械改良和测试。
2019年4月,在休斯敦的一家研究机构里,一头奶牛正接受一项为期90天的试验,它的体内植入了一颗Bivacor公司制造的磁悬浮人工心脏(BiVACOR TAH)。在整个试验过程中,这头奶牛健康状况良好,精力充沛,体重增长速度正常。它甚至曾在跑步机上连续慢跑30分钟。
Bivacor人工心脏在设计上的重大创新在于其结构简单,仅依靠一个电机和一个旋转圆盘,而不是模仿四腔室人类心脏结构和跳动的机械泵。旋转圆盘完全悬浮在磁场中,其运行原理与高速列车使用的“磁悬浮”原理相同。
BiVACOR TAH安装在旋转轮毂两侧的左右碟形“桨片”,使产品能够同时支撑心脏的左右心室。其中左侧大桨片可将血液泵送到整个身体,右侧小桨片用于将血液泵送到肺部。
BiVACOR TAH除了“磁悬浮”技术外,还有一个非常重要的流量平衡系统,这使得BiVACOR TAH可以动态适应患者生理状况的任何变化。即使没有阀或弯曲的心室腔室,也可以通过快速调整叶轮的转速来实现脉动性流出。当患者行走、爬楼梯、跳跃以及进行日常活动时,转子会四处移动,但又保持转子悬浮妥当。
与其他全人工心脏相比,BiVACOR TAH由3D打印的钛泵,具有优异生物相容性。而起泵体内的特殊大间隙可减少血细胞损伤和凝血风险。
磁悬浮人工心脏的极简设计带来的特殊优势包括:① 微型,“可放入8岁儿童胸腔”;② 只有一个运动部件,最大程度降低故障风险;③ 磁力学和流体力学悬浮式离心推进器,最大限度减少机械磨损,使其具有更长使用寿命,至少有10年。此外,圆盘周围的血液清洗流程也会对外壳进行清洗,确保淤血不会形成危险的血块。
国际主流品牌第三代人工心脏Heart mate 3的随访数据显示,患者2年生存率为79%,与心脏移植的80%非常接近。
我国的全磁悬浮人工心脏
苏州同心医疗陈琛团队自主创新研制我国第一颗全磁悬浮人工心脏。该产品从2015年定型,随后开展临床试验申请到进入注册审评程序。陈琛和团队创造性地利用永磁铁和电磁铁的不同特性,降低电磁铁的体积和功耗要求,从而将血泵体积整体缩小。人工心脏厚度只有26毫米,直径50毫米,重量不到180克,大小和乒乓球差不多,重量与手机相当。
2017年6-10月期间,阜外医院胡盛寿院士团队以人道主义豁免形式通过伦理审批,将具有完全自主知识产权研制成功的第三代全磁悬浮人工心脏用于救治三例危重患者,并获得成功。
2021年12月11日,同心医疗CH-VAD植入式心室辅助装置系统在重症心脏病大会(CHDC)举办期间正式发布上市。与国际同类产品相比,关键性能指标已达到同等水平,血泵尺寸更小,植入侵犯性更优。患者植入人工心脏后,只要随身背上一个小挎包,与常人无异。”
胡盛寿院士表示:“中国的人工心脏时代已经开始,接下来,规范化的技术培训、安全有效切实可行的疗法、行业的标准和规范制定、国家医疗保障水平的不断提高等等,都将促进国家在这个领域的健康可持续发展。”
来源:鲁原心论坛
查看更多