查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





7岁女孩,以“发热伴皮疹”为主要表现,病程第5天出现头痛等神经系统症状,多次血培养提示金黄色葡萄球菌(MSSA),入院后完善心脏彩超可见二尖瓣前叶赘生物,二尖瓣脱垂、二尖瓣反流,头颅核磁平扫提示脑脓肿,诊断感染性心内膜炎、脑脓肿、二尖瓣脱垂、二尖瓣反流。先后予万古霉素、头孢曲松、头孢噻肟静点抗感染,甘露醇降颅压,现患儿抗感染疗程第5周,复查心脏彩超未见赘生物,复查头颅MR示颅内脓肿较前减小,患儿体温正常,病情稳定。
感染性心内膜炎的心脏外表现
感染性心内膜炎(infectious endocarditis, IE)是由病原体感染造成的瓣膜及心血管内膜等结构的炎性病变,赘生物形成是IE的特异性表现之一,赘生物脱落可以引起动脉栓塞并造成重要组织器官的缺血、坏死及脓肿形成等。IE的临床表现缺乏特异性,并且多以其心外表现及相关并发症作为首诊原因,从而使得心外表现及并发症常作为提示诊断IE的一项重要征象。以下将介绍IE临床上多见的心外表现及相关并发症。
1.缺血性脑卒中:IE患者中有20%~50%合并脑梗死。神经影像学的研究表明,IE患者中30%~40%有无症状的脑缺血。脑缺血高危因素包括:二尖瓣前叶受累、左心系统IE、金黄色葡萄球菌的感染。急性脑缺血主要原因是栓塞, 缺血性脑卒中最常见于大脑中动脉区域,可能和这一区域的血流量大有关。此外,终末血管的多发梗死也很常见,可能与疏松栓子破碎后达到血管终末端栓塞有关。
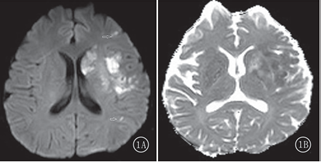
图1 左侧颞叶及基底节区大面积弥散受限,提示急性脑梗死
2.颅内出血:脑内的微出血越来越被认为是一种无症状的IE并发症,且最近被认为其为大量出血的一个先兆。IE患者中有近57%的患者被检测出脑内微出血,通常位于皮质层。其可能的机制为感染的血管破裂出血。而使用抗凝药或抗血小板治疗可能为一个危险因素。IE并发的颅内出血通常发生在脑实质及蛛网膜下腔区域。脑实质的出血可能继发于先前的缺血性脑梗死。
3.颅内感染性动脉瘤(intracranialinfected aneurysm, IIA):颅内动脉瘤中仅有0.7%~6.5%的为IIA。IE引起的IIA通常发生在大脑中动脉及其分支供血区域,其中真菌性动脉瘤可能倾向于发生在近端血管,如颈内动脉及基底动脉。感染性栓子脱落后,附着在颅内血管壁上,会使得血管闭塞引发脑梗死,并且随后引起病灶的感染;感染同样也会由外向内引发血管壁的病变从而导致动脉瘤的形成。IIA和颅内微动脉瘤不同,凭其大小并不能预测其破裂风险。有些小型IIA也会发生破裂及致命性的出血,对于破裂的IIA需要紧急手术治疗。
4.脑脓肿:是最严重的神经系统并发症之一,可合并癫痫、精神状态改变、局部运动缺陷等。在IE患者中,脑脓肿发病率大概为1%~7%。其中耐甲氧西林金黄色葡萄球菌引起的脑脓肿最常见。IE合并的脑脓肿多位于大脑中动脉及其分支供血区域,且多为多发。在MRI中,通常可以发现在灰质白质连接处有多发的环形信号强化。IE引起的脑脓肿早期表现为急性脑梗死,影像学上病灶边缘模糊;约2周后出现占位效应,边缘相对较清楚,病变区出现脓肿,表现为类圆形DWI高信号,脓肿壁为DWI低信号,增强扫描明显强化。对于IE合并脑脓肿的治疗首要是抗生素治疗,在病原微生物未知的情况下,抗生素需要能覆盖MRSA,同时结合外科手术治疗。
5.脑膜炎:是IE神经系统并发症的一种,可继发于感染、脑缺血、脑出血,2%~20%的患者可出现脑膜炎。大部分此类患者脑脊液检查通常是无菌的或者有一过性的细菌存在(肺炎链球菌所致IE除外)。对于脑膜炎的诊断主要依据神经系统症状、体征、脑脊液培养。
1.脓毒性肺栓塞(septicpulmonary embolism, SPE):右心感染性心内膜炎(RSIE)时,赘生物或其碎片脱落至肺血管形成脓毒性肺栓塞,临床表现与呼吸道感染症状不易区分,其胸部CT表现为片状阴影和结节影,呈多发、散在分布,以肺外周为主,可与血管束相连。机制为右心赘生物或其碎片形成的感染性栓子反复脱落,进入肺动脉系统后,间断、反复栓塞不同阶段的细小动脉分支,并以末梢动脉分支为主,造成病灶的多发、迁延,部分病灶呈游走性改变。遇有不明原因发热并伴有肺部症状,尤其是合并反复肺损害、贫血, 应高度警惕RSIE致脓毒性肺栓塞可能,需要积极追问其易患因素,及时行血培养及超声心动图等检查。有研究表明,3D经食道超声心动图(3D-TEE)对于SPE诊断具有更高准确率。临床多采用抗凝、抗感染、吸氧、手术等治疗。
2.梗死或脓肿:由于感染性心内膜炎时赘生物或其碎片脱落导致脏器缺血或局部感染,从而形成梗死或脓肿,如肾梗死、脾梗死等。体循环栓塞的危险因素包括:左心赘生物、赘生物较大、存在抗磷脂抗体、心房颤动等。由真菌性病原体或金黄色葡萄球菌引起的IE,发生症状性栓塞的可能性较大。而对于肝、脾脓肿的患者,其临床症状多不典型,诊断的主要线索为抗生素治疗过程中或治疗结束后仍有持续发热或菌血症复发等。
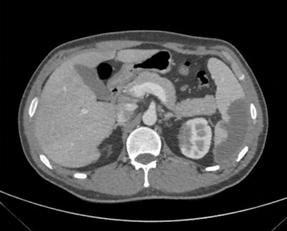
图2 腹部增强CT提示左肾、脾脏梗死
3.肾小球肾炎:引起感染性心内膜炎的细菌或其产物作为抗原,产生相应抗体,两者组成循环免疫复合物,在肾小球内沉积从而引起肾小球肾炎,链球菌感染更易出现肾脏损害。肾小球肾炎的临床表现形式不一,可表现为无症状血尿或蛋白尿,急性肾炎综合征,急进性肾炎综合征,肾病综合征等。对IE所致急进性肾炎综合征,在感染得到有效控制后,可予糖皮质激素及免疫抑制剂治疗。
4.动脉瘤:主要是由于赘生物或碎片脱落导致血管腔闭塞,引起血管壁感染,多发生于血管分叉处,25%~50%患者会出血管栓塞,但只有1%~5%表现为症状性动脉瘤,如肠系膜上动脉、腹腔干、肾动脉等均可发生。动脉瘤在应用抗生素治疗心内膜炎后会自发消退,但也有部分患者因动脉瘤破裂而死亡。
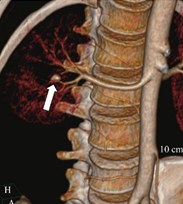
图3 腹部增强CT血管重建提示右肾小动脉瘤
Osler结节和Janeway病变是心内膜炎的皮肤表现,最常见的起因是心内膜细菌或真菌感染。Osler结节是中心苍白的紫红色细小结节,平均直径为1~1.5 mm,通常见于手指和脚趾的远端,但也可出现在手指外侧、小鱼际和鱼际肌。Janeway病变是不规则的、无痛的、红斑或出血性斑疹或丘疹,常见于手掌和脚底,常不伴有疼痛。由于抗生素的应用,Osler结节和Janeway病变发生率较前降低,约3%~5%的病例会发生典型Osler结节和Janeway病变。当患者出现Osler结节及Janeway损害表现或类似表现时,需要高度警惕感染性心内膜炎的存在,及时进行心脏彩超检查。
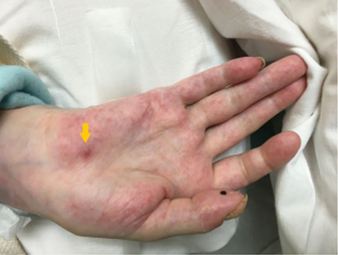
图4 Janeway病变
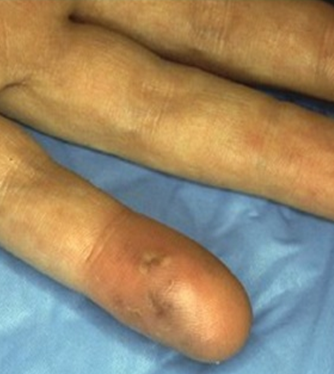
图5 Osler结节
又称中心白点视网膜出血,眼底检查可发现,表现为视网膜渗出、水肿、出血性病变,有白色中心。是由于微血栓阻塞血管,从而导致局部免疫介导性血管炎的结果。
作者 裴雪叶,刘冰
本文首发自BCH儿童感染
查看更多