查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






国家肾脏疾病临床医学研究中心 南京总医院 刘志红
慢性肾脏病困扰着全世界约10%的成人,是全世界前20位死亡原因之一,给患者和家庭带来了沉重的负担。女性约占世界人口一半,女性对养育后代以及维持家庭必不可少,然而全球各地男女获得教育和医疗保健的机会尚不均等。2018年3月8日,世界肾脏日恰逢国际妇女节,这给我们提供了一个关注女性肾脏健康的机会,以借机探求女性肾脏疾病的独特性以及对下一代的影响。
刘志红院士作为国际肾脏病学会常委委员,以及世界著名的女性肾脏病学家,受邀作为亚太地区的代表,参与了2018年世界肾脏病日的主题社论的撰写(原文发表于Kidney Int 2018,93:278-283,英文原文见pdf)。该述评重点阐述女性肾脏健康和肾脏疾病中已知和未知的领域,以及将来应如何改善全球女性肾脏健康。
妊娠是女性面临的独特挑战,是育龄期女性急性肾损伤(AKI)的一个主要原因;AKI和子痫前期(PE)后续可导致慢性肾脏病(CKD),但具体的风险尚不完全清楚。即使是非常早期的CKD对妊娠结局也有不利影响。妊娠风险随着CKD的进展而增加,CKD患者的受孕和维持妊娠可能引发具有挑战性的伦理问题。发生PE的女性,若干年后发生高血压和CKD的风险增加,但严密监测或肾脏保护措施能否减少高血压和CKD发生的风险或减缓肾功能损伤的进展,目前还不太清楚。
女性更容易罹患系统性红斑狼疮(SLE)、类风湿关节炎(RA)和系统性硬皮病(SS)等系统性疾病,我们尚不知晓其对女性进展至终末期肾病(ESRD)的贡献度。
CKD队列中,女性患病率总是低于男性,进展至ESRD的速度也较男性慢。其原因不明,不确定是由于对两者肾脏损害的诊断及医疗保健不同所致,还是真实存在的流行病学和疾病严重程度差异。女性CKD患者的心血管风险高于非CKD者,但低于肾功能受损程度相似的男性患者。女性血液透析患者的血管通路类型与男性存在差异,可能是由于生物学或全身因素所致。此外,一些地区患者选择透析方式(腹膜和血液透析)也存在性别差异。与男性相比,女性更愿意捐献肾脏,而不是接受肾移植。其原因不确定是因为男性和女性CKD发病率的不同,还是文化因素或其他原因造成的。
女性肾脏疾病的已知领域
妊娠、子痫前期、妊娠高血压和胎儿健康
妊娠是育龄期妇女AKI最常见的原因。PE是AKI和孕产妇死亡的主要原因,特别是在发展中国家。除PE、妊娠高血压疾病和CKD,其他一些疾病和状况也可导致妊娠相关AKI。在堕胎非法国家,非法流产手术后的败血症是导致AKI的主要原因,而在发达国家,AKI的主要原因是辅助受精后PE。AKI和PE后续可导致CKD,但具体风险尚不完全清楚。
PE和妊娠高血压疾病见于3%~10%的孕妇,其中肾脏是促血管生成和抗血管生成失衡损伤的主要靶器官,从而导致高血压、蛋白尿和广泛的血管内皮损伤。中低收入国家PE的发生率更高(可能是存在未确诊的易感疾病),在育龄期达到最高峰。
肾脏和胎盘关系密切(图1)。CKD是PE和妊娠高血压的危险因素。此外,CKD与PE还具有许多相同的其他危险因素,如糖尿病、免疫性疾病、高血压、肥胖和代谢综合征。以上疾病均可存在肾功能变化(即使是轻微的),这也使我们间接认识到肾功能对PE发展的重要性。
新的血管生成-抗血管生成标志物提示,“胎盘”和“母体”因素对PE发病的影响存在差异,使得PE的定义得到更新,这对妊娠期和妊娠后的管理产生了重要的影响。PE对孕妇和胎儿健康有长期影响,但仍有许多未知的方面需要进一步研究。
PE还是产后发生CKD和ESRD的危险因素,原因尚不完全清楚。PE孕妇肾脏病理可见足细胞丢失、内皮增生以及肾小管和血管损伤。足细胞丢失是PE的一个标志,提示永久性肾小球损害;内皮增生可能预示着肾小球硬化。
PE还与胎儿宫内及围产期死亡、早产和胎儿宫内生长迟缓有关,后两者会导致低体重儿出生;低体重儿和早产儿的神经功能缺损和产后并发症(特别是败血症)的风险明显增加。低收入国家的风险可能更高,因为低体重儿生存和无缺陷生存依赖于产后重症监护的支持。
从长远来看,低体重儿成年后发生糖尿病、代谢综合征、心血管疾病(CVD)和CKD的风险增加。由于肾脏发育在妊娠的最后阶段完成,小于胎龄儿和早产儿肾脏生长延缓或发育不充分导致肾单位数量低,可能是其发生CKD和高血压风险增加的原因。
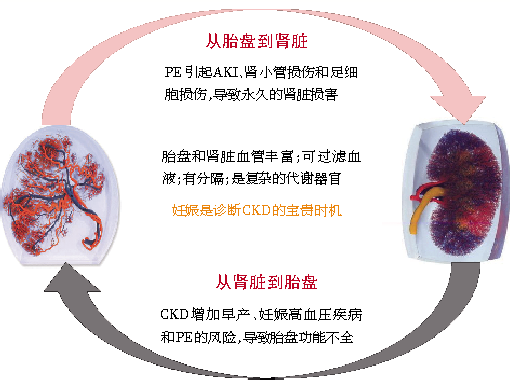
图1 妊娠和肾功能:胎盘和肾两个器官之间复杂的相互作用
PE:子痫前期AKI:急性肾损伤;CKD:慢性肾脏病
慢性肾脏病、透析和肾移植患者的妊娠
慢性肾脏病 CKD早期即为不良妊娠结局的危险因素(表1)。从CKD 1期至5期,妊娠不良结局风险逐渐增加,伴肾小球疾病、自身免疫性疾病和糖尿病肾病患者的妊娠风险可能更高。捐肾后女性妊娠发生PE和妊娠高血压风险增高可能与肾实质减少有关。
妊娠前高血压和蛋白尿是重要的妊娠相关可调控风险因素。与总体人群相比,CKD患者胎儿畸形率未增加(除外遗传性疾病如反流性肾病、多囊肾或先天性肾和尿道异常)。在发达国家,孕产妇死亡也不常见,然而CKD 1期孕妇早产和小于胎龄儿的发生率却增加,并随肾功能恶化而增高。但因研究设计、产科措施和随访时间不同,妊娠对CKD进展的影响尚不完全了解。总体而言,早期CKD患者妊娠后短期和长期肾功能减退不常见,但随着CKD加重,风险会增加。
妊娠是首次诊断CKD的潜在时机。在欠发达国家,晚期CKD可能在妊娠期间才被发现。在产前保健制度完善的发达国家,CKD患者或被更早诊断,接受更好的治疗。
透析和肾移植 ESRD患者生育能力明显下降;澳大利亚和欧洲的研究表明,移植和透析患者生育能力分别是普通人群的10%和1%。上世纪70年代首次报道透析患者成功妊娠的病例,而目前已达到1000多例,证明了透析频率和持续时间与妊娠成功的密切关系:每日一次强化透析是目前的标准治疗。随着人们对透析妇女及其后代结局越来越乐观,晚期CKD患者对妊娠的咨询态度也有所该改变。
肾移植后生育能力可部分恢复。但即使在理想情况下(肾功能正常,无高血压或蛋白尿,移植后至少2年,近期无排斥反应),肾移植女性妊娠并发症的风险仍高于一般人群。如避免使用致畸药物(吗替麦考酚酯和西罗莫司),影响肾移植后妊娠结局的危险因素与CKD(肾功能、高血压和蛋白尿)相同。
目前移植肾功能减退或肾功能衰竭患者妊娠的经验仍有限,咨询仍然是基于个人经验或间接证据。辅助受精技术应用已越来越普遍,但缺乏针对CKD患者的研究;多胎妊娠可能会增加CKD患者的风险,包括自体肾病和肾移植患者。
表1 慢性肾脏病患者及其后代的不良妊娠结局
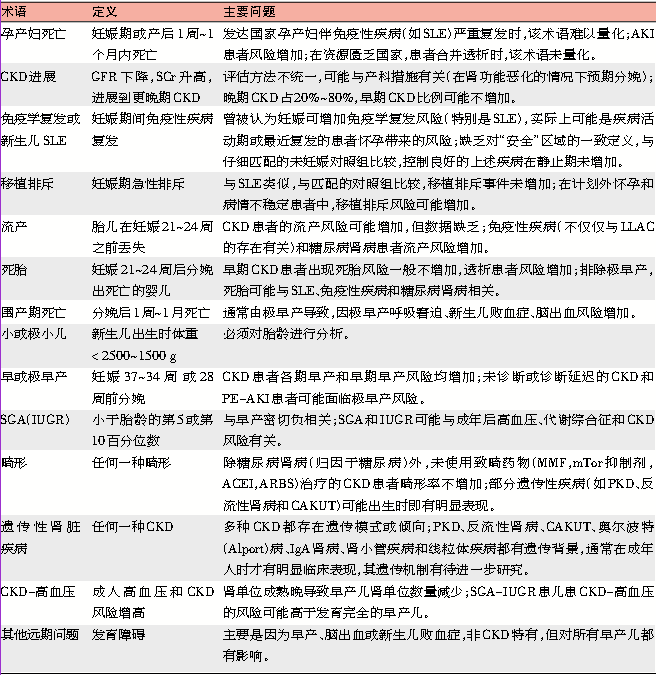
SLE:系统性红斑狼疮;AKI:急性肾损伤;CKD:慢性肾脏疾病;GFR:肾小球滤过率;SCr:血清肌酐;LLAC:狼疮样抗凝物;PE-AKI:子痫前期急性肾损伤;SGA:小于胎龄儿;IUGR:宫内生长发育受限;MMF:吗替麦考酚酯;mTor:雷帕霉素靶点;ACEI:血管紧张素转换酶抑制剂;ARB:血管紧张素Ⅱ受体阻断剂;PKD:多囊肾病;CAKUT:先天性肾脏和尿道异常。
自身免疫性疾病、妇女和肾脏疾病
女性好发系统性红斑狼疮(SLE)、类风湿性关节炎(RA) 和系统性硬皮病(SS)等自身免疫性疾病,其特征是全身性炎症导致的靶器官功能障碍,包括肾脏。激素、遗传因素和表观遗传因素的相互作用导致了这些疾病的发病率和严重程度存在性别上的差异。自身免疫性疾病是女性在整个成年期发病和死亡的主要原因。
系统性红斑狼疮(SLE) SLE是一种累及多器官的自身免疫性疾病,影响全世界大约五百万人,主要是女性(男女比例1:9)和非欧洲人,生育高峰期女性最多(男女比例高达1:15)。生物学的解释是,X染色体的数量、X染色体上的基因变异以及雌激素的作用导致了这种差异。雌激素的主要作用是由细胞内雌激素受体的转录活性介导的,女性SLE患者体内的T细胞可改变其作用。
2017年一项研究认为,SLE发病也能与组织蛋白酶S可触发免疫系统攻击人体健康细胞有关,特别是女性。多个不同的非人类白细胞抗原(HLA)遗传标记分别与欧洲、西班牙和美国黑人个体患SLE的易感性有关。
妊娠期罹患SLE的易感性也是多因素的,其中之一是干扰素α的上调。胎盘表达的干扰素α升高,有助于胎盘成功生殖,但增加了SLE的易感性。调节性T细胞(可能是调节胎儿母体耐受的关键细胞)的结构和功能异常,也有可能导致SLE妇女的病理妊娠。
50%的SLE患者存在肾脏损害,可累及肾小球、间质和血管。狼疮性肾炎是影响SLE发病率和死亡率的主要危险因素,部分患者经有效治疗仍难以避免肾功能严重受损。既往有肾脏受累和低补体C4水平的患者,妊娠期肾炎活动的风险高。肾脏疾病是女性SLE妊娠咨询的重点关注问题。
SLE患者的健康还与社会经济差异有关。贫困与疾病相关的长期累积损害增加有关,其中有临床意义的损害增加了1.67倍。黑人和西班牙裔SLE女性发生不良妊娠结局是白人的两倍。社会经济地位对黑人妊娠结局的影响,是其不良妊娠结局的关键因素。
类风湿关节炎(RA) RA也好发于女性(男女比例1:4),发病高峰年龄为45~55岁(围绝经期),表明疾病发病可能与雌激素缺乏相关。60岁以后女性与男性发病比例约为1:1。妊娠期间RA症状可改善甚至缓解,提示性激素变化与RA发病有关。RA患者常见肾脏受累,也是RA患者死亡的一个预测指标。
RA患者发生CKD的风险显著高于一般人群。引起CKD进展的因素包括RA相关肾脏受累(如肾小球肾炎、间质性肾炎)、慢性炎症、合并症和肾毒性抗风湿药物。血清淀粉样蛋白A型(AA型)淀粉样变性发病率增加与RA活动密切相关,是导致伴肾脏损害RA患者 发展成ESRD的主要原因。值得注意的是,一些终身及联合治疗RA的药物可能有各种肾毒性。
系统性硬皮病(SS) SS也主要影响女性(男女比例为1:3到1:14),发病高峰年龄为50~60岁。雌激素可能通过刺激转化生长因子β1受体和血小板衍生生长因子受体在SS发病中起作用。血管病变是SS突出的临床表现,绝经后低雌激素状态可加重血管病变。
SS也可以并发多种肾脏疾病,包括硬皮病肾危象,表现为恶性高血压伴急性肾功能衰竭;缺血性肾病更常见,可导致伴有高血压和蛋白尿的慢性进行性CKD。血压正常SS患者并发AKI可能是由间质性肾炎或抗中性粒细胞胞质抗体(ANCA)血管炎引起,是硬皮病的一个独特表现,预后差。
妇女、慢性肾脏病和肾脏替代治疗的机会
尽管肾脏替代治疗(RRT)(包括透析和移植)是ESRD患者维持生命的治疗手段,但由于医疗体系资金状况的差异,全世界只有50%的患者接受RRT,在撒哈拉以南的非洲大部分地区,RRT率<2%。在许多地区,女性是被歧视的弱势人群,接受RRT的机会更少。
透析的性别差异 2010年全世界至少有228.4万人可能因缺少RRT而过早死亡,低收入国家的治疗缺口更大。大量系统回顾保守估计,亚洲和非洲分别有190.7万人和43.2万人未能获得RRT。到2030年,预计RRT需求量将增加1倍以上,至543.9万,其中亚洲增长最多,预计会从2010年的96.8万增加到2030年的216.2万。
目前缺少RRT缺口性别差异的数据。非洲一项研究结果表明,男性比女性更可能接受RRT。日本有学者发现,接受治疗的ESRD女性患者数不到男性的一半(每百万人口中男性为3.287,女性为1.764)。美国一项研究结果显示,与男性相比,女性开始透析更晚(OR值1.7),可能与女性对先前肾脏疾病的知晓率低于男性有关(2.9%对17.9%)。
透析中男女死亡率相似,但女性部分透析相关并发症的发生率更高。美国一项11.1653万例维持性血液透析患者的住院治疗报告显示,女性患者住院率和30天再住院率均较高。
使用动静脉内瘘可降低死亡率、并发症和治疗费用,但女性血液透析患者动静脉内瘘的使用率普遍较男性低,可能与血管状况相关的解剖/手术问题,转诊时机和患者态度等因素相关,但还缺乏系统研究。
通过尿素清除指数(Kt/V)评估的透析剂量可能导致女性透析不充分,因女性平均尿素分布容积较男性小。据报道,女性透析患者的临床参数更差,包括贫血、营养和生活质量,原因尚不确定。
肾移植的性别差异 肾移植是无禁忌证患者RRT的最佳形式。全球研究表明,无论是来自尸肾或活体捐献,与男性相比,女性更可能成为肾移植活体捐献者(尤其是妻子和母亲),而不是肾移植受者。
美国、法国、中国和印度的调查均证实女性肾移植率低于男性,在国家移植等候名单上登记的可能性更低。欧洲儿科肾脏病学会注册处一项35个国家参与的调查显示,女童接受肾移植的机会也低于男童。
社会经济因素无疑是移植受者的性别差异的首要原因。特别在中低收入国家,男女就业状况和收入不同,而就业和收入状况通常与涵盖移植费用的医疗保险有关。男性通常为家庭带来主要收入来源,从而可能阻碍男性捐赠肾脏。
社会心理因素和女性教育水平也是导致男女肾移植差异的重要因素。美国有研究发现,黑人女性获得自愿捐献肾脏的机会是男性的2倍,但她们进行肾移植评估的可能性更小,且大多不愿意接受活体肾移植。另有报告表明,所有年龄段女性与医疗人员讨论的可能性均更小。因此女性患者及与其有社会关系的人员都需要更好的临床指导和教育。
现在和未来——未知的
上述关于妊娠、急性肾损伤(AKI)、自身免疫性疾病、慢性肾脏病(CKD)、透析和移植的领域,尚有许多未解答的问题。在高收入国家,随着产妇年龄增加和辅助体外受精技术开展,多胎妊娠几率增加,产妇更容易出现子痫前期(PE)、宫内生长受限或两者同时发生,导致不良的胎儿结局。这些是否会导致女性CKD以及心血管疾病(CVD)的发生率增加,目前尚不清楚。
由于CKD的高度异质性,尚不清楚不同肾脏疾病对妊娠结局的影响是否有差别;除最常见的肾病外(如IgA肾病或狼疮性肾炎、糖尿病肾病和反流性肾病),其他肾脏疾病也缺乏研究。目前尚无法评价当前蛋白尿截断值预测妊娠风险的作用。
妊娠期开始透析的指征、透析频率和持续时间的对妊娠结局的影响均不明确。对肾移植患者,随着捐赠政策的变化,接受肾移植患者年龄越来越大以及高龄妇女生育能力的下降,肾功能不甚理想患者对妊娠的态度可能会改变,而这对孕妇及其婴儿短期和长期预后的影响尚不清楚。
青少年妊娠在某些地区非常普遍,且往往与低收入和低文化水平有关。辅助受精的法律规则不统一,缺乏对肾功能的系统评估,还需要进一步的研究。
尽管目前已有大量证据表明性激素在血管健康和免疫调节中的作用,但仍无法解释,与其他系统性疾病相比[如抗中性粒细胞胞质抗体(ANCA)相关血管炎和溶血尿毒症综合征],为何系统性红斑狼疮(SLE)、类风湿关节炎(RA) 和系统性硬皮病(SS)在女性中发病率显著升高。女性血栓性血小板减少性紫癜(TTP)发病率较高,可能与其他诱发TTP的疾病在女性中更常见有关。妊娠期SLE患者肾脏损害和SLE合并PE的异同点尚未充分研究。不同性别、药物对自身免疫疾病的作用和治疗反应也有待进一步探究。
进一步深入研究疾病之间的相似性,性激素在炎症、免疫调节和血管健康的重要性,可能会获得重要的临床突破。女性更可能成为活体肾捐赠者,那么不同年龄段女性活体肾捐赠者的CVD风险和终末期肾病(ESRD)风险如何?现有的CKD诊断标准和复杂计算公式评估的肾储备是否合适?女性接受活体捐献后,随着年龄增长,性激素对血管的作用是否会改变?年轻女性捐献肾后,CKD和PE的风险是否增加?
关于治疗或延缓CKD进展的具体治疗方法,血管紧张素转换酶抑制剂(ACEI)与血管紧张素Ⅱ受体阻滞剂(ARB)的治疗反应是否存在性别差异?是否需要根据性别调整剂量?如上所述,如果血管和免疫生物学受到性激素的影响,那么性激素水平或比率对各种治疗有何影响?
在中低收入国家,经济和社会文化的变化对女性健康的影响如何?随着肥胖、糖尿病以及高血压患者的日益增多,营养对CKD的影响是什么?以上这些未知问题的解答对进一步改善全球女性肾脏健康非常重要,是今后研究的方向。
总结
女性患肾脏疾病的风险独特。肾脏疾病,以及相应医疗保健问题对当代和下一代都有深远的影响。妇女医疗保健的改善,对维持家庭、社会和全人群的健康至关重要。
研究性激素或性激素与其他生理学的相互作用,对提高对肾脏疾病进展的认识,有重大意义。对免疫状态如妊娠(被视为对非自我的免疫耐受)、SLE及其他女性常见自身免疫和系统性疾病的深入研究,同样将具有突破性意义。
妊娠期CKD患者需要更及时的诊断和更密切的随访。同时,妊娠也可能是CKD早期诊断的宝贵时机。
(详见中国医学论坛报A6~A8版)
查看更多