查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





作者:中国医科大学附属第一医院 周博 杨敏
前 言
低血糖症是一组多种病因引起的以血浆葡萄糖浓度过低,临床上以交感神经兴奋和脑细胞缺糖为主要特点的综合征。一般以血浆葡萄糖(简称血糖)浓度低于2.8mmol/L(50mg/dl)作为低血糖症的标准。
临床上按低血糖症发生与进食的关系分为空腹(吸收后)低血糖症和餐后(反应性)低血糖症。空腹低血糖症主要病因是不适当的高胰岛素血症,餐后低血糖症是胰岛素反应性释放过多。反复发生空腹低血糖提示有器质性疾病,餐后引起的反应性低血糖症,多见于功能性疾病。
案例经过
患者女性,55岁,5年前无明显诱因出现头晕、伴头痛,时有饥饿感,休息及适量进食后可缓解,未在意。半个月前上述症状加重,当地医院测空腹血糖1.8~2.2mmol/L。饮食较差,睡眠可。家族无类似患者。
体格检查:H160cm,BW55kg,BMI21.48kg/m2,T:36.8℃,BP:133/83mmHg;心率:84次/分。神清语明,查体合作。无颜面潮红及深大呼吸,全身皮肤黏膜无黄染及出血点,颈软,甲状腺无肿大,无颈动脉怒张。心肺腹查体未见明显异常,双下肢无水肿,双足背动脉搏动可。
依据Whipple三联征初步诊断该患者为低血糖症(低血糖症状和体征、血浆葡萄糖浓度低(小于2.8mmol/L)及供糖后症状迅速缓解)。需进一步分析以明确病因。
临床案例分析
该患者低血糖症状和体征明显,需进一步完善检查,确定引起低血糖的病因。常见的低血糖症病因分为空腹低血糖症和餐后低血糖症两方面(见图1)。
首先完善肝功、胆红素、白蛋白、凝血四项、肾功、尿常规,便常规及血清肿瘤标志物检查,均正常。除外重症疾病。
头CT及全腹CT未见异常;肺部CT平扫(64排)检查意见:双肺轻度间质性改变。双肺陈旧病变。右肺小结节,随诊观察;甲状腺(包括颈部淋巴结)彩色多普勒超声常规检查,检查意见:甲状腺双叶结节(TI-RADS3级),双颈部淋巴结肿大,超声结构正常;心电图(常规)检查意见:窦性心律,正常范围心电图。且患者血清肿瘤标志物正常,除外非胰岛细胞肿瘤。

图1 低血糖症病因分析
继续检查甲功甲炎、血清泌乳素测定、胰岛素样生长因子-1(IGF-1)、血清生长激素测定、皮质醇水平及昼夜分泌节律均大致正常。结合患者既往病史及精神状态,除外升糖激素缺乏、药物、糖代谢酶先天缺乏、滋养性低血糖症、肠外营养治疗、特发反应低血糖症等病因。因此,高度怀疑该患者患有内源性高胰岛素血症。
2009年美国内分泌学会制定的《成人低血糖症的诊断和治疗》的临床指南建议,如出现低血糖症状及(或)体征,血糖<3.0mmol/L,胰岛素≥3.0mIU/L,C-肽≥200pmol/L,胰岛素原≥29pg/ml(5pmol/L),则支持内源性高胰岛素血症。该患者胰岛素分泌相关实验室检查结果(见表1)符合这一诊断标准。
表1 患者胰岛素分泌检查结果

引起内源性高胰岛素血症的病因主要有五种,分别是:药物、自身免疫性、先天性高胰岛素血症(CHI)、2型糖尿病早期、以及胰岛素瘤或胰岛细胞增生。为进一步明确病因,进一步完善患者延长口服葡萄糖耐量试验(OGTT)检测,发现该患者糖耐量异常。空腹及餐后均有低血糖发生,且血糖低至0.35mmol/L时并没有明显低血糖症状出现(见表2)。
表2 延长OGTT及胰岛素分泌检测结果
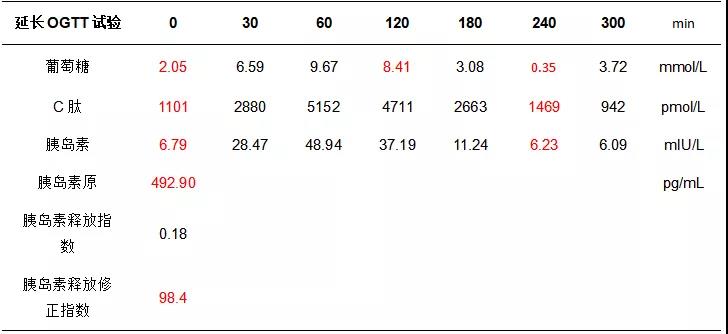
另外,此患者胰岛素自身抗体(IAA)阴性,谷氨酸脱羧酶(GAD)抗体阴性,可除外药物和自身免疫病因,也不符合CHI的临床表现特征。
胰腺MR平扫+增强(3.0T):扫描未见异常。脾大。胰腺CT灌注(64排):胰腺CT灌注未见确切异常。该患者进一步诊断为糖耐量异常,胰岛素瘤或胰岛增生待除外。经少食多餐,食物种类调整(增加蛋白摄入),患者饥饿感症状缓解,未再出现。补充饥饿试验结果基本正常,未见明显血糖降低,且静脉血检测血糖较末梢血偏低(表3、4)。
表3 饥饿试验结果
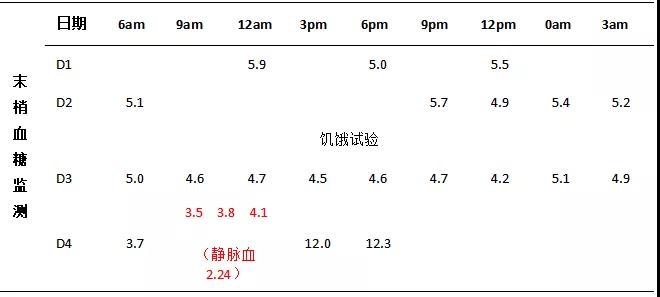
表4 静脉血与末梢血检测血糖结果对比
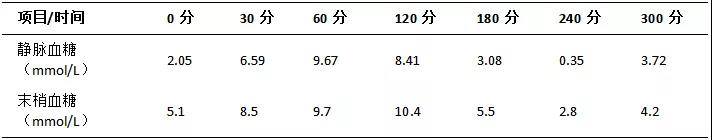
但是,该患者仍存在无法解释的疑问:空腹餐后均有低血糖;静脉血糖0.35mmol/L时无明显症状;胰岛素瘤或胰岛增生患者通常伴有体重增加,而该患者体重减轻,胰腺各种物理检查并未发现确切病灶,饥饿试验第4天才出现血糖降低;静脉血糖和末梢血糖间存在明显差异。需要检验科协助分析是否检测存在问题。
检验案例分析
在了解该患者诊疗经过后,检验科首先分析了血清葡萄糖项目的检测仪器、试剂、校准、质控等各方面情况,均未发现异常;且临床使用的血糖仪也经过了适当的校准和质量控制,可保证检测系统的准确性。因此,需着重分析指尖血糖和静脉血糖是否受到其他因素影响。
指尖血糖检测一般受病人血液中红细胞压积(Hct)影响较大,将会影响血浆流入试纸的速率。血糖仪规范要求:“适用的红细胞压积范围至少为30%-60%,或可自动根据红细胞压积调整”。临床使用的拜耳血糖仪红细胞压积范围:0%-70%,不受麦芽糖及半乳糖的干扰,对乙酰氨基酚、尿酸以及维生素C不敏感。可基本排除Hct的影响。
另外,毛细血管血流量低时,降低了葡萄糖的供应,周围组织继续利用葡萄糖,导致外周葡萄糖水平降低。在休克中,存在终末血管收缩;在雷诺氏综合征和肢端发绀的病人中,α-肾上腺素能受体上调导致在寒冷或强烈情绪下过度的外周血管收缩。都会导致指尖血糖结果偏低。这也与患者情况不符。
正常情况下,如果静脉抽血后没及时进行血糖检测,样本会发生糖酵解,大约每小时样本血糖浓度会下降0.17mmol/L。所以检验科要求临床科室在采集样本后应该尽快送检。调查该患者血糖检测送检数据,各时间点样本送检时间均未超过1小时,对血糖检测影响不应如此明显。
进一步查找相关文献,我们发现有文献报道,过多的白细胞或红细胞,可在体外过度糖酵解而造成假性低血糖。见于粒细胞增多症、红细胞增多症、白血病等。
还有文献报道,在177例CML患者中,共发现32例(18.1%)白血病假性低血糖现象。血糖测定值与白细胞计数呈负相关(P<0.05)。32例白血病假性低血糖现象中,24例未得到临床医师的充分认识。此外,5例(2.8%)CML急变合并高血糖患者,其原因可能是应激导致了血糖增高。
因此,我们重新回顾该患者的血常规结果(见表5)。该患者白细胞、红细胞、血小板等均显著升高,且没有炎症、发热等相关临床表现。这与文献报道的假性低血糖情况吻合,也能够解释患者静脉血与指尖血检测血糖结果不一致,空腹餐后均有低血糖,以及静脉血糖明显过低时(0.35mmol/L)没有低血糖症状的原因。建议将该患者转入血液科进行诊断治疗。
表5 血常规异常结果

知识拓展
低血糖是指血糖低于正常的一种状态,正常成人血糖低于2.8mmol/L时即可诊断低血糖,而低血糖症指患者血糖低于2.8mmol/L同时伴有低血糖的症状,如心悸、出汗、饥饿、乏力、视物不清、面色苍白、头痛、定向障碍,严重者会出现意识障碍甚至昏迷、死亡。
如果患者血糖低但临床上未见明显的低血糖反应,化验与临床症状不符合时要考虑到假性低血糖。Kagawa等将白血病假性低血糖定义为白血病患者外周静脉血糖浓度<2.8mmol/L,但无相关症状,应用有效化疗后,随着白细胞计数下降,患者静脉血糖值可恢复正常。
临床上最常见的导致假性低血糖的疾病是慢性粒细胞性白血病,其次是真性红细胞增多症以及急性单核细胞性白血病。另外在雷诺氏综合征以及休克患者中,也能观察到假性低血糖的现象,但由于外周循环的障碍,表现为指尖血糖的假性降低,而静脉血糖正常。
假性低血糖的原因包括:
1.静脉血糖假性降低,而指尖血糖正常。骨髓增生异常综合征患者血中过多的红细胞和白细胞在离体状态下仍会从血浆中不断摄取葡萄糖来进行无氧降解,在正常人静脉血糖检查中,标本放置时间过长同样会导致血糖下降,只是骨髓异常增生的患者下降程度更明显。
2.骨髓异常增生患者,多次不同化验方法血糖检测示血糖明显降低,并出现头晕、出冷汗等低血糖反应。进一步检查糖耐量试验、血浆胰岛素等可除外早期糖尿病及高胰岛素血症所致的低血糖,也认为低血糖与骨髓异常增生密切相关。原因可能是体内过多的红细胞及白细胞增加了对葡萄糖和氧的利用。
3.另外有研究发现真红细胞增多症患者的红细胞内酶的活性增加,包括糖酵解酶活性的增加,也容易导致出现假性低血糖。
4.也有报道称Waldenstrom,s巨球蛋白血症合并假性低血糖的患者,血糖的降低实际上是因患者血黏度高,自动分析仪取样误差造成的。
5.2005年Wek等报道的B细胞淋巴瘤患者,该患者血清电泳存在异常的M蛋白条带。研究者发现,使用己糖激酶法测定静脉血糖浓度假性降低,而使用葡萄糖氧化酶法测定的静脉血糖正常和使用葡萄糖脱氢酶法测定的指尖快速血糖正常,原因可能为大量蛋白沉淀干扰或活性的单克隆抗体直接影响测定。
临床案例总结
此案例中患者多次测静脉血糖小于2.8mmol/L,为查找低血糖病因,对患者进行了一般常规检验、肝肾功能、升糖激素、肿瘤标志物检测等,对全身重要脏器进行了各项物理检查,并结合患者既往疾病史、用药史等,逐步除外了肝衰、肾衰、营养不良、恶性肿瘤、生糖激素缺乏、药物以及倾倒综合征等引起的低血糖。
结合延长OGTT试验,初步诊断患者为糖耐量异常,胰岛素瘤或胰岛增生待除外。对于怀疑胰岛素瘤或胰岛增生的患者,考虑到非侵入性胰腺检查有漏诊可能,患者可能会面临术中定位诊断。
我们进一步分析检测结果,绝大部分胰岛素瘤的患者在禁食12-36小时后会发生低血糖症,如果72小时仍无发作,则胰岛素瘤的可能性很小。且此患者在血糖为0.35mmol/L时并无低血糖症状,与低血糖的临床表现严重不符,且同时我们注意到患者末梢血糖与静脉血糖的差异,最终诊断此患者为假性低血糖,骨髓增生性疾病可能性大,纠正了诊治方向,使患者免于了术中探查。
检验案例总结
目前认为外周血细胞计数、环境温度、标本留置时间及动静脉血差异都可能是假性低血糖发生的原因。其中外周血白细胞计数和环境温度是引起低血糖发生的主要因素,随着环境温度的升高、白细胞数的增高、标本放置时间的延长,假性低血糖的发生率增高。
对此类患者可采用速凝管或抗凝管留取标本,离心后尽早检测,另外加测指尖血糖,便于及早识别处理。因此在日常工作中,遇到血糖异常降低的标本需要多与临床沟通联系,防止发出假性低血糖的报告,误导临床。同时还应优化标本采集与运输流程,缩短标本放置时间,做好检验前质量控制。
专家点评
点评专家:曹艳丽教授,中国医科大学附属第一医院内分泌科
在临床上,低血糖症的诊治思维,通常首先确定是否存在Whipple三联征,明确低血糖症诊断,再进行分析病因。该病例病人因糖耐量异常有头晕饥饿感的低血糖症状,进食后可缓解,检测血糖也有小于2.8mmol/L的数值,所以忽略了症状与血糖的时间一致性问题。在进行低血糖症在病因筛查过程中,发现了病人静脉血糖0.35mmol/L时病人并没有明显的低血糖症状,找到了血糖检测可能受到了干扰的线索。这个病例很好的提示了临床医生在对待血糖检测结果时候,要熟知无论是静脉血糖还是末梢血糖都有一定的干扰因素,应注意患者症状与检测结果的临床一致性,用严谨的态度解决临床诊疗问题。整个案例思路清晰、数据翔实、分析严谨、语言流畅,全面地展示了低血糖症病因的分析,当出现检验结果与临床诊疗不符时的分析思路,同时也为检验与临床通力合作起到了示范作用。
来源:检验医学
查看更多