查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过






三、发热的诊断步骤


(一)病史采集
1.发热特点
(1)热程:按发热时间长短,发热可分为以下几类。急性发热指发热不超过1周;短期发热指发热小于2周;长期发热指发热2周及以上;不明原因发热指发热持续或间歇超过3周,经检查仍不能确诊;慢性热指低热持续1个月以上。一般感染性疾病起病较急,尤其是细菌、病毒感染,典型伤寒、结核等除外。非感染性疾病发病相对较慢,但淋巴瘤、噬血细胞综合征等可以表现为急骤起病,且病情凶险。
(2)热度:以腋表温度为标准,按体温高低可将发热分为4类。<38℃为低热,38~38.9℃为中度发热,39~41℃为高热,>41℃为超高热。不能完全凭体温高低预测疾病的严重程度。勿滥用退热药,动态观察热型的变化可能对诊断更有帮助。
(3)热型:对于判断感染性疾病的病原种类有一定帮助,如稽留热和弛张热多见于严重的细菌感染,间歇热多见于疟疾,波状热常见于布鲁菌感染。
2.发病年龄
(1)3个月以下婴儿(不包括新生儿):同年长婴儿相比,其发生严重细菌感染风险相对较高。这些小婴儿通常仅仅表现为发热或喂养困难,而没有特异症状。该年龄组发热原因大多数为各种常见病原体引起的感染,其中以细菌及病毒感染最为常见。以下几个方面,可能提示不同的疾病:若患儿出现发热或体温不升、纳差、反应弱等,常提示菌血症的可能;若表现为发热、排尿时哭闹及尿道口红,应注意尿路感染;肺炎在婴儿中较为常见,多由于接触呼吸道感染患者或受凉,可出现发热、咳嗽、吐沫、呛奶、呼吸急促等症状;若患儿除了出现上述菌血症的症状,同时出现抽搐、前囟饱满、眼神呆滞等症状,则要考虑中枢神经系统感染的可能。
(2)3个月至3岁儿童:发热大部分可通过病史、查体及常规实验室检查明确感染病因,大多数为自限性病毒感染,仍有部分为隐性菌血症(无可识别的感染灶)或泌尿系感染,少数患儿可能有严重威胁生命的疾病。急性发热常见致病菌有肺炎链球菌、金黄色葡萄球菌、脑膜炎奈瑟菌、流感嗜血杆菌等,常见严重疾病有脑膜炎、败血症、肺炎、感染性关节炎、蜂窝织炎等。
(3)6岁以下儿童:感染性疾病的发生率最高,特别是原发性上呼吸道、泌尿道感染或全身感染。
(4)6~14岁儿童:结缔组织
血管性疾病和小肠炎症性疾病逐渐增多。
(5)14岁以上及成人:感染性疾病仍占首位,但肿瘤性疾病的发病率明显增高。
3.发热常见的伴随症状及其与疾病的关系
(1)寒战:常见于大叶性肺炎、急性肾盂肾炎、急性胆囊炎、败血症、流行性脑脊髓膜炎及疟疾等。
(2)皮疹:常见于麻疹、风疹、猩红热、斑疹伤寒、水痘、风湿热及药物热等。
(3)结膜充血:常见于流行性出血热、麻疹、斑疹伤寒及钩端螺旋体病等。
(4)淋巴结肿大:常见于淋巴结结核、传染性单核细胞增多症、淋巴瘤、风疹、丝虫病、白血病及转移癌等。
(5)关节肿痛:常见于败血症、痛风、猩红热、布鲁菌病、风湿热及结缔组织病等。
(6)皮肤黏膜出血:常见于重症感染、某些急性传染病和某些血液病,如流行性出血热、斑疹伤寒、病毒性肝炎、败血症、重型再生障碍性贫血、急性白血病及恶性组织细胞病等。
(7)肝脾大:常见于传染性单核细胞增多症、病毒性肝炎、胆道感染、淋巴瘤、疟疾、白血病、急性血吸虫病及结缔组织病等。
(8)昏迷:先发热后昏迷常见于中毒性菌痢、中暑、流行性乙型脑炎、流行性脑脊髓膜炎及斑疹伤寒等,先昏迷后发热常见于脑出血、巴比妥类中毒等。
4.发热时的精神状态、食欲、大小便、睡眠等全身情况 观察是否清醒、对声音有无反应、对刺激有无反应。小婴儿感染严重时甚至表现为体温不升、反应差、嗜睡、不哭等症状。
5.传染病接触史 怀疑为传染病,应详细了解可疑的接触史,包括患儿与疑诊或确诊传染病患者的关系、该患者的治疗经过和转归、患儿与该患者的接触方式和时间等。

(二)体格检查
1.注意查找感染部位 有无皮疹、浅表淋巴结肿大、扁桃体肿大、咽部充血、肺部啰音、肝脾大、颈部抵抗等。
2.注意感染中毒症状 有无呼吸、心率、血压、毛细血管再充盈时间、经皮外周血氧饱和度等生命体征不稳定,面色异常(苍白或发绀),嗜睡,难以安抚的烦躁。
3.注意婴幼儿一般情况 情况不良者临床表现多伴有嗜睡、烦躁、呼吸困难、发绀、呕吐、腹泻、前囟饱满、毛细血管充盈迟缓、出血点或瘀斑等。

(三)辅助检查
根据具体症状、体征、病史有选择地结合临床表现选择辅助检查,以解决诊断和治疗的问题。把握先简单后复杂,先无害后有害,先费用低后费用高的原则。
1.血、尿、粪三大常规检查
(1)血常规:
1)白细胞及中性粒细胞增多:提示为细菌性感染,尤其是化脓性感染,也可见于某些病毒性感染,如出血热病毒、EB病毒、输血传播病毒感染。
2)白细胞减少:可见于病毒感染(肝炎病毒、流感病毒等感染)及疟原虫感染;若同时伴嗜酸性粒细胞减少或消失,可见于伤寒或副伤寒。
3)嗜酸性粒细胞增多:可见于急性血吸虫感染。
4)分类中有不成熟细胞出现:可见于急性白血病、骨髓增生异常综合征。
5)有异常淋巴细胞出现:可见于传染性单核细胞增多症。
6)有异常组织细胞出现:可见于恶性组织细胞病。
7)全血细胞减少:可见于急性再生障碍性贫血、急性白细胞不增多性白血病等。
(2)尿常规:
1)尿中白细胞增多,尤其是出现白细胞管型:提示为急性肾盂肾炎。
2)蛋白尿伴或不伴有管型尿:提示为系统性红斑狼疮。
(3)粪常规:
1)红细胞增多:可见于肠道下段出血。
2)红细胞多于白细胞,且红细胞成堆并有残碎现象:可见于阿米巴痢疾。
3)白细胞多于红细胞,且红细胞散在分布:可见于细菌性痢疾。
4)白细胞增多,见吞噬细胞:可见于肠炎、细菌性痢疾。
5)白细胞增多甚至满视野,并有成堆现象:可见于细菌性痢疾。
6)查到寄生虫卵:可确定为肠道寄生虫感染,必要时做致病菌的培养。
2.C反应蛋白(CRP) CRP是在机体受到感染或组织损伤时血浆中急剧上升的蛋白质(急性蛋白),是一种非特异的炎症标志物。在诊断严重细菌感染上有很好的敏感度和特异度。CRP正常参考值<10mg/L。CRP>临界值20mg/L时,诊断严重细菌感染的可能性较小;CRP>临界值40mg/L时,诊断严重细菌感染的可能性较大;CRP>临界值80mg/L,诊断严重细菌感染的可能性很大。
3.降钙素原(PCT) PCT是一种蛋白质,当严重细菌、真菌、寄生虫感染,脓毒症和多脏器功能衰竭时,它在血浆中的水平升高。自身免疫、过敏和病毒感染时PCT不会升高。病因不明急性发热儿童,发热8小时内行PCT检查较CRP和血常规检查诊断严重细菌感染的价值更大,可作为预测严重感染的指标之一。
4.腰椎穿刺 怀疑颅内感染时应该选择腰椎穿刺。当新生儿、1~3个月婴儿一般情况不佳,或1~3个月婴幼儿白细胞计数<5×109/L或>15×109/L时,也应考虑腰椎穿刺。尽量争取在抗生素使用之前进行。
5.其他检查 根据病情选择胸部X线,红细胞沉降率,血、尿、粪培养等检查。发热的诊断流程见图41。
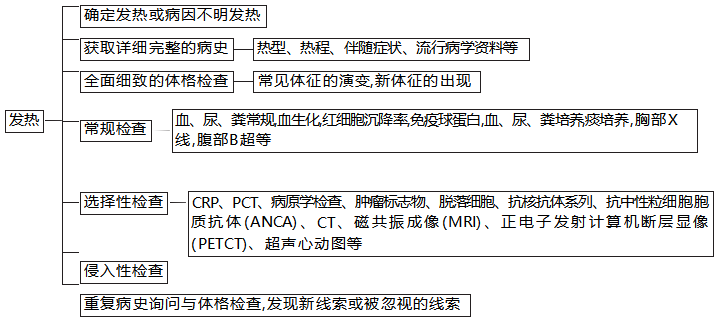
图 发热诊断的思维导图
来源:文章摘选自《儿科疾病诊疗思维》

查看更多