查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





小细胞肺癌(SCLC)侵袭性强、预后差,过去30多年来,传统治疗手段的局限性使广大患者的生存预后难以实现突破。近年来,免疫治疗的快速发展为ES-SCLC患者带来了长生存甚至临床治愈的新希望。在此背景下,《中国医学论坛报》联合中国临床肿瘤学会(CSCO)小细胞肺癌专委会,特别发起“为生命加油”小细胞肺癌长生存优秀病例展播项目,旨在通过征集并展示接受免疫治疗的ES-SCLC长生存案例,为临床医生提供宝贵的参考,推动ES-SCLC一线治疗策略的不断优化和完善,助力我国肺癌诊疗事业高质量发展。
本期,我们分享一例40岁诊断为广泛期小细胞肺癌(ES-SCLC)患者的诊疗历程。作为一名四个孩子的父亲,患者在初诊时因心系儿女成长,选择隐瞒病情、默默承受,以隐忍和坚强走上抗癌之路。最终,经过一线免疫联合化疗、放疗和免疫单药维持治疗,这名年轻广泛期小细胞肺癌患者的无进展生存期(PFS)已超3年,以持久的抗肿瘤疗效、稳健的长生存获益验证了斯鲁利单抗对我国ES-SCLC患者的治疗优势,也为患者及其家人的未来赢得了宝贵时光。
医者视角:惊喜疗效,重获新生,免疫治疗助力广泛期小细胞肺癌向“慢病化管理”靠近
病例介绍

患者信息
一般情况:中年男性,40岁。
初诊情况:2022年7月因“胸闷1周”就诊我院,伴有轻微咳嗽、咳痰,无发热,无头痛,无咯血,无气促等不适。
体格检查:ECOG评分1分,NRS评分0分,VTE评分3分,神清,精神可,查体配合,自主体位,皮肤巩膜无黄染,浅表淋巴结未及肿大,颈部血管无怒张,气管居中,双肺呼吸音清,未及明显干湿性啰音。心前区未及隆起,心律齐,心脏听诊未及病理性杂音。腹平坦,未见肠胃型及蠕动波,无腹壁静脉曲张,腹肌软,移动性浊音(-),双下肢无明显水肿,病理征未引出。
既往史:平素身体健康,否认高血压、冠心病、2型糖尿病等慢性病史。
个人史及家族史:否认吸烟史。无家族性遗传病史。
职业:厨师。

辅助检查
肿瘤标志物
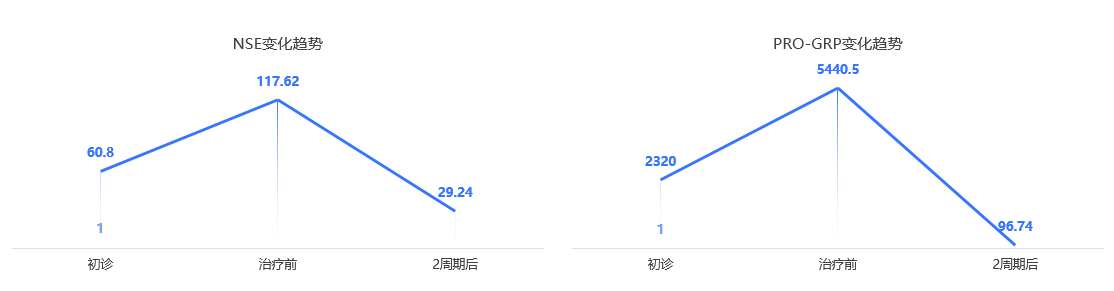
2022-07-30:神经元特异性烯醇化酶(NSE) 60.8 ng/ml,胃泌素释放肽前体(PRO-GRP)2320 pg/ml
2022-07-31胸部CT:左上肺近纵隔肿块,大小 116X94mm,恶性肿瘤考虑,伴左肺上叶癌性淋巴管炎,纵隔内邻近多发血管受侵,与左心耳分界不清,纵隔淋巴结增大,心包积液。
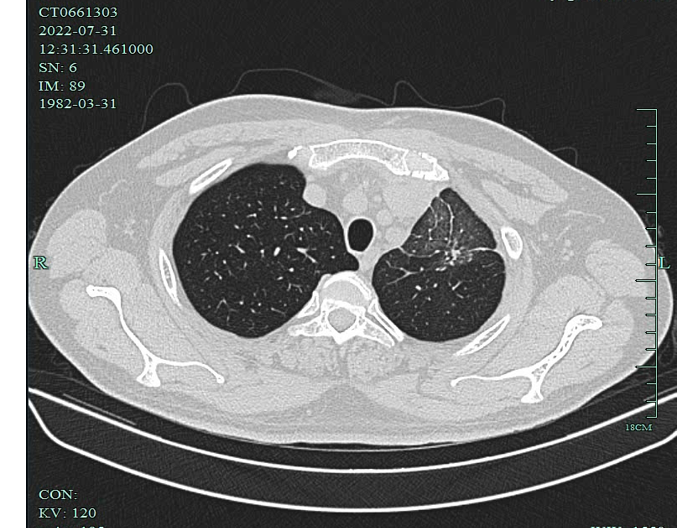
影像学检查图像
2022-08-05左上肺肿物穿刺活检:病理:(左上肺)小细胞肺癌;免疫组化:CK7(少量+),CK5/6(-),NapsinA(-),TTF-1(+),P40(-),P63(-),Ki-67(+,80%),CK8/18(+),ALK(肺)(-),CD56(+),CgA(+),Syn(+),P53(全阳,突变型)CD45(-)
2022-08-23心脏彩超:左室收缩功能临界值(LVEF:51%),大量心包积液。全腹部增强CT、头颅增强MR,骨扫描未见肿瘤转移表现。
2022-08-23:NSE 117.62 ng/ml,PRO-GRP 5440.5 pg/ml

诊断
左上肺小细胞肺癌cT4NxM1 Ⅳ期、心包继发恶性肿瘤

一线治疗
1、2022-08-24至2022-12-10,一线行6周期化疗联合免疫治疗,具体用药为:斯鲁利单抗联合依托泊苷+顺铂(EP方案)
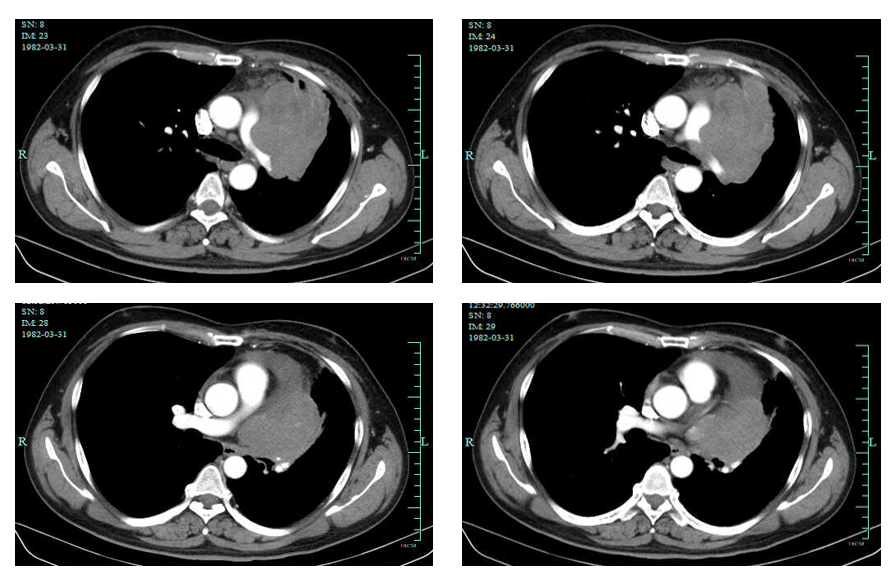
疗效评估:2周期后肺部病灶显著缩小,肿瘤标志物显著降低,疗效评估为PR,6周期后评估为持续PR。
2022-10-06胸部增强CT:对照2022-07-31CT病灶明显缩小;纵隔及邻近多发血管受侵,较前明显好转,心包积液,较前减少。
2022-10-07肿瘤标志物:NSE 29.24 ng/ml,PRO-GRP 96.74pg/ml
2022-12-31胸部增强CT:左上肺癌治疗后复查,对照2022-11-17CT肿块稍缩小,纵隔及邻近多发血管受侵情况较前略好转。两肺下叶炎症,较前新发,建议治疗后复查。原前纵隔结节已消失。心包少量积液。右侧心膈淋巴结稍大,较前片大致相仿。
影像学检查图像(基线、2周期后、6周期后原发灶变化)
2、2023-01-07胸部CT:两肺下叶炎症,较前2022-12-31CT略进展,建议治疗后复查。
左上肺癌治疗后复查,较前相仿。心包少量积液。右侧心膈淋巴结稍大,较前片相仿。
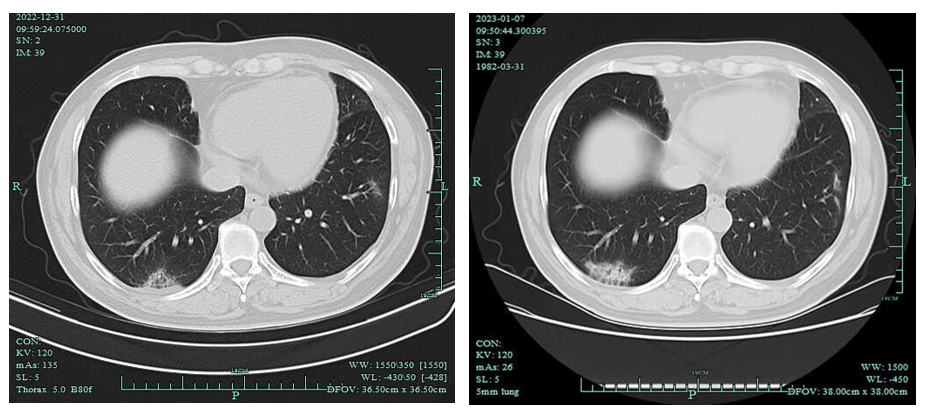
影像学检查图像(2022-12-31和2023-01-07肺部病灶变化)
2023-01至2023-02,外院行肺部病灶放疗,PTV60Gy,及颅内预防性放疗。
3、2023-02-27、2023-3-20行斯鲁利单抗免疫单药维持治疗2周期。2023-04完善胸部CT,提示左肺上叶炎症,结合病史,考虑放射性肺炎,暂停免疫治疗1次。
影像学检查图像
4、2023-05-14起行斯鲁利单抗免疫单药维持至今。
5、治疗期间安全性评估:第1周期化疗后出现Ⅳ度粒细胞缺乏,伴发热,予抗感染等对症治疗后好转。在放疗后、免疫治疗维持期间出现放射性肺炎,暂停免疫治疗,予化痰、口服吡非尼酮等治疗后好转。
6、随访:至末次随访(2025年10月),患者一般情况可,整体疗效评估PR,PFS超3年。
诊治体会
刘慧 医生
浙江大学医学院附属第四医院
肿瘤科 主治医师 医学硕士
国际肺癌研究协会(IASLC)会员
中国医药教育协会腹部肿瘤医学综合康复分会委员
浙江省医师协会放疗医师分会青年委员会委员
浙江省社会办医协会肿瘤专业委员会青委
主参省级课题1项,发表论文数篇,其中SCI1篇
参编医学专著1部
作为本例患者的主管医师,回顾其长达3年治疗历程,我深刻体会到创新型PD-1抑制剂对ES-SCLC患者带来的生存突破。该患者初诊时肿瘤负荷高,病情进展快,伴有胸闷等症状,左上肺原发灶直径超过10cm,且伴有心包转移和大量心包积液,EF值仅51%,心功能已受影响。肿瘤分期晚,无手术治疗指征,且无法行根治性放疗。既往此类患者仅能依靠化疗,虽初始有效率较高,但疗效持续时间短,预后极差,预期生存时间不足一年。然而,免疫治疗的出现为这类患者带来了新的希望。
治疗过程中,我们密切关注患者病情变化与治疗相关不良反应。2周期后即实现PR,肿瘤明显缩小,心包积液减少,患者症状缓解,心态也逐渐乐观。6周期后疗效持续PR,后续甲状腺功能减退、放射性肺炎等不良反应经对症处理均得到有效控制,未影响免疫维持治疗。至末次随访,患者PFS超3年,远超传统治疗预期。
该病例的成功不仅印证了创新型PD-1抑制剂在ES-SCLC一线治疗中的长生存优势,也提示我们在临床中应更积极地为高肿瘤负荷、伴有特殊转移灶的患者推荐免疫联合治疗,并加强随访监测,平衡疗效与安全性,助力患者实现长期高质量生存。
专家点评
李德智 教授
浙江大学医学院附属第四医院
医学博士,主任医师,硕士生导师,浙江大学医学院附属第四医院肿瘤科及放疗科副主任(主持工作)
中国抗癌协会(CACA)热疗专委会热灌注化疗专委会常委
中国抗癌协会(CACA)小细胞肺癌专业委员会委员
中国临床肿瘤学会(CSCO)肿瘤营养治疗专委会委员
中国医药教育协会肿瘤精准诊疗专委会常委
中国医药教育协会腹部肿瘤医学综合康复分会常委
中国老年学及老年医学会精准医疗分会委员
浙江省抗癌协会肿瘤转移专委会常委
浙江省抗癌协会多原发及不明原发专委会常委
浙江省数理医学学会消化道肿瘤多学科诊治专委会常委
HICO县域肿瘤研究分会副主委
浙江省抗癌协会肿瘤内科专委会委员
浙江省医学会化疗与生物治疗专委会委员
浙江省医学会肿瘤营养与支持治疗专委会委员
浙江省医师协会肿瘤医师分会委员
浙江省医师协会肿瘤MDT专委会委员
SCLC是肺癌中侵袭性较强的亚型,其进展速度快,且易早期转移,初诊时约2/3患者已进展为ES-SCLC[1],除常见的肝、骨、脑转移外,心包转移虽发生率相对较低,但其预后较差,且可能伴随心包积液、心包压塞等危及生命的并发症。临床中,ES-SCLC患者不仅面临原发灶本身的威胁,还将出现转移灶带来的器官功能损害,临床处理较为棘手。
回顾本病例,患者年轻且无吸烟史,但肿瘤侵袭性强,表现为巨大原发灶(116×94mm)伴纵隔广泛侵犯及心包转移。如此高的肿瘤负荷和特殊转移部位,使其治疗面临较大挑战。2022年,免疫联合化疗已成为《中国临床肿瘤学会(CSCO)小细胞肺癌诊疗指南》推荐的一线标准治疗方案[2]。在当时临床可及的免疫检查点抑制剂中,国产药物凭借临床研究中突出的生存获益[3]和相对便宜的治疗费用成为该患者更具性价比的一线治疗选择。从患者诊疗全过程来看,一线接受6周期斯鲁利单抗联合EP方案化疗后达到持续PR,后续顺利接受放疗并进入斯鲁利单抗单药维持治疗阶段,至今仍维持PR状态,PFS已超3年,如此亮眼的长生存获益也与ASTRUM-005研究在今年ASCO年会上公布的4年21.9%OS率[4]相呼应。而在远超预期的疗效以外,该患者从真实世界角度验证了该PD-1抑制剂良好的安全性和耐受性,便于长期维持治疗,助力ES-SCLC未来实现“慢病化管理”这一长远目标。
综上所述,本病例是创新型PD-1抑制剂在真实世界中治疗ES-SCLC的一个成功典范,其一线治疗超3年的PFS充分验证了该方案的确切疗效和临床价值,为合并心包转移等高危患者带来希望的同时,也为临床医生提供了宝贵的用药经验。未来,我们期待更多新药和新型联合治疗治疗策略,进一步优化ES-SCLC的治疗路径,推动我国小细胞肺癌诊疗水平不断迈向新的高度。
参考文献:
1、Oronsky B,et al. Neoplasia 2017; 19: 842–847.
2、中国临床肿瘤学会指南工作委员会. 中国临床肿瘤学会(CSCO)小细胞肺癌诊疗指南-2022
3、2022 ASCO abstract 8505.
4、2025 ASCO,Poster Bd 214.
本文由李德智教授、刘慧医生审校
查看更多