查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





2021年3月19-20日,中华医学会北京分会、北京医学会肠道微生态与幽门螺杆菌分会与北京协和医院共同举办的“2021北京医学会肠道微生态及Hp分会第三届年会暨第四届协和肠道疾病高峰论坛”在北京召开。本次会议的主题为“IBD药物治疗的选择-我们离精准治疗还差多远”。本次会议邀请了多位在肠道疾病和肠道微生态研究领域颇有造诣的顶级专家,通过线上和线下的形式进行了深入的讨论和交流。
3月20日,大会主席、北京协和医院钱家鸣教授以“IBD精准治疗-我们还差多少?”为题进行了精彩大会报告。

钱家鸣教授
钱家鸣教授介绍,IBD的临床治疗经历了从经验治疗到循证治疗,从循证治疗指导个体化治疗的过程,其目标是进入精准治疗时代。
IBD治疗已走过了经验治疗时代。研究显示,环境因素、遗传易感性、先天和(或)适应性免疫反应和肠道微生态等多种因素参与IBD的发生发展。随着对这一疾病的逐渐了解,从20世纪50年代起,临床上开始使用糖皮质激素治疗IBD,并大幅降低需进行手术治疗的患者比例。进入60年代,免疫抑制剂开始在IBD的治疗当中崭露头角。
经历了经验治疗,一系列的研究证据让IBD的治疗进入了循证时代。研究显示,虽然全身系统性激素在中重度CD患者诱导缓解中起着不可或缺的作用,但系统性激素在短期和长期的副作用都是不可忽视的。因此,钱家鸣教授强调,激素不建议在维持治疗中使用。
随着证据的累积,IBD的治疗方案也从传统的参考血液化疗方案逐渐衍生出多种治疗方案。例如,升阶梯治疗是依照氨基水杨酸类→糖皮质激素→免疫抑制剂→生物制剂的顺序,从毒性最小药物开始,根据病情逐渐增加治疗强度。多中心前瞻性随机对照研究结果提示,对于中重度IBD 的治疗,可采用快速升阶梯治疗。临床医生可以根据患者的风险程度进行分层管理,并给予不同的治疗策略。
得益于本领域大量循证证据的积淀,我国也在不断推进IBD共识意见的完善。从1978年中华医学会牵头制定的第一个IBD共识,到2018年的北京共识,IBD共识已更新至第6版,对IBD的诊断也起到了重要的指导作用。
2017年,我国开展了一项英夫利西单抗治疗活动性UC疗效与安全性的多中心RCT临床研究。结果显示,与传统制剂(对照组)相比,英夫利西单抗组第8周临床应答率和黏膜愈合率较高,第26周的临床缓解率更高。基于该循证依据,使临床医生对生物制剂的应用更有信心。
此外,一些非药物治疗手段也可以通过循证方法进行验证。例如,我国一项多中心研究显示,白细胞吸附疗法(GMA)对轻中度UC治疗有效率可达70.59%。这一方法对于无法使用激素的患者或排斥使用激素者有较好疗效。
·IBD循证治疗时代的优点和局限性
当前,IBD治疗已经从经验医学时代进入循证医学时代。循证治疗也展现出明显的优点:有理可循,有规范可依,推翻了太多的推断、直觉与假设。但同时循证治疗也有明显的局限性:循证证据只提示我们某种药物有效,但并不能指导我们如何选择药物才能够获得更优疗效、产生更低费用、发生更少副作用。
技术的进步助力实现了IBD个体化治疗模式的演变。以巯嘌呤类药物为例,这类药物疗效明确,在IBD的维持治疗中占重要地位。但此类药物可导致白细胞减少、脱发等副作用,因此,在使用过程中需要进行药物治疗监测(TDM)。2018年,中华医学会消化病学分会IBD学组在《中华消化杂志》发表的《中国IBD治疗药物监测专家共识意见》指出,巯嘌呤类药物的TDM在有条件的情况下,推荐进行NUDT15基因多态性检测,对预测包括我国在内的亚洲人群使用巯嘌呤类药物后发生骨髓抑制风险有较高的灵敏性与特异性。
生物制剂的TDM可以分成主动TDM和被动TDM。主动TDM是指患者使用生物制剂有效,达到了临床和内镜的缓解;被动TDM可以分为使用生物制剂原发无应答或继发失应答患者,建议进行TDM,以指导临床决策。根据TDM结果调整抗TNF-α制剂治疗策略的流程图见图1。
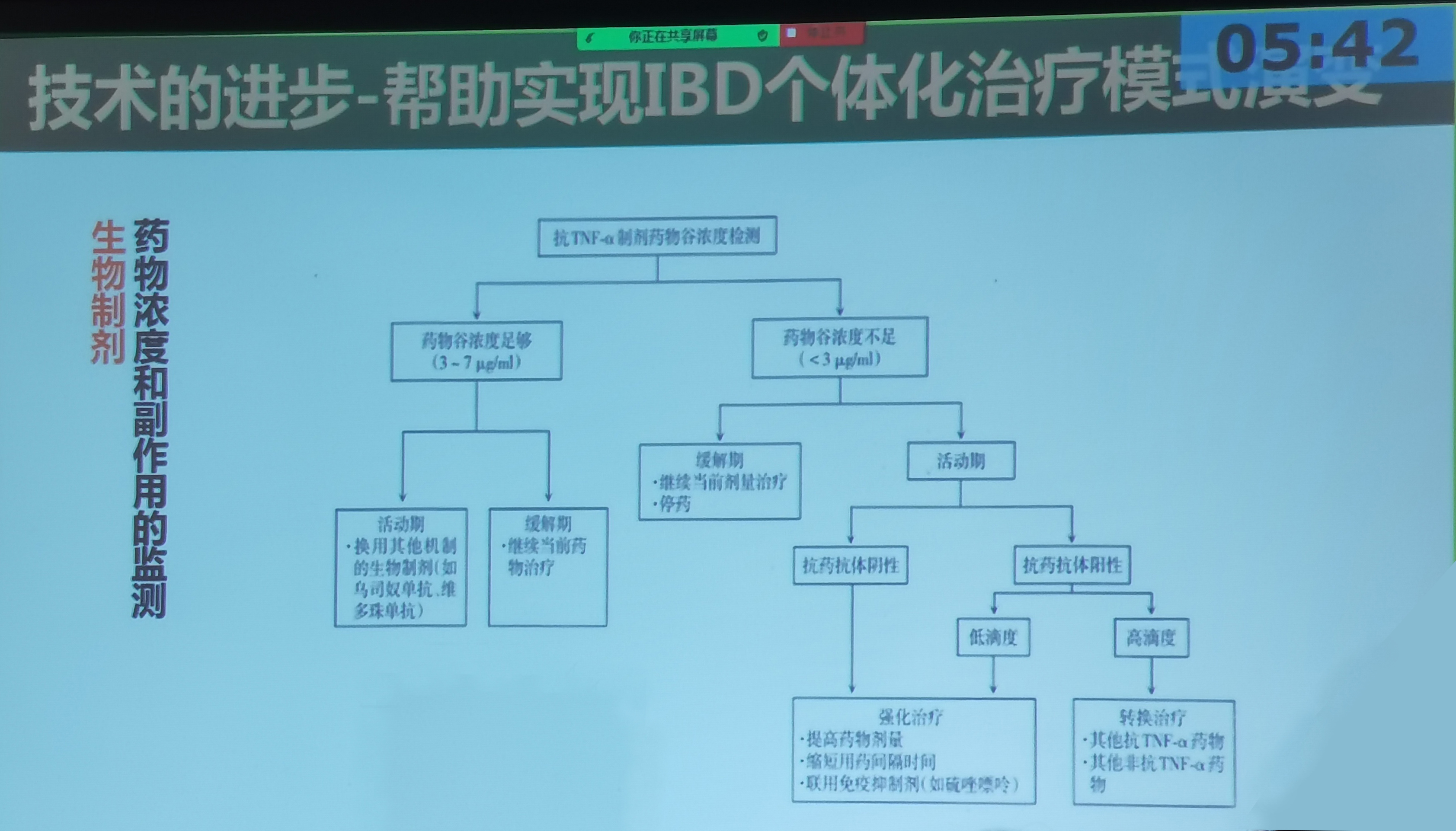
图1 根据TDM结果调整TNF-α制剂治疗策略的流程图
钱家鸣教授介绍,今年有多个生物制剂进入医保目录,随着临床可用的治疗药物逐渐增多,给我们带来越来越多的希望的同时,也带来越来越多的选择困惑,而个体化治疗可以帮助患者选择适合的药物。
目前临床应用于IBD治疗的生物制剂主要包括TNF-α抑制剂、整合素抑制剂、白介素类抑制剂、酪氨酸蛋白激酶(JAK)抑制剂。以非皮肤恶性肿瘤为例,对于实体肿瘤和淋巴瘤,临床医生可以根据患者的具体情况进行个体化选择。(图2)

图2 非皮肤恶性肿瘤患者的个体化治疗策略
·个体化治疗时代的优点和局限性
钱家鸣教授指出,个体化治疗是一个重要的进步。其优点主要表现在:以个体的特征定制医疗服务,将个体分类为特定疾病的敏感性或对特异性治疗反应不同的亚群。同样,个体化治疗也存在一定局限性,例如不能将患者精准分类,仍属于被动的个体化治疗。
自2015年美国前总统奥巴马宣布精准医疗计划,发布“精准医疗”白皮书以来,精准医疗迅速成为医学界关注的焦点。精准治疗和个体化治疗的区别明显。个体化治疗可以看做是以靶向治疗为发展方向;而精准治疗旨在建立庞大而完善的疾病分类系统,整合生物医学研究和临床医学信息,并依据不同分子生物学基础定义疾病亚型,从而达到在分子水平为临床疾病亚型群体提供更精确的诊断和治疗。钱家鸣教授认为,精准化是需要一个更完善的体系,需要整合更多的研究。而多组学时代可以帮助实现IBD的精准治疗模式。北京协和医院在这方面做了大量工作,在此就不一一赘述了。
“我们到底离精准治疗有多远?”对于这个问题,钱家鸣教授谈道,精准治疗需要对患者进行精准分类,并且考虑到环境因素、免疫因素、遗传因素、肠道微生态因素、神经内分泌因素等多方面因素的影响,还要整合基因组、蛋白组、代谢组等数据集,此外,严格评价一个精准医疗工具是否有效率、是否安全以及计算其成本效益也十分重要。精准治疗需要以个体化治疗为基础,同时不断更新研究、不断加以完善。可见,IBD的精准治疗仍然有很长一段路要走。
(中国医学论坛报 佟艳华 整理)
查看更多